ГЛАВА 130. ГРИПП
Рафаэл Долин (Raphael Dolin)
Определение. Грипп представляет собой острое респираторное заболевание, вызванное вирусом гриппа. Инфекция поражает верхние и/или нижние дыхательные пути и часто сопровождается такими системными симптомами, как лихорадка, головная боль, миалгия, слабость. Вспышки заболевания различной продолжительности и тяжести, возникающие практически каждую зиму, приводят к значительной заболеваемости среди населения в целом и повышенной смертности у пациентов «высокого риска», главным образом в результате легочных осложнений острого заболевания.
Этиология. Вирусы гриппа являются членами семейства Orthomyxovindae. Вирусы гриппа А и В составляют один род, а гриппа С—другой. Разделение вирусов гриппа на типы А, В и С основано на антигенных характеристиках белков нуклеопротеида (НП) и матрикса (М). Вирусы гриппа А подразделяются на подтипы в зависимости от антигенных свойств, поверхностного гемагглютинина (Н) и нейраминидазы (N). Также выделяют индивидуальные штаммы в зависимости от места происхождения, количества изолятов, года выделения и подтипа [например, грипп А (Виктория) 3/79 ГЗН2]. Вирусы гриппа В и С обозначаются аналогичным образом, но антигены Г и Н этих вирусов не имеют подтиповых обозначений, поскольку внутритиповые вариации этих антигенов вирусов гриппа В и С менее значительны.
Большая часть информации о молекулярной биологии вирусов гриппа была получена при изучении вирусов гриппа А. О репликационном цикле вирусов В и С известно меньше. Морфологически вирусы гриппа А, В и С сходны. Вирионы представляют собой неправильной формы вирусные частицы диаметром от 80 до 120 нм, содержащие липидную оболочку с выступающими с ее поверхности гликопротеидами гемагглютинина и нейраминидазы. Гемагглютинин служит местом связывания вируса с клеточным рецептором, в то время как нейраминидаза разрушает рецептор и, возможно, играет роль при выходе вируса из инфицированной клетки после окончания репликации. Антитела против Г-антигена являются основными детерминантами иммунитета против вируса гриппа. В свою очередь антитела к нейраминидазе ограничивают распространение вируса, предотвращая расширение масштабов инфекции. Внутренняя поверхность липидной оболочки содержит матричный протеин (М), функция которого до конца неясна, но который, возможно, участвует в сборке вируса и стабилизации его липидной оболочки. Вирион также содержит нуклеопротеид (НП), с которым связан геном вируса, а также три полимеразных (П) протеина, необходимых для транскрипции и синтеза вирусной РНК. Кроме того, в инфицированной клетке можно обнаружить три неструктурных (НС) протеина неизвестного назначения.
Геном вируса гриппа А состоит из 8 односпиральных сегментов вирусной РНК, кодирующих структурные и неструктурные белки. Благодаря сегментированному геному высока вероятность рекомбинации генов, что и происходит довольно часто с вирусом гриппа А в инфицированных клетках.
Эпидемиология. Вспышки гриппа наблюдаются практически ежегодно, хотя их масштабы и тяжесть значительно варьируют. Местные вспышки возникают через разные интервалы времени, обычно каждые 1—3 года. Глобальные эпидемии, или пандемии, происходили приблизительно каждые 10—15 лет начиная с пандемии 1918—1919 гг. (табл. 130-1).
Таблица 130-1. Появление антигенных подтипов гриппа А, связанных с пандемиями и эпидемиями заболевания
| Годы | Подтип гриппа Л | Характер вспышки |
| 1889—1890 | H2N8' | Тяжелая пандемия |
| 1900—1903 | H3N8' | Умеренная эпидемия |
| 1918—1919 | H1N12 (раньше HswNl) | Тяжелая пандемия |
| 1933—1935 | H1N12 (раньше HON1) | Нетяжелая эпидемия |
| 1946—1947 | H1N1 | Нетяжелая эпидемия |
| 1957—1958 | H2N2 | Тяжелая пандемия |
| 1968—1969 | H3N2 | Умеренная пандемия |
| 1977—1978 | H1N1 | Нетяжелая пандемия |
' Как было определено с помощью ретроспективных серологических исследований лиц, живших в те годы («сероархеология»).
2 Гемагглютинины, ранее описанные как Hsw и НО, в настоящее время классифицируются как варианты H1.
Наиболее крупные и тяжелые вспышки вызывают вирусы гриппа А. Частично это является результатом способности антигенов гемагглютинина и нейраминидазы вируса гриппа А к периодическим антигенным изменениям. Крупные антигенные вариации называются антигенным сдвигом. Наиболее вероятной причиной его служит рекомбинация сегментов генома между вирусными штаммами. Антигенные сдвиги могут быть связаны с пандемиями и происходят исключительно у вирусов гриппа А. Меньшие изменения получили название «дрейф» антигенов. Вероятнее всего, они являются следствием точечных мутаций. Эти антигенные изменения могут затрагивать только гемагглютинин или гемагглютинин и нейраминидазу. У вирусов человека выделили три больших антигенных подтипа гемагглютининов (H1, H2 и Н3) и 2 подтипа нейраминидаз (N1 и N2). Гемагглютинины, которые раньше обозначались как НО и Hswl, в настоящее время классифицируют как варианты П. Примером антигенного сдвига, затрагивающего как гемагглютинин, так и нейраминидазу, может быть сдвиг, произошедший в 1957 г. в подтипе вируса гриппа А: ПН] превратился в Г2Н2. Результатом была тяжелая пандемия, унесшая только в США 70000 жизней. В 1968 г. произошел антигенный сдвиг, затронувший только гемагглютинин (H2N2 превратили в H3N2). Последовавшая пандемия была менее тяжелой, чем пандемия 1957 г. В 1977 г. появился вирус A/H1N1, вызвавший пандемию, поражавшую прежде всего людей молодого возраста, т. е. родившихся после 1957 г. Как видно из табл. 130-1, вирусы H1N1 циркулировали с 1918 по 1956 г. В связи с этим можно ожидать, что у людей, родившихся до 1957 г., имеется некоторая доля иммунитета к вирусам H1N1. Во время большинства вспышек гриппа А в один отрезок времени циркулировал 'какой-то один его подтип. Однако начиная с 1977 г. в популяции циркулируют 2 подтипа вирусов A/H1N1 и A/H3N2 одновременно, вызывая вспышки заболевания различной тяжести.
Источник пандемических штаммов неизвестен. Поскольку первичные структуры гемагглютининов разных подтипов вирусов гриппа А (Н1, H2 и Н3) заметно различаются между собой, принято считать, что антигенный сдвиг является результатом спонтанных мутаций гемагглютинннового гена. С другой стороны, известно, что к значительным рекомбинациям вирусов гриппа может привести сег-ментированность генов. В связи с этим было высказано предположение о том, что пандемические штаммы могут возникать вследствие рекомбинации генов вирусов гриппа человека и животных. Вирусы гриппа В не имеют животного резервуара и не испытывают такого антигенного сдвига.
Несмотря на то что пандемии являются наиболее драматическим примером того, к чему может привести грипп, заболевания, возникающие между пандемиями, иногда сопровождаются даже более высокой заболеваемостью и смертностью, хотя и за больший промежуток времени. Так, с 1957 г. интерпандемические вспышки в США привели к гибели более чем 10000 человек, что превысило «сверхожидаемые уровни», вследствие чего за истекший период 15 подобных вспышек унесли 450000 жизней. Вирусы гриппа А, циркулирующие между пандемиями, испытывают антигенный сдвиг гемагглютинянового антигена. Эти антигенные сдвиги, очевидно, являются результатом точечных мутаций, затрагивающих тот сегмент РНК, который кодирует гемагглютинин. Аминокислотный^ анализ «сдвинутых» гемагглютининов свидетельствует о том, что изменение одной аминокислоты оказывает незначительное влияние на антигенные свойства гемагглютинина. У эпидемиологически значимых штаммов, т. е. тех, которые способны вызвать широкомасштабные вспышки, имеется как минимум два измененных из четырех больших антигенных участков в молекуле ГА. Поскольку маловероятно, что двухточечные мутации могут возникнуть одновременно, считается, что антигенный сдвиг является следствием точечных мутаций, возникающих последовательно друг за другом во время распространения от человека к человеку. Антигенные сдвиги вирусов у A/H1N1 возникали практически ежегодно, начиная с 1977 г., а у вирусов A/H3N2 — с 1968 г.
Эпидемии гриппа А начинаются внезапно, достигают своего пика через 2— 3 нед, продолжаются, как правило, 2—3 мес и часто затухают практически так же быстро, как и начинались. Первым признаком появления гриппозной активности в обществе служит увеличение числа детей, попадающих в сферу внимания медицинского персонала по поводу респираторных заболеваний, сопровождающихся фебрильной температурой. Затем следуют повышение числа гриппоподобных заболеваний среди взрослых и возрастание поступления в больницы пациентов с пневмониями, обострением застойной сердечной недостаточности, усугублением хронических заболеваний легких. В этот период растет также число пропущенных рабочих дней на производстве и дней учебы в школах. Увеличение смертности, вызванной пневмонией и гриппом (так называемую избыточную смертность), как правило, наблюдают на поздних этапах вспышки. Численность заболевших значительно варьирует при разных вспышках заболевания, но чаще всего она составляет 10—20% от общей популяции. Во время пандемии 1957 г. было установлено, что клинические признаки гриппа наблюдали более чем у 50% городского населения, а еще у 25% или более имело место субклиническое течение гриппа А. Среди организованного населения и в полузакрытых учреждениях, где находится большое количество восприимчивых лиц, заболеваемость была еще выше.
Как в северном, так и в южном полушарии эпидемии гриппа возникают практически исключительно в зимние месяцы. Обнаружить вирус гриппа во время, нехарактерное для вспышек заболевания, практически невозможно, хотя редкие серологические подъемы в другие сезоны года иногда отмечались. Где и как вирус гриппа А персистирует в периоды между вспышками, неизвестно.
Возможно следующее объяснение: вирусы гриппа А сохраняются в человеческой популяции в масштабах всего мира вследствие передачи от человека к человеку. А в больших популяционных группах вирус может сохраняться в небольшом количестве, необходимом только для распространения между эпидемиями. В качестве альтернативного объяснения высказывается гипотеза о том, что человеческие штаммы могут длительное время находиться в животных резервуарах. Однако доказательств, подтверждавших бы оба этих объяснения, пока нет. В современную эпоху средства быстрого передвижения могут играть определенную роль в передаче вируса между различными географическими областями.
Факторы, лежащие в основе начала и окончания вспышек заболевания, также не совсем ясны. Основным фактором, детерминирующим распространенность и тяжесть вспышки, является уровень иммунитета у населения с риском развития заболевания. Если появляется новый с антигенной точки зрения вирус гриппа, к которому антитела отсутствуют, или напряженность иммунитета в популяции очень мала, то возникает массивная вспышка. Если же антител к данному вирусу нет ни в одной популяции, то эпидемия заболевания распространяется по всему земному шару, приводя к пандемии. Такие волны пандемии могут длиться в течение нескольких лет, до тех пор, пока иммунитет не достигнет высокого уровня. В годы после пандемии гриппа антигенная изменчивость вирусов гриппа приводит к вспышкам различного масштаба у населения, имеющего высокий уровень иммунитета к пандемическому штамму, циркулировавшему ранее. Такая ситуация сохраняется до тех пор, пока не появится другой, новый с точки зрения антигенной структуры пандемический штамм. С другой стороны, вспышки заболевания могут так же неожиданно оканчиваться, несмотря на наличие в популяции большого числа восприимчивых лиц. Иногда появление существенно отличного от предыдущих антигенного варианта вируса приводит лишь к локальным вспышкам. Вспышку «свиного гриппа» в 1976 г. в США можно рассматривать как пример вышесказанного, несмотря на то, что она может служить лишь отражением попадания вируса гриппа свиней в скученную популяцию людей без дальнейшего распространения за ее пределы. Было высказано также предположение о том, что некоторые вирусы, такие как недавно циркулировавший штамм A/H1N1, могут быть по своей природе менее вирулентны и вызывать менее тяжелое заболевание даже у лиц, не имеющих иммунной защиты. Это свидетельствует о том, что в эпидемиологии гриппа большую роль, кроме исходного уровня иммунитета в популяции, играют и другие, не установленные пока факторы.
Вирус гриппа В вызывает менее масштабные и тяжело протекающие вспышки заболевания, чем вызванные вирусом гриппа А. Гемагглютинин и нейраминидаза вируса гриппа В реже и в меньшей степени, чем вируса гриппа А, подвергаются изменениям. Этим частично можно объяснять меньшую распространенность гриппа В. Вспышки гриппа В чаще наблюдаются в школах и военных лагерях. Отмечают также отдельные вспышки и среди лиц пожилого возраста. Наиболее серьезным осложнением инфекции, вызванной вирусом гриппа В, является синдром Рейе (см. ниже). Вирус гриппа С редко вызывает заболевание у человека, несмотря на то, что встречается повсеместно.
Заболеваемость и смертность при вспышках гриппа продолжают оставаться значительными. Смертность выше среди лиц, страдающих каким-либо соматическим нарушением (группа с высокой степенью риска развития осложнений). Во время последних вспышек гриппа сверхнормативная госпитализация лиц из этой группы достигла 800 на 100000. К группе с высокой степенью риска относят прежде всего лиц, страдающих хроническими заболеваниями сердца и легких, а также больных пожилого возраста, в частности старше 65 лет. Высокая смертность была отмечена также среди лиц с хроническими нарушениями обмена веществ, болезнями почек, иммуносупрессией, однако она меньше, чем среди лиц, страдающих хроническими сердечно-легочными заболеваниями.
Грипп вызывает также высокую заболеваемость среди населения в целом. Было установлено, что прямые и непрямые экономические затраты, сопровождающие каждую из трех вспышек гриппа, развившихся в 60-е годы, варьировали от 1,5 до 3,5 млрд долларов. Сегодня эти затраты будут значительно больше.
Патогенез. Сначала вирус гриппа попадает в дыхательные пути инфицированного человека, а затем внедряется в эпителиальные клетки. Распространение вируса происходит воздушно-капельным путем во время кашля и чиханья, хотя возможно заражение и при рукопожатии, других личных контактах, через различные предметы. Экспериментальные данные свидетельствуют о том, что распространение инфекции в мелкокапельном аэрозоле (состоящем из частиц диаметром менее 10 мкм), более эффективно, чем в аэрозоле с более крупными каплями. Первоначально вирус поражает клетки реснитчатого цилиндрического эпителия, но затем внедряется и в другие клетки дыхательных путей, включая альвеолярные клетки, мукоциты и макрофаги. Репликация вируса длится в инфицированных клетках 4—6 ч, затем активный вирус покидает клетку и проникает в близлежащую. В результате за несколько часов патологический процесс из небольших очагов распространяется по значительной клеточной поверхности дыхательных путей. При экспериментально вызванной инфекции инкубационный период варьировал от 18 до 72 ч. С помощью гистопатологических методов в инфицированных клетках выявляли грануляцию, вакуолизацию, набухание и образование пикнотических ядер, а затем некроз и десквамацию клеток. В некоторых участках цилиндрический эпителий замещался плоскими и метапластическими эпителиальными клетками. Тяжесть заболевания коррелировала с количеством вируса, находящегося в слизистом секрете. Это позволяет предположить, что выраженность репликации вируса может быть важным механизмом патогенеза патологического процесса. Несмотря на наличие таких общих признаков заболевания, как лихорадка, головная боль и миалгия, вирус гриппа редко обнаруживается в экстрапульмональных областях, включая кровоток. В связи с этим патогенез системных симптомов гриппа остается неизвестным.
Реакция организма на гриппозную инфекцию представляет собой сложное переплетение защитных механизмов, в том числе образование сывороточных и секреторных антител, клеточный иммунный ответ, активацию интерферона и др. Изменения уровней антител сыворотки могут быть выявлены с помощью разнообразных методов уже на 2-й неделе после первичного внедрения вируса гриппа. Эти антитела можно определить методами подавления гемагглютинации (ПГА), фиксации комплемента (ФК), нейтрализации, твердофазного иммуноферментного анализа (ELISA) и определения антинейраминидазных антител. Антитела против гемагглютининов представляют собой, видимо, наиболее важный фактор иммунитета. Было показано, что при титре антител в реакции ПГА не менее 1:40 инфекция не развивается. Секреторные антитела, вырабатываемые в дыхательных путях, относятся преимущественно к классу IgA и также играют важную роль в защите организма от инфекции. Было показано, что при нейтрализующем титре секреторных антител 1:4 или выше инфекция не развивается. Уже в ранние сроки после начала инфекционного процесса проявляются реакции клеточного иммунитета, как антигеноспецифические, так и антигенонеспецифические. Выраженность их зависит от исходного уровня собственного иммунитета хозяина. Эти реакции включают повышение пролиферативной и цитотоксической активности Т-клеток и активности клеток — естественных киллеров. Сразу после того, как вирус попадает в дыхательные пути, в организме начинается образование интерферонов, а повышение их титров совпадает с уменьшением выделения вирусов во внешнюю среду.
Факторы макроорганизма, ответственные за прекращение выделения вируса во внешнюю среду и за разрешение инфекционного процесса, специально не изучали. Выделение вируса во внешнюю среду обычно прекращается в течение 2—5 дней после появления первых признаков заболевания. В это время изменение уровней сывороточных и секреторных антител часто не поддается обнаружению с помощью обычных методов, хотя даже на ранних этапах подъем уровней антител можно обнаружить высокочувствительными методами, в частности у лиц с имеющимся иммунитетом в результате ранее перенесенной инфекции. Было высказано предположение, что в разрешении инфекционного процесса важную роль играют интерферон, реакции клеточного иммунитета или неспецифические воспалительные реакции.
Клинические проявления. Наиболее общими признаками гриппозной инфекции можно считать головную боль, лихорадочное состояние, озноб, миалгию и недомогание, вслед за которыми развивается респираторное заболевание, сопровождающееся кашлем и болью в горле. Во многих случаях начало заболевания настолько внезапно, что пациенты могут вспомнить точное время, когда они заболели. Типичный случай спонтанно возникшего гриппа приведен на рис. 130 1. Однако спектр клинических проявлений очень широк. Клиническая картина может варьировать от легкого респираторного заболевания, протекающего без подъема температуры, сходного с обычной простудой, до состояния, характеризующегося тяжелой прострацией и относительно скудными симптомами поражения дыхательных путей. В большинстве случаев, с которыми сталкивается врач, наблюдается повышение температуры тела в пределах 38—41°С. Температура поднимается быстро в течение первых суток заболевания, а затем наступает период постепенного снижения ее в течение 2-- 3 дней, хотя иногда лихорадочное состояние может длиться в течение недели. Пациенты жалуются на познабливание, но настоящий озноб развивается редко. Более всего пациента беспокоит головная боль. генерализованная или во фронтальной области. Боли могут также возникать в любой группе мышц тела, но чаще всего в мышцах нижних конечностей и поясничной области. Также появляются боли в суставах.
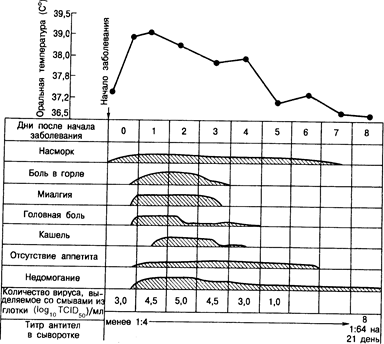
Рис. 130-1. Клиническая характеристика гриппа А у в целом здорового 28-летнего мужчины (из R. Dolin, Amer. Fam. Phys., 1976, 14, 74).
По мере стихания системных симптомов на первый план выходят жалобы со стороны дыхательных путей. Многие пациенты жалуются на боль в горле или упорный кашель, которые могут длиться в течение недели и более и часто сопровождаться дискомфортом в загрудинной области. Появляются также боль при движениях глазных яблок, фотофобия и чувство жжения в глазах.
При неосложненном гриппе физикальные признаки минимальны На ранних этапах заболевания у пациентов наблюдают покраснение лица, кожа горячая и сухая, хотя одновременно могут отмечаться обильное потоотделение и мраморность конечностей, в частности у больных пожилого возраста. Несмотря на боль в горле, обследование глотки может быть на удивление непримечательным— легкая гиперемия слизистых оболочек и выделения из носовых ходов. У больных молодого возраста наблюдается умеренное увеличение шейных лимфатических узлов. При неосложненной инфекции исследование грудной клетки чаще всего не дает каких-либо результатов, хотя иногда появляются свистящее дыхание, явления стридора и рассеянные хрипы. Явная одышка, гиперпноэ, цианоз, диффузные хрипы и признаки слипчивого процесса в легких должны насторожить врача и заставить подумать о развитии легочных осложнений. Но даже у больных с внешне неосложненным течением гриппа встречаются разнообразные слабовыраженные нарушения вентиляции легких и может быть повышен градиент альвеолярно-капиллярной диффузии. Это свидетельствует о том, что субклинически протекающее нарушение функции легких может встречаться чаще, чем принято думать.
При неосложненном течение гриппа острое заболевание обычно разрешается через 2—5 дней и большинство пациентов в основном выздоравливают к концу 1-й недели. Однако у некоторых пациентов, в частности у лиц пожилого возраста, симптомы слабости или вялости (постинфекционная астения) могут сохраняться в течение нескольких недель, причиняя серьезное беспокойство тем, кто хотел бы быстро вернуться к прежней активности. Патогенетическая основа этого неизвестна, хотя нарушения функции легких могут сохраняться в течение нескольких недель после неосложненного гриппа.
Осложнения гриппа. Наиболее распространенное осложнение гриппа — это пневмония. Пневмония может иметь первичную гриппозную вирусную, вторичную бактериальную или смешанную вирусную и бактериальную этиологию. Первичная гриппозная вирусная пневмония встречается относительно редко, но протекает тяжелее других легочных осложнений. Она начинается как острый грипп, симптомы которого не утихают, а, напротив, неумолимо прогрессируют, сопровождаясь стойкой лихорадкой, одышкой и цианозом. Мокроты мало, но она может содержать кровь. На ранних стадиях заболевания физикальные симптомы немногочисленны. В более далеко зашедших случаях появляются диффузные хрипы; на рентгенограмме легких — признаки диффузной интерстициальной инфильтрации и/или острого респираторного дистресс-синдрома. В этих случаях отмечается заметная артериальная гипоксия. При исследовании секрета дыхательных путей или паренхимы легкого, особенно на ранних стадиях заболевания, выявляют высокий титр свободного вируса. Гистопатологическими исследованиями легких погибших от первичной вирусной пневмонии больных установлена выраженная воспалительная реакция в альвеолярных перегородках, их отек и инфильтрация лимфоцитами, макрофагами, случайными плазматическими клетками и нейтрофилами в различном количестве. Также отмечают наличие фибриновых тромбов в альвеолярных капиллярах, участки некроза и кровоизлияний. Кроме того, можно обнаружить эозинофильные гиалиновые мембраны, выстилающие альвеолы и альвеолярные протоки. Наиболее предрасположены к развитию первичной гриппозной вирусной пневмонии лица, страдающие заболеваниями сердца, в частности стенозом левого атриовентрикулярного отверстия. Однако пневмония может развиться и у исходно здоровых молодых людей, а также у больных пожилого возраста с хроническими расстройствами функции легких. При некоторых эпидемиях гриппа (а именно в 1918 и 1957 гг.) риск развития первичной гриппозной пневмонии был повышен у женщин в период беременности.
Вторичная бактериальная пневмония представляет собой осложнение, при котором бактериальная инфекция развивается после кажущегося выздоровления больного. При этом через 2—3 дня после затухания признаков острого гриппа состояние больного улучшается, а затем вновь появляется лихорадка, сопровождаемая клиническими симптомами бактериальной пневмонии — кашлем, образованием гнойной мокроты, физикальными и рентгенологическими признаками слипчивого процесса в легких. Наиболее часто причиной бактериальной пневмонии служат Streptococcus pneumoniae, Staphylococcus aureus или Haemophilus influenzae, т. е. микроорганизмы, способные заселять носоглотку и вызывать инфекционный процесс при ослаблении защитных механизмов системы бронхов и легких. Этиологию заболевания определяют при микробиологическом исследовании и окраске по Граму правильно приготовленного препарата мокроты. Вторичная бактериальная пневмония чаще всего возникает у пациентов высокого риска: с хроническими заболеваниями легких и сердца и у лиц пожилого возраста.
Вторичные бактериальные пневмонии хорошо поддаются воздействию антибиотиков, особенно если лечение начато своевременно.
Однако наиболее часто из всех пневмонических осложнений, возникающих во время вспышки гриппа, встречается смешанная вирусная и бактериальная пневмония, характеризующаяся чертами как первичной, так и вторичной пневмоний, описанных выше. При этом острое заболевание постепенно прогрессирует, но может произойти и временное улучшение состояния больного, вслед за которым вновь происходит его ухудшение, и затем клиническое проявление бактериальной пневмонии. При микробиологическом исследовании мокроты обнаруживаются как вирус гриппа А, так и один из вышеперечисленных бактериальных патогенных микроорганизмов. При физикальном обследовании и рентгенографии грудной клетки выявляются очаги инфильтратов или области слипчивого процесса в легких. В случае смешанной вирусной и бактериальной пневмонии в целом реже, чем при первичной пневмонии, встречаются обширные участки поражения легких. При этом бактериальные пневмонии могут хорошо поддаваться воздействию соответствующих антибиотиков. Смешанные вирусные и бактериальные пневмонии возникают прежде всего у лиц с хроническими сердечно-сосудистыми и легочными заболеваниями.
Кроме легочных осложнений гриппа может развиться целый ряд внелегочных осложнений. Серьезным осложнением гриппа В, и в меньшей степени гриппа А, а также ветряной оспы и опоясывающего герпеса является синдром Рейе. Он возникает, как правило, у детей в возрасте от 2 до 16 лет через несколько дней после обычного, ничем не примечательного течения вирусного заболевания. Синдром Рейе характеризуется появлением тошноты и рвоты в течение 1—2 дней, после чего развиваются изменения со стороны центральной нервной системы — нарушения ментального статуса, варьирующие от сонливости до комы, а иногда делирии и судороги. Отмечается гепатомегалия с одновременным повышением уровней СГОТ, СГПТ и ЛДГ. Уровни билирубина повышаются незначительно, поэтому желтуха не выражена, но практически у всех пациентов в крови увеличено содержание аммиака. Может развиться гипогликемия, особенно после ветряной оспы, опоясывающего герпеса или вирусного желудочно-кишечного заболевания. Температура тела у детей обычно не повышается, и даже несмотря на то, что при люмбальной пункции обнаруживают повышение давления, изменений со стороны спинномозговой жидкости нет. Все это указывает на наличие у больного скорее энцефалопатии, чем менингоэнцефалита. Смертность при этом заболевании связана со степенью нарушения сознания при госпитализации и за последние годы снизилась с более чем 40% при первом описании синдрома до 10%, что свидетельствует о совершенствовании методов ранней диагностики и лечения отека мозга и гипогликемии. При гистопатологическом исследовании обнаруживают незначительные воспалительные изменения в печени или центральной нервной системе. Данные биопсии печени указывают на диффузную жировую инфильтрацию гепатоцитов и отек и плеоморфизм митохондрий. Единственным изменением центральной нервной системы является отек мозга и аноксическое поражение нейронов. Патогенез синдрома Рейе неизвестен, но обнаружить вирус в пораженной печени или мозге практически никогда не удается. В эпидемиологических исследованиях была выявлена связь между приемом ацетилсалициловой кислоты во время вирусного заболевания и последующим развитием синдрома Рейе.
Имеются сообщения об отдельных случаях миозита, рабдомиолиза и миоглобинурии, осложнивших течение гриппозной инфекции. Несмотря на то что миалгии очень распространены при гриппе, настоящий миозит встречается редко. У больных с острым миозитом чрезвычайно высока чувствительность пораженных мышц, чаще всего мышц нижних конечностей. Они испытывают невыносимую боль даже при таком легком прикосновении, как прикосновение постельного белья. В наиболее тяжелых случаях наблюдаются отек и дряблость мышц. Уровни креатинфосфокиназы и альдолазы сыворотки повышены, а в некоторых случаях миоглобинурия приводит к развитию почечной недостаточности. Патогенез гриппозного миозита также неизвестен, хотя сообщалось о наличии в пораженных мышцах вируса гриппа.
Во время пандемии гриппа 1918—1919 гг. встречались случаи развития миокардита и перикардита. Эти данные основываются главным образом на результатах гистопатологических исследований. Однако впоследствии сообщения о подобных осложнениях встречались нерегулярно. У лиц, страдающих заболеваниями сердца, во время остро протекающего гриппа наблюдали изменения ЭКГ, которые чаще относили на счет усугубления основного заболевания, а не на счет гриппозного поражения миокарда.
Возможные поражения центральной нервной системы характеризуются энцефалитом, поперечным миелитом и синдромом Гийена—Барре. Этиологическая связь вируса гриппа с указанными расстройствами не установлена.
Кроме осложнений, затрагивающих специфические системы органов, описанных выше, каждая вспышка гриппа выбирает определенные группы лиц высокого риска (лица пожилого возраста, страдающие хроническими заболеваниями), у которых развитие инфекционного процесса сопровождается прогрессивным ухудшением функции сердечно-сосудистой системы, легких и почек, приводя в ряде случаев к необратимым изменениям и смерти. Эти летальные исходы включаются в общий счет избыточной смертности, сопровождающей вспышки гриппа А.
Лабораторные исследования. В острый период заболевания лабораторная диагностика основана на выделении вируса из материала мазка из глотки, смывов из носоглотки или из мокроты. Вирус обычно обнаруживают в культуре тканей или, реже, в амниотической полости куриных эмбрионов в течение 48—72 ч после инокуляции. Используя методы иммунофлюоресценции, вирусные антигены можно обнаружить несколько ранее в культуре тканей или непосредственно в слущенных клетках носоглотки, полученных при смывах. Тип вируса гриппа (А или В) определяют с помощью методов иммунофлюоресценции или подавления гемагглютинации. Подтип гемагглютининов вируса гриппа A (H1, H2 или Н3) можно установить также, используя методы подавления гемагглютинации с подтипоспецифическими антисыворотками. Серологические методы диагностики требуют сравнения титров антител в сыворотке, полученной в острую фазу заболевания и через 10—14 дней после его начала. Однако чаще значение серологических методов ограничивается ретроспективными исследованиями. Диагностическим критерием острой инфекции является 4-кратное или более повышение титра антител, установленное методом подавления гемагглютинации, фиксации комплемента, или достоверное их повышение при использовании твердофазного иммуноферментного анализа (ELISA). Тесты фиксации комплемента в целом менее чувствительны, чем другие серологические методы. Однако, поскольку они позволяют обнаружить типоспецифические антигены, их можно рассматривать как наиболее информативные при отсутствии подтипоспецифических реагентов.
Остальные лабораторные тесты в целом менее информативны при постановке специфического диагноза гриппозной инфекции. Число лейкоцитов существенно меняется на протяжении заболевания: на ранних стадиях оно обычно ниже нормальных значений, а затем возвращается к норме или слегка повышается. В тяжелых случаях вирусной и бактериальной инфекции развивается выраженная лейкопения, в то время как лейкоцитоз более 15•109/л заставляет заподозрить вторичную бактериальную инфекцию.
Дифференциальная диагностика. Дифференцировать грипп от острых респираторных заболеваний, вызванных различными респираторными вирусами или Mycoplasma pneumoniae, на основании одних лишь клинических данных, полученных у каждого отдельного больного, достаточно трудно. Тяжелый стрептококковый фарингит или начало бактериальной пневмонии могут имитировать острый грипп, хотя для бактериальных пневмоний, как правило, нехарактерен самоограничивающийся цикл. Важным диагностическим признаком бактериальной пневмонии служит наличие гнойной мокроты, в которой после окрашивания по Граму обнаруживают патогенные бактерии. Тот факт, что вспышки гриппа возникают преимущественно в зимние месяцы, также способствует постановке правильного клинического диагноза. Если местные органы здравоохранения сообщают о повышении активности гриппозной инфекции в популяции, то с высокой степенью вероятности можно говорить о том, что острое респираторное вирусное заболевание, сопровождающееся повышением температуры тела, имеет гриппозную природу. Наличие таких типичных признаков гриппа, как внезапное начало и доминирование системных симптомов, подтверждает это.
Лечение. При неосложненном течении гриппа рекомендуется симптоматическое лечение — устранение головной боли, миалгии и лихорадки с использованием парацетамола или препаратов салициловой кислоты. Однако следует избегать назначения последних детям моложе 16 лет, так как установлена взаимосвязь между приемом ацетилсалициловой кислоты и последующим развитием синдрома Рейе. Применение противокашлевых препаратов, содержащих кодеин, показано лишь в тех случаях, когда кашель причиняет значительное беспокойство больному. Пациентам следует рекомендовать сохранять постельный режим и поддерживать адекватную гидратацию во время острой фазы заболевания. Возвращаться к исходной активности следует постепенно, только после того, как заболевание разрешится, особенно в случае тяжелого его течения.
Единственный специфический противовирусный препарат, который может быть использован при лечении больных гриппом, — амантадин (мидантан). Амантадин эффективен только против вируса гриппа А, и в США получена лицензия для его использования в целях профилактики и лечения гриппа. Если лечение начинать в первые 48 ч заболевания, то амантадин сокращает продолжительность системных респираторных симптомов гриппа приблизительно на 50%, а в одном исследовании его эффективность была даже выше, чем ацетилсалициловой кислоты. У 5—10% пациентов, получавших амантадин, развиваются умеренно выраженные побочные эффекты со стороны центральной нервной системы и прежде всего нервозность, беспокойство, бессонница или затруднение концентрации внимания. Эти побочные эффекты исчезают вскоре после прекращения приема препарата. Доза амантадина для взрослых составляет 200 мг в сутки в течение 3—5 дней или на протяжении всей болезни плюс 48 ч после ее окончания. Поскольку амантадин практически полностью выводится почками, у больных с почечной недостаточностью его доза должна быть уменьшена. Ремантадин представляет собой экспериментальный препарат, близкий аналог амантадина. Их эффективность приблизительно одинакова, но прием ремантадина сочетается с менее частым развитием побочных изменений со стороны центральной нервной системы, чем прием амантадина. В последнее время появились сообщения о наличии активности против вирусов гриппа А и В, а также против целого ряда других вирусов у рибавирина, аналога нуклеозида. Действие его проявляется в большей степени при введении в виде аэрозоля; при пероральном введении препарат относительно неэффективен.
Работы, в которых была установлена противогриппозная активность некоторых противовирусных препаратов, выполнялись почти исключительно с участием молодых людей с неосложненным течением гриппа. Поэтому неизвестно, будут ли они оказывать аналогичное действие при лечении .больных с такими осложнениями гриппа, как гриппозная пневмония. Лечение при первичной гриппозной пневмонии прежде всего должно быть направлено на поддержание оксигенации крови. В связи с этим наиболее адекватная помощь может быть обеспечена в отделении интенсивной терапии, где есть условия для осуществления (в случае необходимости) вспомогательной дыхательной и гемодинамической поддержки. С различным успехом при этом заболевании были использованы шунтирующие мембранные оксигенаторы. При развитии острого респираторного дистресс-синдрома жидкость в организм следует вводить с осторожностью, тщательно контролируя газовый состав крови и гемодинамические показатели.
Лечение при бактериальных осложнениях острого гриппа, таких как вторичная бактериальная пневмония, проводится противобактериальными препаратами. При выборе антибиотиков следует руководствоваться результатами окраски препаратов секрета дыхательных путей по Граму и микробиологического исследования и посева мокроты и слизи, аспирированной из трахеи. Если на основании изучения препаратов слизи, полученной из дыхательных путей, не удается точно установить этиологию бактериальной пневмонии, то антибиотики следует выбирать эмпирически, назначая те из них, спектр действия которых включает наиболее широко распространенные патогенные микроорганизмы, а именно М. pneumoniae, S. aureus и Н. influenzae.
Профилактика. Наиболее крупной мерой профилактики гриппа, предпринятой общественным здравоохранением, было использование инактивированной гриппозной вакцины. В настоящее время эти вакцины получают из вирусов гриппа А и В, циркулировавших во время предыдущей эпидемии гриппа. Если полученная вакцина и циркулирующий в момент последующей эпидемии вирус близки по антигенной структуре, то можно ожидать, что вакцина обеспечит защиту 50—80% населения от заболевания. Современные вакцины — это высокоочищенные препараты, не вызывающие выраженных побочных реакций. Приблизительно у 5% вакцинированных лиц наблюдается небольшое повышение температуры тела и умеренные системные симптомы в течение 8—24 ч вакцинации, а у 30% — покраснение или повышение чувствительности в месте введения вакцины. Поскольку вакцинный штамм получают с использованием куриных эмбрионов, лицам, у которых имеется истинная гиперчувствительность к продуктам птицеводства, в частности к куриным яйцам, следует проводить десенсибилизацию либо воздерживаться от введения вакцины. Несмотря на то что использование свиной противогриппозной вакцины в 1976 г. сопровождалось повышенной частотой возникновения синдрома Гийена—Барре, при введении противогриппозных вакцин после 1976 г. этого не наблюдалось. Были также созданы и в настоящее время находятся на стадии изучения живые аттенуированные вакцины против гриппа А. Эти вакцины вводятся интраназально и в большей степени, чем обычные инактивированные вакцины, стимулируют продукцию секреторных антител.
Служба здравоохранения США рекомендует проводить вакцинацию против гриппа лиц с хроническими расстройствами сердечно-сосудистой и дыхательной системы, тяжесть которых требовала внимания со стороны медицинского персонала в предшествующие годы, а также лиц, проживающих в приютах и других учреждениях, обеспечивающих постоянный уход. В обязательном порядке следует вакцинировать медицинских работников, контактирующих с пациентами высокого риска. Целесообразно вакцинировать также в целом здоровых людей в возрасте старше 65 лет, лиц, страдающих хроническими нарушениями обмена веществ (включая сахарный диабет), дисфункцией почек, анемией, иммуносупрессией или астмой. Поскольку вакцины, поступающие в продажу, являются инактивированными, их можно без опасений вводить пациентам с нарушениями иммунной системы. Противогриппозная вакцинация не сопровождается также усугублением имеющихся расстройств нервной системы, таких как рассеянный склероз. Вакцинацию следует проводить ранней осенью до возникновения вспышки гриппа и повторять ежегодно для поддержания иммунитета против наиболее часто встречающихся штаммов вируса гриппа.
Было показано, что амантадин и ремантадин также эффективны при профилактике гриппа А. В проведенных исследованиях было установлено, что в 70--90% случаев эти препараты позволяют предотвратить возникновение заболевания. Наиболее целесообразно применение амантадина или ремантадина для профилактики гриппа у лиц с высоким риском, которым не проводилась противогриппозная вакцинация, или если ранее вводимая вакцина была неэффективна вследствие антигенных изменений у циркулирующего вируса. Если вакцинация проводится во время вспышки, то одновременно с инактивированной вакциной можно вводить амантадин, поскольку он не препятствует формированию иммунного ответа организма на введение вакцины. Кроме того, имеются данные о том, что защитное действие амантадина и вакцины может складываться (аддитивное действие). Амантадин также использовали для профилактики внутрибольничных вспышек гриппа А. С профилактической целью прием амантадина или ремантадкна следует начинать сразу же после обнаружения активности гриппа А и продолжать ежедневно на протяжении всей вспышки. Доза для взрослых составляет 200 мг в сутки. Однако больным с почечной недостаточностью и лицам пожилого возраста дозу амантадина необходимо уменьшить.
Дата добавления: 2015-07-22; просмотров: 760;
