КОЛИЧЕСТВЕННЫЕ АСПЕКТЫ КЛИНИЧЕСКОГО МЫШЛЕНИЯ
Процесс клинического мышления трудно объяснить. Он основывается на таких факторах, как опыт и обучение, индуктивное и дедуктивное мышление, интерпретация фактов, воспроизводимость и ценность которых непостоянны, и интуиция, которую бывает трудно определить. Для оптимизации клинического мышления был предпринят ряд попыток с целью проведения количественного анализа многих превходящих факторов, включая определение познавательных подходов, используемых врачом при решении трудных проблем, разработку компьютерных систем поддержки принятия решения, которые призваны выделить наиболее важный элемент в этом процессе, и применение теории принятия решения для понимания того, как оно формируется. Каждый из этих подходов внес свой вклад в понимание сути диагностического процесса, тем не менее все они сопряжены с. практическими или теоретическими трудностями, что ограничивает их непосредственное применение у конкретного пациента.
Тем не менее эти предварительные попытки использовать строгость и логику, заложенные в количественном методе, обеспечили существенное понимание процесса клинического мышления, выявили пути его совершенствования и позволили свести к минимуму элементы, снижающие его эффективность. Таким образом, хотя клиническое мышление не может уменьшить сложность или число возникающих проблем, попытки провести количественный анализ этого процесса могут оптимизировать пути их понимания и решения у каждого отдельного больного.
В упрощенном варианте количественное мышление включает пять этапов. Оно начинается с изучения основных жалоб, для чего существуют ключевые вопросы, которые включают в историю настоящего заболевания. Эти вопросы необходимо дополнить данными анамнеза о заболеваниях, перенесенных в недавнем прошлом, данными физикального осмотра, при котором особое внимание уделяют предположительно пораженным органам. На втором этапе врач может выбрать серию диагностических тестов, каждый из которых в силу своей точности и информативности помогает исследовать возможные гипотезы, возникающие в ходе дифференциальной диагностики. Поскольку проведение каждого из тестов требует определенных материальных затрат, сопровождается в той или иной степени риском осложнений и вызывает иногда дискомфорт, перед их назначением врач должен проанализировать достаточность диагностической информации, полученной при сборе анамнеза и физикальном обследовании. Далее, клинические данные должны быть сопоставлены с результатами лабораторных исследований, чтобы определить те патологические состояния, между которыми следует проводить дифференциальную диагностику. На четвертом этапе для того, чтобы выработать рекомендации для пациента, необходимо взвесить относительный риск и преимущества дальнейших диагностических и терапевтических мероприятий. В заключение с выработанными рекомендациями знакомят пациента и после соответствующего обсуждения начинают осуществлять намеченный план лечения. Каждый этап этой упрощенной модели процесса клинического мышления целесообразно проанализировать по отдельности, Ниже приводятся этапы клиничеокого мышления и принятия решения:
1. Изучение жалоб путем клинического исследования (сбор анамнеза и физикальное обследование).
2. Назначение диагностических тестов, каждый из которых обладает определенной точностью и информативностью.
3. Обобщение клинических находок и результатов лабораторных исследований для разработки возможных вариантов диагноза.
4. Сравнительная оценка риска и преимущества альтернативных вариантов дальнейших исследований.
5. Сопоставление плана лечения с учетом пожеланий больного.
Сбор анамнеза и физикальное обследование. Выше уже говорилось о том, что врачи начинают изучение основных жалоб больного с исчерпывающего сбора анамнеза, который включает многие, если не большинство, вопросы, позволяющие получить полное представление о всех системах органов, и путем проведения всеобъемлющего физикального обследования. Однако опытные клиницисты начинают строить гипотезу, основываясь уже на основных жалобах и первых ответах на вопросы, задавая последующие вопросы в таком порядке, который позволяет им оценить первичную гипотезу и при необходимости сократить или внести поправки в перечень возможных диагнозов. Одновременно может разрабатываться только ограниченное число диагностических гипотез, и для подтверждения или отрицания их часто используется одна и та же информация. Подобным же образом из практически неограниченного числа вопросов, которые могут быть заданы, выбирают первоочередные, специфические вопросы, и именно на их основании формируют историю настоящего заболевания. Как правило, из всех ответов выбирают ключевой, например указание на наличие мелены, затем пытаются найти основные возможные объяснения этому явлению, которые после получения ответов на более детальные вопросы систематизируют таким образом, чтобы можно было выбрать и затем проверить основной диагноз. Этот процесс, который носит название «повторная проверка гипотезы», служит эффективным подходом к диагнозу и ему следует отдавать предпочтение среди других методов, с помощью которых можно пытаться получить всю доступную информацию, прежде чем формулировать дифференциальный диагноз.
Пропаганда метода повторной проверки гипотезы не исключает необходимости системного, тщательного сбора полного анамнеза настоящего заболевания, исследования всех систем организма, изучения семейного, социального анамнеза и проведения .физикального обследования пациента. Например, если больной поступает с жалобами на боли в животе, врач может собрать информацию, касающуюся их локализации и характера, а также выяснить, какие факторы провоцируют или облегчают боли. На основании ответов на первичные вопросы у врача возникает подозрение на какое-либо заболевание и он начинает задавать вопросы Ь соответствии с предполагаемым диагнозом. Если характеристики боли позволяют думать о панкреатите, то клиницист может поинтересоваться привычками в отношении потребления алкоголя, приемом диуретиков из группы бензотиодиазида или глюкокортикоидных гормонов. Следует обратить внимание на симптомы, свидетельствующие об одновременном заболевании желчного пузыря, на наличие панкреатита у членов семьи, задать вопросы, направленные на выявление возможной пенетрирующей язвы. Напротив, если жалобы более типичны для эзофагеального рефлюкса, то порядок вопросов должен быть другим. Использование метода повторной проверки гипотезы позволяет врачу получить подробную информацию о том органе, который вероятнее всего поражен, не прибегая к системному и тщательному обследованию всего организма. Данные анамнеза и физикального обследования должны дополнять друг друга. Анамнез нацеливает проведение физикального обследования на определенные органы, в свою очередь результаты физикального обследования должны стимулировать более тщательное изучение конкретных систем и органов.
По мере того, как врач осуществляет на практике процесс клинического мышления, используя данные анамнеза и физикального обследования, может возникнуть целый ряд спорных моментов, которые влияют на правильность процесса принятия решения. Прежде всего данные анамнеза могут быть плохо воспроизводимы. Это связано с тем, что больной меняет свои ответы, или с тем, что разные врачи по-разному формулируют вопросы и интерпретируют ответы. Например, в одном из исследований оценки функционального класса кардиологических больных двумя врачами совпадали приблизительно в половине случаев. При использовании тщательно разработанных стандартизированных вопросников воспроизводимость, так же как и информативность ответов, достоверно возрастает, хотя некоторые пациенты и в этом случае продолжают давать искренние, но противоречивые ответы на вопросы, которые в один и тот же день задают разные опрашивающие. Задавая понятные и по мере возможности конкретные вопросы, можно повысить воспроизводимость и информативность данных анамнеза, но нельзя тем не менее полностью избежать разночтении.
Оценивая воспроизводимость данных при физикальном обследовании, двое исследователей, как правило, приходят к соглашению, если отсутствует какой-либо нечасто встречающийся признак, например увеличение селезенки, но часто расходятся во мнениях, если одному из них кажется, что этот признак присутствует у пациента, у которого его быть не должно. Этот принцип нагляднее всего проявляется, если допустить, что любое соглашение всегда возникает случайно, а вероятность случайного соглашения выше, если признак встречается либо очень часто, либо очень редко. Например, если каждый из двух врачей считает, что 90% пациентов имеют какую-либо патологию, например систолический шум в сердце, то их мнения совпадут в 81% случаев, и это совпадение будет только случайным. В некоторых исследованиях воспроизводимости обычных признаков и симптомов, таких как гепатомегалия, частота истинного соглашения не была намного выше, чем частота случайного совпадения мнений. Частота несовпадения мнений может быть уменьшена путем повышения навыков физикального обследования с помощью постоянных тренировок, путем поиска других коррелирующих физикальных признаков, путем изучения того, как физикальные данные коррелируют с результатами диагностических тестов. В связи с этим, когда врач вдруг обнаруживает какой-либо субъективный клинический признак, по поводу которого могут возникнуть разногласия, например, непредвиденную спленомегалию, он должен, попытаться найти другие изменения, которые могли бы подтвердить ее вероятность, например такие, как гепатомегалия или лимфаденопатия. В некоторых случаях следует рассматривать возможность проведения диагностических исследований, таких как сканирование печени и селезенки, что позволяет объективизировать клинические находки.
Эти замечания по поводу факторов, снижающих воспроизводимость и информативность данных анамнеза и физикального обследования, ни в коем случае не принижают их чрезвычайную важность для клинического мышления. Более того, они подчеркивают необходимость внимательного и тщательного их проведения.
Когда врач на основании данных анамнеза и физикального обследования выносит суждение о диагнозе, он редко бывает в нем полностью уверен. В связи с этим более целесообразно говорить о диагнозе с точки зрения его вероятности. Все еще очень часто эта вероятность выражается не в форме процентов, а с помощью таких выражений, как «почти всегда», «обычно», «иногда», «редко». Поскольку разные люди вкладывают различную степень вероятности в одни и те же термины, это ведет к возникновению недопонимания между врачами или между врачом и пациентом. Врачам следует как можно более точно и при возможности используя цифры давать свои заключения и, если это осуществимо, использовать для выражения вероятности количественные методы. Например, вместо того чтобы говорить, что вероятность обнаружения карциномы толстой кишки рентгенологическими методами мала, лучше, если это возможно, представить точные данные о диагностике новообразования по данным рентгенографии. Вероятность обнаружения карциномы в 10—15% случаев может быть интерпретирована как «небольшая», однако с клинических позиций в этом-случае требуется дальнейшее уточнение диагноза, поскольку последствия гиподиагностики потенциально операбельной опухоли могут быть самыми серьезными.
Хотя наличие таких количественных показателей было бы очень желательно, они обычно отсутствуют в клинической практике. Даже опытные клиницисты часто не в состоянии точно определить вероятность развития тех или иных изменений. Имеется тенденция к гипердиагностике относительно редких заболеваний. Особенно трудно бывает количественно оценить вероятность, которая может быть очень высокой или очень низкой. Например, врач может не знать, какова точная вероятность наличия бактериального менингита или другого заболевания, которое может быть диагностировано с помощью люмбальной пункции у пациента с сильной головной болью: 1 случай из 20 или 1 случай из 200. В обоих случаях вероятность низка, но тем не менее от нее зависит принятие решения о том, делать или нет люмбальную пункцию.
Поскольку установление достоверных диагностических критериев является краеугольным камнем клинического мышления, для разработки статистических подходов к улучшению диагностического предвидения используется накопленный клинический опыт, который часто бывает представлен в форме компьютерных банков данных. В подобных исследованиях обычно идентифицируют факторы, находящиеся в унивариантной корреляции с тем или иным диагнозом. Затем эти унивариантные корреляты могут быть включены в многофакторный анализ, что позволяет определить, какие из них являются достоверными независимыми предикторами диагноза. Некоторые виды анализа позволяют идентифицировать важные факторы предсказания диагноза и затем определить их «вес», который может быть при дальнейшем математическом расчете трансформирован в вероятность. С другой стороны, анализ позволяет выделить ограниченное число категорий пациентов, каждая из которых имеет собственную вероятность наличия того или иного диагноза.
Эти количественные подходы к постановке диагноза, которые часто называют «правилами предсказания», особенно полезны, если они представлены в удобном для использования виде и если их ценность была широко изучена на достаточном числе и спектре пациентов. Например, на основании тщательного отбора ключевых вопросов, используемых при сборе анамнеза, и данных, получаемых при физикальном обследовании, которые позволяют предсказать причины наиболее частых жалоб, предъявляемых амбулаторными больными, были разработаны алгоритмы диагностических исследований, которые могут осуществляться не врачом и требуют вмешательства врача лишь при необходимости. Используя эти алгоритмы, не имеющий врачебного образования персонал под общим руководством врачей может с меньшими затратами, но не менее эффективно осуществлять ту же работу, что и врач, у которого нет такого помощника.
Для того чтобы такие правила предсказания могли оказать реальную помощь клиницистам, они должны быть разработаны на представительных группах больных с использованием доступных воспроизводимых тестов с тем, чтобы полученные результаты могли быть применены в медицинской практике повсеместно. Поскольку только меньшая часть из опубликованных правил предсказания придерживалась строгих критериев, таких как число и спектр обследованных, а также проспективное подтверждение результате», большинство из них пока непригодно для повседневного клинического использования. Более того, многие правила предсказания не могут оценить вероятность каждого диагноза или исхода, с которыми сталкивается клиницист.
Как подчеркивалось в гл. 1, сбор анамнеза и физикальное обследование служат и другим важным целям. Они позволяют врачу оценить эмоциональный статус пациента, понять, как нарушения здоровья сочетаются с условиями общественной и семейной жизни больного, они способствуют возникновению у пациента доверия к врачу, которое так необходимо для достижения согласованности в предстоящих действиях.
Диагностические исследования: показания, точность и ценность. Для назначения диагностических исследований должны быть специфические показания. Чтобы соответствовать этим показаниям, исследования должны быть достаточно точными. Кроме того, они должны быть как можно менее дорогостоящими и (или) наименее опасными из всех возможных в данном случае тестов. Нет абсолютно точных диагностических методов, и врачам часто бывает трудно интерпретировать их результаты. В связи с этим чрезвычайно важно знать несколько наиболее часто используемых при анализе результатов исследований и в эпидемиологии терминов, включая распространенность, чувствительность, специфичность, положительную предсказательную ценность и отрицательную предсказательную ценность (табл. 2.1).
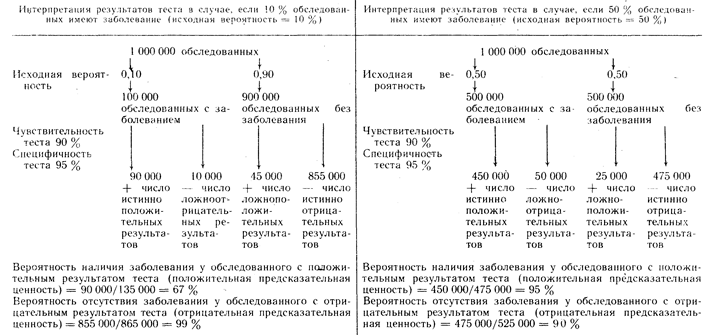
Хотя в сообщениях о точности диагностических тестов обычно используют термины положительная и отрицательная предсказательная ценность, эти расчетные величины зависят от распространенности заболевания в изучаемой популяции (табл. 2.2). Тест, обладающий определенной чувствительностью и специфичностью, имеет различную положительную и отрицательную предсказательную ценность, если применяется в группах с различной распространенностью заболевания. Например, умеренные изменения уровня щелочной фосфатазы у молодого человека с подтвержденной лимфомой свидетельствуют о нарушении функции печени вследствие наличия опухоли, т. е. этот тест скорее всего является истинно положительным, в то время как выявление таких же уровней щелочной фосфатазы при выполнении рутинных профилактических анализов крови у человека того же возраста без клинических симптомов какого-либо заболевания маловероятно указывает на наличие опухоли, т. е. в этом случае результат скорее всего ложно-положительный.
Таблица 2.1. Систематические термины, наиболее часто используемые в эпидемиологических и диагностических исследованиях
| Результаты теста | Патологическое состояние | |
| Имеется | отсутствует | |
| Положительные | а (истинно положительные) | б (ложноположительные) |
| Отрицательные | в (ложноотрица-тельные) | г (истинно отрицательные) |
| Распространение (априорная вероятность) | =(а+в)/(а+б++В+Г) | == число больных/общее число обследованных |
| Чувствительность | =а/(а+в) | == число истинно положительных результатов/ общее число больных |
| Специфичность | ==г/(б+г) | == число истинно отрицательных результатов/число пациентов без данного заболевания |
| Частота ложноотрицательных результатов | =в/(а+в) | = число ложноотрицательных результатов/общее число больных |
| Частота ложноположительных результатов | =б/(б+г) | = число ложноположительных результатов/число пациентов без данного заболевания |
| Положительная предсказательная ценность | =а/(а+б) | == число истинно положительных результатов/число всех положительных результатов |
| Результаты теста | Патологическое состояние | |
| имеется | отсутствует | |
| Отрицательная предсказательная ценность Общая точность | =г/(в+г) =(а+г)/(а+б+ +в+г) | =число истинно отрицательных результатов/ число всех отрицательных результатов == число истинно положительных и истинно отрицательных результатов/ число всех результатов |
Хотя чувствительность и специфичность какого-либо теста не зависят от распространенности заболевания (или процента больных, у которых имеется заболевание, из всех обследованных пациентов), они зависят от состава группы пациентов, у которых этот тест был использован. Например, чувствительность и специфичность метода сцинтиграфии миокарда с пирофосфатом технеция с целью выявления инфаркта (гл. 179) будут практически идеальны, если одну популяцию составляют лица с типичным инфарктом миокарда, имеющие электрокардиографические изменения, характерные для трансмурального инфаркта миокарда, ярко выраженный подъем миокардиального изофермента креатинкиназы (КФК), а другую — здоровые студенты-медики. Если, однако, не изменяя распространенности заболевания в исследуемой популяции, состав обследованных с заболеванием и без заболевания изменить, включив пациентов с другими показателями, например, если популяция больных с инфарктом миокарда состояла бы главным образом из пациентов, у которых инфаркт миокарда не сопровождался изменением зубца Q и умеренным или пограничным подъемом КФК-МБ, а популяция без острого .инфаркта миокарда включала бы пациентов со старым инфарктом и нестабильной стенокардией, чувствительность и специфичность метода могли бы измениться очень заметно. В этой ситуации чувствительность и специфичность сцинтиграфии миокарда с пирофосфатом технеция не только ниже, чем в первом случае, из-за того, что изменился состав пациентов с и без заболевания, но, что значительно более существенно, эти показатели становятся настолько низкими, что тест теряет клиническое значение. Этот пример иллюстрирует также методологические проблемы, которые могут возникнуть, если использовать данные одного исследования в разных группах пациентов или если объединять данные разных исследований, в которых участвовали разнородные группы больных.
Таблица 2.2. Изменение положительной и отрицательной предсказательной ценности одного и того же теста в зависимости от исходной вероятности наличия заболевания
В некоторых ситуациях неточное знание чувствительности и специфичности теста в изучаемой группе пациентов может ограничить его клиническую ценность. Поскольку врач редко знает (или может знать) популяцию пациентов, на которой назначаемый им тест был стандартизован, получаемые результаты обладают информацией, намного менее достоверной, чем принято думать. Более того, для любого диагностического теста увеличение чувствительности будет сопровождаться снижением специфичности. Чем ближе кривая подходит к верхнему левому углу, тем выше динамическая ценность теста; чем ближе к пунктирной линии — тем ниже. При решении вопроса о том, что является нормой, а что болезнью, необходимо определить, какая чувствительность и специфичность наиболее пригодны в данной клинической ситуации.
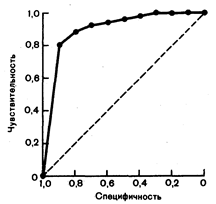
Рис. 2.1. Графическое изображение внутреннего несоответствия чувствительности и специфичности.
Может быть очень трудно отдифференцировать случайную лабораторную ошибку от ложноположительных или ложноотрицательных результатов исследования вследствие наличия у пациента в этот момент еще какого-либо процесса, который может повлиять на получаемые данные, например повышение уровня КК у пациента, который перед обследованием по поводу загрудинных болей выполнил напряженную физическую работу.
Поскольку нельзя ожидать, что какая-либо величина или производный показатель в отдельности могли бы обладать одновременно превосходной чувствительностью и специфичностью, часто бывает необходимо определить, какой показатель является наиболее ценным и необходимым для принятия решения. Графическое изображение (рис. 2.1) кривой, связывающей обсуждаемые характеристики теста, которое показывает неизбежность выбора между стремлением к высокой чувствительности, как, например, при оценке электрокардиограммы, зарегистрированной во время физической нагрузки, как патологической, если на ней имеется депрессия сегмента ST .не менее 0,5 мм, или высокой специфичности, как, например, при определении электрокардиограммы, зарегистрированной во время физической нагрузки, как патологической только в том случае, если депрессия сегмента ST составляет не менее 2,0 мм, может помочь клиницисту понять смысл различных определений «положительных» результатов теста. Подобное графическое изображение свидетельствует о том, что результаты тестов могут быть определены как нормальные или патологические в зависимости от того, учитывается заболевание, если тест обладает высокой специфичностью, или исключается, если тест обладает высокой чувствительностью. Разные тесты могут обладать различной чувствительностью и специфичностью. Чувствительность и специфичность более достоверных тестов выше, чем недостоверность тестов.
Одним из примеров чувствительных тестов служит М-вариант эхокардиографии, который используют для исключения тяжелого аортального стеноза у взрослых: чувствительность этого теста для аортального стеноза приближается к 100%, при этом неизмененная эхограмма аортального клапана фактически исключает диагноз аортального стеноза у взрослых. К сожалению, этот чувствительный тест не очень специфичен. В связи с этим многим больным, у которых при эхокардиографии выявлены изменения аортальных клапанов, требуется проведение дальнейших исследований (например, доплеровская эхокардиография, а возможно, и катетеризация полостей сердца) для установления диагноза (гл. 187). Наиболее распространенным примером умеренно специфичного теста является использование электрокардиограммы для диагностики острого инфаркта миокарда. Поскольку высокая специфичность зависит от характеристики группы исследуемых больных, появление в двух или более соседних отведениях новых подъемов сегмента ST, превышающих 1,0 мм, у пациента, который поступил в срочном порядке с длительными загрудинными болями, напоминающими боли при ишемии миокарда, достаточно специфично, т. е. маловероятно, что эти данные являются ложноположительными. В этих случаях госпитализация больных в отделение интенсивной терапии фактически всегда целесообразна. Однако этот показатель не является чувствительным, поэтому, если бы в отделение интенсивной терапии госпитализировали больных только с подобными электрокардиографическими изменениями, почти половине больных, поступающих в срочном порядке в стационары, необходимая медицинская помощь не была бы оказана.
Для того чтобы оптимизировать клиническую ценность диагностических тестов, полезно накопить собственный опыт работы с ними. Часто получаемые при этом результаты будут значительно отличаться от публикуемых в литературе. Сообщения об эффективности какого-либо теста должны подчеркивать его точность по сравнению с независимым стандартом. Этот тест должен быть использован у целого ряда больных с различной тяжестью изучаемого заболевания, а также у больных, у которых имеются нарушения, являющиеся составной частью дифференциального диагноза. Следует знать воспроизводимость теста, а также обозначить «нормальные пределы» получаемых при использовании этого теста значений. В некоторых случаях проведение исследования или манипуляций, необходимых для установления диагностической ценности данного теста, настолько рискованно, что только узкий круг пациентов может быть включен в исследование, как, например, при оценке информативности абдоминальной компьютерной томографии у больных с подозрением на карциному поджелудочной железы. Если больным с «отрицательными» результатами компьютерной томографии не будет затем выполнена лапаротомия или патологоанатомическое исследование, то ни чувствительность, ни специфичность использования компьютерной томографии с целью выявления Карциномы поджелудочной железы не сможет быть установлена. В подобных ситуациях установленная ценность диагностического теста нельзя считать точн ой, поскольку она не была подтверждена другим методом.
Объединение клинических данных и результатов лабораторных исследований.Хотя, как было показано выше, ни клинические данные, ни результаты лабораторных исследований не могут претендовать на абсолютную точность, их объединение может скорее привести к правильному диагнозу, чем их использование по отдельности. Зная до выполнения исследования вероятность наличия у пациента того или иного заболевания (априорная вероятность) и зная чувствительность и специфичность проводимого исследования, можно рассчитать вероятность, которая будет получена после выполнения исследования,—апостериорная вероятность. Обычным математическим методом объединения клинических данных и результатов лабораторных исследований является байисьяновский анализ, который может быть представлен в виде соотношение (счет) —вероятность (табл. 2.3). Априорная вероятность может быть выражена в виде счета (как, например, на бегах) и умножена на вероятное отношение (которое представляет из себя чувствительность теста, разделенную на разность между 1 и специфичностью теста), что позволяет получить апостериорное соотношение (счет), которое в свою очередь может быть переведено в апостериорную вероятность. Этот подход может быть использован в любой ситуации, когда врач имеет клинические данные, чтобы определить априорную вероятность диагноза и объединить их с результатами, а значит, и с чувствительностью и специфичностью диагностического теста. Многие клинические ситуации могут быть настолько сложными, что определение исходной вероятности какого бы то ни было диагноза или чувствительности и специфичности каждого теста, который может быть выполнен в отдельности, или последовательно выполняемых тестов нецелесообразно. Тем не менее предпринимаемые в этом направлении попытки будут стимулировать критическое мышление, выявлять противоречия, способствовать возникновению новых замыслов оригинальных исследований или же требовать пересмотра прошлого опыта, чтобы в последующем облегчить использование байисьяновского анализа для объединения клинических данных и результатов лабораторных исследований.
Результаты байисьяновского анализа часто могут быть выражены графически, как, например, значение электрокардиограммы, зарегистрированной во время физической нагрузки, для выявления ишемической болезни сердца (рис. 2.2; см. также гл. 189). Эта серия кривых показывает также, как следует рассматривать результаты теста, которые могут попасть в «серую зону», не будучи явно положительными или явно отрицательными.
Таблица 2.3. Пример использования байисьяновского анализа для объединения вероятности с результатами исследования для расчета апостериорной вероятности

" Чувствительность = вероятность положительного результата у пациента с заболеванием
0 (1—специфичность) = вероятность положительного результата у пациента без заболевания
" (1—чувствительность) ==вероятность отрицательного результата у пациента с заболеванием г Специфичность = вероятность отрицательного результата у пациента без заболевания
Одним из ключевых допущений, свойственных большинству подобных анализов, является то, что корреляция между априорной вероятностью и результатами
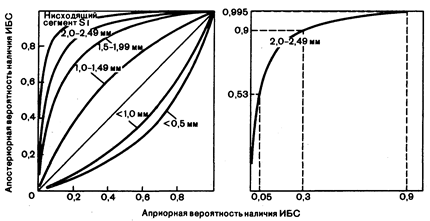
Рис. 2.2. Влияние переносимости теста с физической нагрузкой на вероятность наличия ИБС.
Априорная вероятность наличия ИБС будет уточнена результатами электрокардиограммы, зарегистрированной во время физической нагрузки, на основании чего будет получена апостериорная вероятность наличия ИБС. Обратите внимание на то, что обнаружение депрессии сегмента ST менее 1 мм уменьшает вероятность наличия ИБС, в то время как депрессия сегмента ST не менее 1 мм повышает вероятность. Например, если у пациента, исходная вероятность наличия ИБС у которого составляла 90%, что приблизительно соответствует вероятности, наблюдаемой у мужчины среднего возраста с типичными стенокардитическими симптомами, во время теста с физической нагрузкой отмечена депрессия сегмента ST в пределах 2—2,49 мм, то апостериорная вероятность наличия ИБС у него увеличится до 99,5%. Напротив, если подобные изменения во время теста с нагрузкой будут зарегистрированы у пациента, исходная вероятность наличия ИБС у которого составляет 30%, что можно ожидать у пациентов с атипичными загрудинными болями, то величина апостериорной вероятности у него составит около 90%. У пациента без каких-либо клинических симптомов заболевания, у которого априорная вероятность наличия ИБС всего лишь около 5%, аналогичные результаты теста с физической нагрузкой повысят апостериорную вероятность до 53%. Таким образом, один и тот же результат теста в сочетании с различной априорной вероятностью позволяет получить различные величины апостериорной вероятности (с разрешения New England Journal of Medicine, R. D. Rifkin, W. B. Hood: Bayesian analysis of electrocardiographicexercise stress testin.—N. Engl. J. Med., 1977, 297, 684) теста не больше, чем можно ожидать от случайного совпадения. Если диагностический тест просто дублирует информацию, которая была получена при клиническом обследовании, то он может оказать дополнительную помощь в решении вопроса, имеется или отсутствует заболевание. Например, выявление при физикальном обследовании у больного с карциномой толстой кишки желтухи является достоверным индикатором возможных метастазов в печень. Может быть определена и степень гипербилирубинемии, но уровень билирубина у больного с клинически выраженной желтухой не несет существенной самостоятельной информации, дополняющей ту, которая была получена при тщательном физикальном обследовании. При объединении лабораторных и клинических данных результаты диагностических исследований являются полезными только в том случае, если они дополняют результаты анамнеза и физикального обследования новой информацией, причем полученной с минимальными затратами и риском. Если диагностический тест (такой как ретроградная холангиография, выполняемая у больного с гипербилирубинемией) позволяет получить информацию, недоступную при непосредственном обследовании, то маловероятно, что его результаты могут быть связаны с первичной вероятностью в большей степени, чем можно ожидать при случайном совпадении.
Диагностическое исследование только тогда оказывает влияние на ведение конкретного пациента, если оно в такой степени может изменить диагностическую вероятность, что полученная новая вероятность потребует пересмотра плана обследования или лечения, или если это исследование явится частью комплекса исследований, который также превысит этот порог. Например, у больного подозревают развитие эмболии сосудов легких. Вероятность этого диагноза, основанная только на данных клинического обследования, составляет 50%. Определение вентиляционно-перфузионных отношений с помощью сканирования легких, метода, обладающего «низкой вероятностью», может уменьшить вероятность диагноза эмболии сосудов легких. Однако, если стоит задача исключить эмболию с максимально возможной степенью достоверности, то потребуется проведение легочной ангиографии (гл. 211).
Поскольку диагностические исследования часто не позволяют получить важную новую информацию, даже если нх результаты достаточно точны, перед их назначением следует задать себе несколько вопросов. Первое, какова вероятность того, что имеется именно подозреваемое заболевание? Второе, каковы будут клинические последствия, если диагноз будет поставлен неправильно, или если больной будет получать лечение по поводу заболевания, которого у него нет? Третье, какова вероятность того, что результаты диагностических исследований потребуют пересмотра диагноза или лечения? Врач должен учитывать все варианты диагноза, риск развития осложнений, вероятность получения новой информации и затраты, которые для этого потребуются, а также неблагоприятные последствия задержки проведения исследования, так как наблюдение всегда было одним из распространенных методов диагностики.
Сравнение риска и преимущества метода исследования: аналитический подход к принятию решения. Основой концепции о том, что знание вероятности может привести к принятию решения, является допущение, которое заключается в том, что можно достичь разумного результата, зная соотношение риска (или затрат) и преимуществ различных методов и того, при какой вероятности это соотношение меняется в противоположную сторону. Анализ принятия решения является организованным процессом оценки подобных ситуаций, который позволяет идентифицировать ключевые моменты и проблемы.
Одна из проблем использования аналитического подхода к принятию решения в- трудных клинических ситуациях заключается в том, что аналитическое решение не является чем-то принципиально отличным от тех данных, на которых он базируется, В некоторых случаях попытка аналитического подхода к решению сложной клинической проблемы может не дать иной информации, кроме той, что важные данные, которые требуются для проведения анализа, отсутствуют и что дополнительные исследования в этом направлении должны быть выполнены. Кроме того, если клиницисты сомневаются л выборе плана обследования и лечения, то формальный анализ может указать, что различия между разными подходами очень незначительны. В этих случаях формальный анализ может содержать внутреннюю ошибку, которая не зависит от воли врача. Даже когда польза от аналитического решения очевидна, врач не всегда может иметь достаточно времени для выполнения оценок и расчетов, необходимых для принятия решения у постели больного. Тем не менее значение аналитического подхода к принятию решения заключается в том, что он объединяет доступную информацию, принуждает к строгому мышлению и обнаруживает наши сомнения и недостаток, знаний.
Аналитический подход к принятию решения условно состоит из двух основных положений процесса принятия решения. первое, решения (или варианты), доступные врачу, и второе, возможные ситуации, к которым может привести каждое решение. Для того чтобы проиллюстрировать этот процесс в действии, можно рассмотреть принятие решения о том, следует ли выполнять биопсию мозга, проводить лечение или наблюдать при подозрении на наличие герпетического энцефалита (гл. 136). На рис. 23 изображена схема решения этой проблемы. Квадрат, обозначенный буквой А. является тем решением, которое врач должен принять. Круги, обозначенные буквами от Б до И. указывают возможные исходы, каждый из которых имеет свою определенную вероятность. В этом анализе первичными вариантами являются: проводить лечение видарабнном (Vidarabin), относительно токсичным препаратом, не проводить лечение видарабином или выполнить биопсию мозга, с тем чтобы использовать ее результаты для принятия решения о лечении. И назначение видарабина и биопсия могут привести к развитию осложнений.
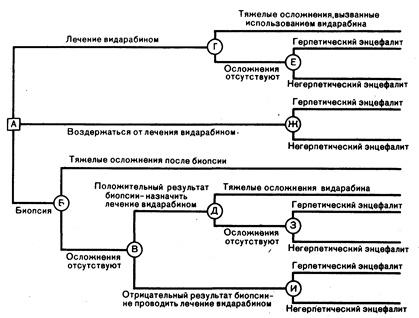
Рис. 2.3. Схема принятия решения для проведения обследования и лечения при подозрении на энцефалит, вызванный вирусом простого герпеса.
Квадрат обозначает решение, круги — его последствия. Детали см. в тексте (с разрешения М. Barza, S. G. Paiiker. The decision to biopsy, treat, or wait in suspected herpes encephalitis. --Ann. Intern. Med., 1980, 92, 644).
Каждый из исходов для пациента обычно имеет определенную «пользу». т. е. относительное предпочтение того или иного исхода, где 1,0 означает идеальный исход, а 0 — наихудший из всех возможных исходов. Каждая конечная ветвь схемы принятия решения имеет определенную пользу, соответствующую данному исходу, и «ожидаемое значение» каждой конечной ветви рассчитывается путем умножения вероятности на пользу. Для того чтобы рассчитать «ожидаемое значение» каждого из трех возможных вариантов действия (см. рис. 2.3, А), следует сложить ожидаемые значения каждой из конечных ветвей, которые исходят из этого пункта. Наиболее предпочтителен тот вариант действия, при котором, при учете всех возможных исходов, получается максимальное ожидаемое значение, которое является суммой произведения вероятности, умноженной на пользу при каждом возможном исходе.
Осуществляя любой аналитический подход, следует знать или определить относительные вероятности, что часто требует предположений. Далее, польза может быть установлена для каждого из этих исходов. Основным практическим недостатком аналитического анализа является частый субъективизм при оценке пользы. Также бывает очень трудно количественно соотнести увеличение продолжительности жизни с качеством прожитых лет, например, при оценке того, как токсичность препарата или инвалидность вследствие заболевания или лечения снизит качество предстоящей жизни.
Результаты и информативность аналитического подхода зависят от величин вероятности и пользы, которые используют при расчете, поэтому обязательным является применение чувствительных методов. При этом следует анализировать различные вероятности для того, чтобы можно было определить, меняются ли при этом выводы. Например, при проведении анализа, схематически представленного на рис. 2.3, токсичности видарабина, серьезным осложнениям при биопсии мозга, возможности получения ложноположительных или ложноотрицательных результатов биопсии должна соответствовать определенная вероятность. В данном конкретном случае мы пришли к выводу, что наблюдение, т. е. отказ и от лечения, и от биопсии, является наиболее предпочтительным вариантом действия, если вероятность наличия герпетического энцефалита менее 3%. При вероятности наличия заболевания от 3 до 42% рекомендуют биопсию мозга, а при вероятности, превышающей 42%, целесообразно немедленно начинать лечение видарабином. Однако риск развития герпетического энцефалита, значительно превышающий 42%, встречается очень редко. Следовательно, эмпирическое назначение видарабина раньше, чем получены результаты биопсии мозга, встречается редко. Авторы показали, что эти выводы не изменяются при варьировании величин вероятности возникновения нескольких ситуаций. Если бы полученные в результате анализа выводы изменились при малейших изменениях допустимых вероятностей, на которых был основан анализ, то это указывало бы на то, что данный анализ не является надежным для принятия решения.
Иногда аналитический подход демонстрирует явное и яркое преимущество одного подхода перед другим. В другом случае различия между двумя вариантами ведения больного могут быть незначительными, каждый из них может быть достаточно целесообразным. В такой ситуации основными в принятии решения становятся вторичные факторы, которые не могут быть учтены при формальном анализе, такие как отношение пациента к предполагаемой врачебной тактике или собственный опыт врача по использованию данного метода. Врач, который аналитически подходит к принятию решения, должен поэтому определить вероятность возникновения любого возможного исхода, основываясь на своем опыте и опыте учреждения, где он работает, в ведении подобных больных, а также изучив литературу по данному вопросу. Даже когда результат анализа кажется ясным, у врача или пациента может возникнуть подозрение, что данная ситуация может быть исключением из правил. Кроме того, даже самый лучший анализ, как и вся клиническая интуиция, основаны на предположениях. Все это допускает дальнейшее обсуждение проблемы.
В изложенном примере, в котором обсуждалось ведение пациента с возможным герпетическим энцефалитом, в результате аналитического решения была выработана тактика, учитывающая положительный исход, но не затраты, при которых он может быть достигнут. При определении политики здравоохранения может быть использован формальный анализ соотношения затрат и эффективности, который позволит оценить, сколько денег должно быть израсходовано для того, чтобы была достигнута единица прибыли. В качестве такой единицы часто используют сохраненную жизнь, год сохраненной жизни или соотношение качества жизни с годом сохраненной жизни, учитывая при этом качество жизни на протяжении этого времени. Например, стоимость 1 года проведения гемодиализа в стационаре может составить 35000 долларов по курсу 1986 г. Эта цифра включает только прямые медицинские расходы, но не опосредованную стоимость, связанную с такими факторами, как потеря времени или переезды или польза от способности пациента выполнять работу. В некоторых случаях способность пациента поддерживать продуктивную работоспособность может частично или полностью компенсировать прямые медицинские затраты.
Хотя многие варианты анализа в настоящее время используют показатель соотношения затрат и эффективности, при котором количество истраченных денег сравнивается с количеством сохраненных жизней или лет жизни, в некоторых исследованиях используют показатель соотношения затрат и пользы, при этом вместо сохраненной жизни учитывают количество получаемых или сохраненных денег. Например, анализ вакцинации против краснухи, который попытался выразить в долларах возможность при вакцинации предотвратить развитие синдрома врожденной краснухи и связанные с ним расходы, показал, что оптимальной национальной политикой должна быть вакцинация всех девочек в возрасте 12 лет.
Этика и желания больного. Как количественное, так и неколичественное клиническое мышление требует от врача учета этических факторов так же, как и точки зрения и желаний пациента. Подробное обсуждение этих вопросов не входит в задачи данной главы, однако важно подчеркнуть, что желания пациента по поводу различных вариантов лечения могут не совпадать с тем, что предлагает врач, основываясь на своих клинических взглядах или результатах клинического подхода к принятию решения. Например, многие больные раком гортани хирургическому вмешательству предпочитают рентгенотерапию, уровни излечения при которой низкие, но выше вероятность сохранения речи. Врач обязательно должен установить, что для больного важнее всего («качество жизни»), прежде чем начинать разрабатывать различные варианты обследования и лечения, основываясь лишь на количественных подходах, своих субъективных впечатлениях, предпочтениях или суждениях о том, что для больного может быть лучше. В связи с этим окончательный план должен отражать согласие между достаточно информированным пациентом и доброжелательным врачом, который хорошо представляет себе данную клиническую ситуацию и значение возможных исходов для данного конкретного больного.
Список литературы
Elstein A. S. et al. Medical Problem Solving. An Analysis of Clinical Reasoninig. -- Cambridge: Harvard University, 1978.
Goldman L. et al. Comparative reproducibility and validity of systems for assessing cardiovascular functional class: Advantages of a new specific activity scale.— Circulation, 1981, 64, 1227.
Greenfield S. et at. Efficiency and cost of primary care by nurses and physician assistants.— N. Engl. J. Med., 1978, 305, 982.
McNeil В. ]. et al. Speech and survival: Trage offs between quality and quantity of life in laryngeal cancer. — N. Engl. J. Med., 1981, 298, 305.
Ransohoff D. P., Feinstein A. R. Problems of spectrum and bias in evaluating the efficacy of diagnostic tests. — N. Engl. J. Med., 1978, 299, 926.
Roberts S. D. et al. Cost-effective care of end-stage renal diasease: A billion dollar question.—Ann. Intern. Med., 1980, 92, 243.
Schoenbaum S. С. et al. Benefit-cost analysis of rubella vaccination policy. — N. Engl. J. Med., 1976, 294, 303. Weinstein M. С., Feineberg H. V. Clinical Decision Analysis. — Philadelphia- Saunders, 1980.
Дата добавления: 2015-07-22; просмотров: 1179;
