О. Г. Сыропятов, Н. А. Дзеружинская. Тревога, как и депрессия, представляет собой наиболее распространенное переживание
Тревога, как и депрессия, представляет собой наиболее распространенное переживание. Эти эмоциональные состояния часто встречаются в жизни, и с ними более всего имеют дело врачи общей медицинской практики. В различные периоды истории медицины эти расстройства рассматривались и описывались как интернистами, так и неврологами и психиатрами. В последние годы интерес к этой группе психических расстройств значительно возрос. Прежде всего, это связано с лучшей диагностикой этих патологических состояний, а также с новыми возможностями терапии. Антидепрессанты нового поколения, в первую очередь селективные ингибиторы обратного захвата серотонина (СИОЗС), позволили более оптимистично относится к лечению таких пациентов в общей медицинской практике. Однако множество препаратов со сходным фармакологическим эффектом и механизмом действия затрудняют выбор наилучшего препарата для конкретного пациента. В этом случае важное значение имеют точная диагностика психического расстройства и соответствующее лечение препаратом с оптимальным терапевтическим действием при минимальных побочных эффектах.
Изучение явления тревожности представляется достаточно актуальным. Тревога представляет собой патологическое состояние, характеризующееся ощущением опасности и сопровождающееся соматическими симптомами. Предметная неопределенность феномена тревоги субъективно выражается в ощущении её мучительности, трудной переносимости. Тревогу следует дифференцировать от страха, который возникает в ответ на конкретную угрозу. Страх следует квалифицировать как патологическое состояние только в том случае, если он переживается в связи с объектами и ситуациями, обычно не вызывающими его [1]. Генерализованные тревожные расстройства имеют психопатологические и соматические симптомы. Психопатологические симптомы, это ощущение тревожного предчувствия, повторяющиеся тревожные мысли, нарушения концентрации внимания. Обычны «ночные кошмары» и неприятные сновидения (интрасомнические расстройства). Соматические симптомы включают желудочно – кишечные, респираторные, кардиоваскулярные и периферические нервно – мышечные расстройства. Соматические симптомы и признаки, определяющие клиническую картину, иногда столь значительны, что больные обращаются в первую очередь к интернистам и не подозревают у себя психического расстройства. Симптомы, относящиеся к желудочно – кишечному тракту, включают сухость во рту, затруднение при глотании, ощущение дискомфорта в эпигастральной области, чрезмерное количество кишечных газов вследствие аэрофагии, урчание в кишечнике и частый и/или жидкий стул. Типичные респираторные симптомы включают ощущение сдавления в груди, затруднение при вдохе (в противоположность экспираторному затруднению при астме), а также учащенное дыхание (гипервентиляция) и его последствия. Учащенное дыхание приводит к снижению концентрации двуокиси углерода в крови с характерными признаками в виде головокружения, шума в ушах, головной боли, ощущения дурноты и прекардиального дискомфорта. Кардиоваскулярные симптомы включают учащенное сердцебиение, ощущение дискомфорта или боли в области сердца, перебои в сердцебиении и пульсации в шее. Типичными симптомами, относящимися к мочеполовой системе, являются учащение и усиление позывов к мочеиспусканию, снижение либидо и отсутствие эрекции. У женщин могут быть жалобы на дисменорею. Периферические нервно – мышечные расстройства выражаются в напряжении мышц спины и сдавливающих головных болях. Диагностическим критерием расстройства в виде панических реакций являются спонтанные, эпизодические и интенсивные периоды тревожности. Под «паникой» понимаются внезапные приступы сильной тревоги с выраженными соматическими симптомами и ощущением надвигающейся катастрофы [24].
Классификация тревожных расстройств и связанных с ними состояний по МКБ‑10 включает следующие рубрики:
Тревожно – фобические расстройства
• Специфические (изолированные) фобии
• Социальные фобии
• Агорафобия
Другие тревожные расстройства
• Паническое расстройство (эпизодическая пароксизмальная тревога)
• Генерализованное тревожное расстройство
• Смешанное тревожное и депрессивное расстройство
Обсессивно – компульсивное расстройство
Реакция на тяжелый стресс и адаптационные расстройства
• Посттравматическое стрессовое расстройство
Указанные типы тревожно – фобических расстройств (ТФР) встречаются с различной частотой. По данным американских авторов, 10–20 % населения в течение жизни переносят один или более панических приступа [2]. Частота агорафобии – 6,7 %, изолированной фобии – 11,3 %, социальной фобии – 13,3 %. Частота обсессивно – компульсивных расстройств, по оценкам различных авторов, варьирует от 0,05 до 5,5 % [3].
Эпидемиологические исследования, проведенные А. Б. Смулевичем с соавт., позволили выделить три группы тревожно – фобических синдромов: 1) панические атаки – равномерно распределяются во всех контингентах больных и не обладают прогностическим значением в отношении тяжести заболевания и социальной дезадаптации; 2) изолированные фобии – накапливаются в контингенте пациентов психиатрического кабинета поликлиники и имеют благоприятное прогностическое значение, если не сочетаются с другими расстройствами; 3) агорафобия, обсессивно – компульсивные расстройства (ОКР) с преобладанием обсессий – накапливаются в контингентах больных ПНД и психиатрических больниц и являются факторами хронического течения с глубокой социальной дезадаптацией [3]. Как следует из проведенного исследования, «панические атаки» чаще встречаются в практике интернистов, чем психиатров, что определяет необходимость обучения врачей – интернистов диагностике и лечению этого вида патологических состояний.
Взаимоотношение тревоги с другими психопатологическими расстройствами понимается различно в классической и современной психиатрии. В классической психиатрии эти расстройства рассматриваются как сложные психопатологические синдромы, например, как «тревожная депрессия», тогда как в современной психиатрии эти сочетания расстройств расцениваются как «коморбидность». Среди тревожных депрессий наблюдаются как заторможенные, так и ажитированные депрессии. При заторможенных депрессиях тревога в значительной степени определяет картину, окрашивая и другие проявления депрессии. Тревога ощущается больными физически, что позволяет говорить о ее витальном характере. При тревожно – меланхолических депрессиях в картине состояния преобладает двигательное возбуждение в виде ажитации [4].Взаимосвязь тревожных и депрессивных симптомов представляет собой клиническую реальность. Эта взаимосвязь является главной психопатологической проблемой как в теоретическом, так и в клиническом или терапевтическом плане. Пытаясь разграничить или даже противопоставить друг другу эти две патологии, современные исследователи настойчиво указывают на эволюционность и взаимодействие этих состояний, часто сосуществующих у одного и того же индивидуума. По данным Венского исследования 1988 года только 14,4 % недепрессивных больных имеют приступы паники, тогда как 35,5 % депрессивных пациентов страдают острыми приступами тревоги [21].
Таким образом, вопрос о классификации и типологии тревоги в настоящее время представляется достаточно сложным и запутанным. Это следует уже из того, что в различных классификационно – диагностических системах приводятся отличные принципы построения систематики тревоги [5]. С точки зрения классической психиатрии диагноз, например, генерализованного тревожного расстройства вообще не имеет смысла, поскольку подобные состояния отражают динамику неврозов и психопатий [6]. А частое сочетание тревоги и депрессии имеет не только клинические, но и генетические основания. Как отмечает В. В. Калинин, при выраженной симптоматике разграничение депрессии и тревоги не вызывает затруднений, чего нельзя сказать об амбулаторных случаях. Поэтому наиболее частым диагнозом, отвечающим клинической реальности, у практических врачей является «смешанные тревожно – депрессивные состояния». Открытым остается вопрос о том, правомерно ли рассматривать обсессивные расстройства в рамках группы тревожных расстройств, как это предпринято в современных классификациях (МКБ‑10 и DSM‑IV).
Симтоматика депрессии и тревоги имеет общие черты и различия [7], которые необходимо учитывать при диагностике. Так общими являются:
• Нарушения сна
• Нарушения аппетита
• Неспецифические жалобы, касающиеся легочной, сердечной и желудочно – кишечной систем
• Трудности концентрации внимания
• Раздражительность
• Утомляемость, упадок сил.
В таблице 1 представлены признаки, позволяющие дифференцировать тревогу и депрессию.
Табл. 1. Дифференциация черт тревоги и депрессии
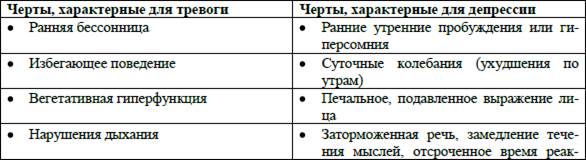
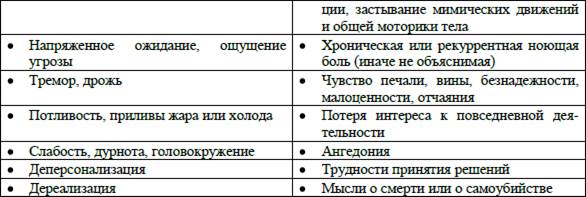
Нейрохимические компоненты тревоги многообразны. В некоторых случаях развитие тревожных состояний обусловлено гиперфункцией центральной норадренергической системы, поскольку вещества, стимулирующие норадренергические центры ЦНС и, в особенности Locus cerulеus (голубое пятно), способны вызвать состояния тревоги. Роль ГАМК – ергической системы и бензодиазепиновых рецепторов определяется эффективностью терапии тревожных расстройств бензодиазепиновыми транквилизаторами. Полагают, что в формирование тревоги вовлечены места связывания бензодиазепиновых рецепторов I типа [21]. В результате анализа данных, полученных в области экспериментальной фармакологии, удалось выявить роль системы транспорта серотонина в развитии тревоги у человека. В то время как существуют убедительные доказательства роли серотонина, роль таких биологически активных веществ, как кинуренин (КИН) и его метаболиты, глутамат, аспартат, гамма – аминомаслянная кислота (ГАМК), холецистокинин (ХЦК) определены недостаточно [8]. Поэтому основные направления современных фармакологических исследований сконцентрированы на определении роли серотонинергической системы в патогенезе тревожных расстройств и в изучении свойств рецепторов к серотонину. Весьма вероятно, что возникновение состояния тревоги не является результатом дисфункции какой‑либо одной нейротрансмиттерной системы, а представляет собой следствие общей дисрегуляции систем.
Обоснованная психофармакотерапия предполагает выделение клинических и биологических маркеров, однако вопрос об их выделении является делом будущего.
Лечение тревоги при состояниях, укладывающихся в дефиниции генерализованного тревожного расстройства, преимущественно проводится транквилизаторами бензодиазепиновой или иной структуры – азапироны (буспирон) [9]. Применение бензодиазепиновых транквилизаторов обусловлено их свойством редуцировать не только тревожные проявления, но и сопутствующие вегетативные нарушения, расстройства сна и некоторых других коморбидных патологических состояний [10]. Однако транквилизаторы лишены антидепрессивного свойства, что ограничивает их применение при тревожно – депрессивных состояниях. Надежды на использование альпразолама, сочетающего в себе свойства транквилизатора и антидепрессанта, не оправдались из‑за возможных побочных эффектов, общих для всех транквилизаторов (зависимость и поведенческая токсичность при длительном приеме). У одной трети пациентов, страдающих паническими расстройствами и принимающих бензодиазепины, развивается лекарственная зависимость [11]. Применение антидепрессантов с меньшей вероятностью приводит к возникновению физической зависимости по сравнению с бензодиазепинами, при существовании риска развития симптомов отмены в случае внезапного прекращения приема препаратов. Механизм действия азаперонов (буспирон) зависит от их серотонинергического и агонистического действия на рецепторы типа 5–НТ. Показанием к терапевтическому применению буспирона является общая генерализованная тревога [22].
Применение бета – блокаторов приводит к фармакологическим эффектам, связанным с одной стороны, с блокирующим качеством вещества, а с другой – с повышением торможения, осуществляемым бета – адренергической системой над другими системами, как, например, альфа – адренергической, или парасимпатической, которые становятся доминирующими. Анксиолитические свойства бета – блокаторов были отмечены кардиологами, и в настоящее время они признаются эффективными при лечении пациентов, страдающих тревогой с выраженными соматическими проявлениями [22].
Создание антидепрессантов с селективными свойствами открыло новые перспективы в терапии тревожных расстройств. В экспериментальных исследованиях на животных, заслуживают внимания факты о том, что серотонин – вероятный посредник лишь поведенческого торможения при тревоге. Экспериментальные данные об участии серотонина, полученные на животных, нередко противоположны наблюдениям в клинике. Неодинакова роль отдельных серотониновых рецепторов при тревоге и депрессии. Стимуляция серотониновых 1А – рецепторов сопровождается анксиолитическим эффектом, а стимуляция серотониновых 2А – рецепторов относится к основным эффектам трициклических антидепрессантов (ТЦА) и селективных ингибиторов обратного захвата серотонина (СИОЗС) [8]. Место локализации серотониновых рецепторов, регулирующих уровень тревоги, неизвестно. Однако получены результаты, показывающие, что серотонинергические рецепторы, берущие начало в ядре ствола мозга, оказывают тормозное действие на нейрональную активность некоторых структур, причастных к генерации тревоги [5].
Результаты метаанализа данных исследований по применению СИОЗС, имипрамина и альпрозалама свидетельствуют о превосходстве СИОЗС над имипрамином и альпрозоламом в отношении облегчения панических приступов даже в случае применения высоких доз бензодиазепинов при панических расстройствах [12].
Преимуществом альпрозолама по сравнению с СИОЗС является быстрое начало терапевтического действия, а СИОЗС обладают широким спектром эффективности при тревожных и депрессивных расстройствах.
Оптимальный выбор препарата из числа СИОЗС определяется характером психического расстройства, коморбидностью, терапевтической эффективностью и спектром побочных действий препаратов. Поскольку большинство случаев тревожных расстройств встречается в общей медицинской практике, большое значение приобретает выявление специфических предикторов эффективности различных препаратов при лечении этого вида патологии [13, 14].
Как отмечено выше, СИОЗС представляют собой оптимальное средство выбора в отношении прекращения панических проявлений и купирования депрессивной симптоматики в сочетании с хорошей переносимостью, что позволяет обеспечить соблюдение пациентом режима приема и необходимой дозы препарата на протяжении длительного периода, обеспечивая тем самым комплаенс и успех терапии [15].
Хотя все СИОЗС обладают общими свойствами, в клинической практике они обладают различной эффективностью и спектром побочных эффектов [23]. В ряду СИОЗС пароксетин является самым мощным и одним из наиболее специфических блокаторов обратного захвата серотонина. Результаты многочисленных зарубежных исследований показывают, что пароксетин высокоэффективен при лечении большой депрессии и связанной с ней симптоматики такой, как тревога, идеаторная и моторная заторможенность, нарушения сна [16]. По данным С. Н. Мосолова с соавт., пароксетин обладает отчетливым тимоаналептическим, анксиолитическим и активизирующим эффектом, то есть является антидепрессантом сбалансированного действия. Особенно важной представляется возможность его эффективного применения при лечении умеренной и тяжелой депрессии, в том числе и в условиях стационара. Хорошая переносимость препарата, преходящий характер нежелательных явлений, их незначительная выраженность, а также высокая комплаентность являются его важными преимуществами при лечении больных [17]. Механизм действия пароксетина основан на его способности избирательно блокировать обратный захват серотонина пресинаптической мембраной. Установлено, что пароксетин блокирует более 80 % рецепторов, ответственных за транспорт серотонина. Влияние препарата на мускариновые, альфа– и бета – адренорецепторы незначительно, что определяет слабую выраженность холинолитических, кардиоваскулярных и седативных побочных эффектов. Фармакокинетические особенности препарата – длительность периода полувыведения от 16 до 21 часа дает возможность назначать препарат 1 раз в сутки, что особенно важно для амбулаторных больных. Препарат метаболизируется в печени, при этом в отличие от других СИОЗС, активные метаболиты отсутствуют. При подборе дозы следует учитывать, что доза пароксетина 10 мг/сут не отличается от плацебо, тогда как доза 20 мг/сут оказывает значительное клиническое действие [20].
Препарат показал себя одним из наиболее эффективных средств для лечения тревожных расстройств и является первым из СИОЗС, который разрешен во всем мире к применению при терапии панического расстройства [16]. В исследовании Е. Г. Костюковой [18], отмечено, что при лечении Паксилом отмечается редукция частоты панических атак. Панические атаки полностью прекратились у 45 % больных, у 30 % больных их частота уменьшилась более чем на 50 %, у 6 % – частота атак уменьшилась, хотя и не достигла 50 % уровня. Таким образом, выраженный эффект терапии по этому показателю наблюдался у 75 % пациентов. В исследовании M. H Pollack., R. Zaninelli, A. Goddard с соавт. [19] доказана высокая эффективность пароксетина в лечении генерализованного тревожного расстройства. Доля случаев прекращения лечения вследствие возникновения побочных эффектов оказалась ниже, чем при приеме буспирона или венлафаксина. Отмечено, что доза пароксетина 20 мг/сутки может быть эффективной для большинства больных с генерализованным тревожным расстройством.
В ряде работ отмечено, что пароксетин существенно редуцирует фобическую симптоматику, которая является наиболее резистентной к терапии и определяет выраженность социальной дезадаптации [16, 18].
Рекомендуемые дозы пароксетина при лечении различных видов тревожных расстройств могут варьировать. Начальная доза может составлять 20 мг/сут. При паническом расстройстве оптимальной считается доза 40 мг/сут. При лечении обсессивно – компульсивного расстройства используются дозы от 20 до 60 мг/сут [18].
Таким образом, пациенты с тревожными расстройствами могут обращаться как к врачам общей медицинской практики, так и психиатрам, в зависимости от клинической структуры, коморбидности и длительности существования этих расстройств. Из современных психофармакологических препаратов более действенными и способствующими комплаенсу являются препараты из группы СИОЗС. Наиболее мощным и эффективным препаратом из этой группы представляется пароксетин, который следует рекомендовать как врачам общей практики, так и психиатрам в качестве препарата первого выбора для лечения тревожных и коморбидных тревожно – депрессивных расстройств.
Литература
1. Клиническая психиатрия: пер. с англ. доп. // гл. ред. Т. Б. Дмитриева – М.: ГЭОТАР МЕДИЦИНА, 1998. – 505 с.
2. Попов Ю. В., Вид В. Д. Современная клиническая психиатрия – М.: Экспертное бюро – М, 1997. – 496 с.
3. Смулевич А. Б., Ротштейн В. Г., Козырев В. Н. и др. К эпидемиологической характеристике больных с тревожно – фобическими расстройствами // Тревога и обсессии: /под ред. А. Б. Смулевича – М.: РАМН – НЦПЗ, 1998. – С.54–65.
4. Тиганов А. С. Эндогенные депрессии: вопросы классификации и систематики // Депрессии и коморбидные расстройства: / под ред. А. Б. Смулевича – М.: РАМН – НЦПЗ, 1997. – С. 12–26.
5. Калинин В. В. Современная фармакотерапия тревожных состояний // Новые достижения в терапии психических заболеваний / под ред. проф. С. Н. Мосолова. – М.: ЗАО «Изд. БИНОМ», 2002. – С. 409–431.
6. Карвасарский Б. Д. Неврозы. – 2–е изд., перераб. и доп. – М.: Медицина, 1990. – 576 с.
7. Диагностика и лечение тревожных расстройств (Руководство для врачей) / Общая ред. Т. Дж. Мак Глинна, Г. Л. Меткалфа. Пер с англ. – © 1989 by American Psychiatric Press, Inc. – 119 с.
8. Лапин И. П. Нейрохимическая мозаика тревоги и индивидуализация психофармакотерапии // Тревога и обсессии: / под ред. А. Б. Смулевича – М.: РАМН – НЦПЗ, 1998. – С. 12–20.
9. Мосолов С. Н. Клиническое применение современных антидепрессантов. – СПБ.: Медицинское информационное агентство, 1995. – 568 с.
10. Смулевич А. Б., Дробижев М. Ю., Иванов С. В. Транквилизаторы – производные бензодиазепина в психиатрии и общей медицине. – М.: Медиа Сфера, 1999. – 64 с.
11. Ballenger J. C. Medication discontinuation in panic disorder // J. Clin. Psychiatry. – 1992. – Vol. 53 (Suppl. 3) – P. 26–31.
12. Boyer W. Serotonin uptake inhibitors are superior to imipramine and alprazolam in alleviating panic attacks: a meta‑analysis // Int. Clin. Psychopharmacol. – 1995. – № 10. – P. 45–49.
13. Derogatis L. R. Anxiety and Depressive Disorders in Medical Patients. – Kalamazoo: The Upjohn Company, 1988. – 48 p.
14. Калинин В. В., Максимова М. А. Современные представления о феноменологии, патогенезе и терапии тревожных состояний // Соц. и клин. психиатрия. – 1993. – № 2. – С. 128–142.
15. Каспер З., Резингер Е. Панические расстройства: значение препаратов группы бензодиазепинов и селективных ингибиторов обратного захвата серотонина // European Neuropsychopharmacology. – 2001. – № 11. – Р. 307–321. (Пер. с англ.). www.elsevier.com/locate/euroneuro
16. Литвинцев С. В., Резник А. М., Арбузов А. Л., Миронычев Г. Н. Пароксетин (Паксил): применение в клинической практике (обзор литратуры) // Военно – медицинский журнал. – 2002. – № 1. – С.35–39.
17. Мосолов С. Н., Смулевич А. Б., Григорьевских В. С. и др. Клиническая эффективность и переносимость препарата паксил (пароксетин) при лечении умеренной и тяжелой депрессии // Новые достижения в терапии психических заболеваний / под ред. проф. С. Н. Мосолова. – М.: ЗАО «Изд. БИНОМ», 2002. – С. 266–277.
18. Костюкова Е. Г. Паксил – поливалнтность клинического действия // Психиатрия и психофармакотерапия. – 2000. – Т.1, № 1. (Приложение № 1). – 5 с.
19. Pollack M. H., Zaninelli R., Goddard A. // J. Clin. Psychiatry 2001 (May), 62 (5): 350–357. (Пер. с англ.) Пароксетин в лечении генерализованного тревожного расстройства: результаты плацебо – контролирумого исследования с гибкой дозировкой препарата (сокращенное изложение) // Медицина світу. – 2002. – Т. XII, № 6 (Червень). – 12 с.
20. Паксил: product monograph. – M.: SmithKline Beecham Pharmaceuticals. – 1999. – 76 c.
21. Шиньон Ж. М. Эпидемиология и основные принципы терапии тревожных расстройств // Синапс – 1991. – № 1. – С. 15–30.
22. Шиньон Ж. М. Теории, эпидемиология и основные принципы терапии тревожных расстройств // Синапс – 1991. – № 2. – С. 12–31.
23. Stahl S. M. Using Secondary Binding Properties to Select a Not So Selective Serotonin Reuptake Inhibitor // J. Clin Psychiatry. – 1998. – Vol. 59, № 12. – P. 642–643.
24. Гельдер М., Гэт Д., Мейо Р. Оксфордское руководство по психиатрии. В 2–х томах. Т. 1. Пер. с англ. – К.: Сфера, 1997. – 299 с.
Дата добавления: 2015-05-30; просмотров: 1097;
