Ранний ревматоидный артрит.
Ранняя фаза ревматоидного артрита характеризуется появлением утренней скованности (всегда! свыше 30 мин.) в мелких суставах кистей (проксимальных межфаланговых и пястно-фаланговых) и стоп (проксимальных межфаланговых и плюснефаланговых) с развитием воспалительного отека периартикулярных тканей, возникновение болезненности вышеуказанных суставов при пальпации (положительный симптом поперечного сжатия кисти).
Процесс обычно симметричен и охватывает суставы обеих кистей (рис.1-2) и обеих стоп практически одновременно.



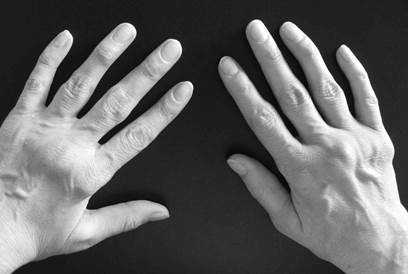
Рис.1-2. Ранний РА. Обращает на себя внимание симметричные артриты проксимальных межфаланговых (палец формы «веретена») и пястно-фаланговых суставов.
Если длительность подобной клинической симптоматики составляет не более 1 года, то речь идет о потенциально обратимой, клинико-патогенетической стадии болезни – раннем РА (РРА).
Признаки, позволяющие заподозрить РРА (по Р. Еmеry):
- > 3 припухших суставов;
- симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов;
- положительный «тест поперечного сжатия» пястно-фаланговых и плюсне-фаланговых суставов;
- утренняя скованность > 30 мин;
- СОЭ > 25 мм/час.
РРА сопровождается, чаще всего, такими системными проявлениями, как лихорадка, потеря массы тела, появлением ревматоидных узелков.
Уже на ранней стадии ревматоидного артрита будут характерны следующие изменения лабораторно-инструментальных показателей:
- СОЭ более 25 мм/ч;
- СРБ более 6 мг/мл;
- фибриноген более 5 г/л;
- наличие ревматоидного фактора, антител к циклическому цитруллиновому пептиду (АЦЦП), антител к виментину в сыворотке крови.
Примечание: при наличии таких признаков пациент должен быть направлен на консультацию к ревматологу
Клиническая картина РА.
Поражение суставов.
Утренняя скованность — один из основных симптомов РА ее развитие связано с гиперпродукцией синовиальной жидкости содержащей высокие концентрации провоспалительных цитокинов (ИЛ-1, ИЛ-6, ФНО-α), способствующих поддержанию воспалительного процесса в суставах и дальнейшей деструкции хряща и кости. Утренняя скованность является диагностически значимой, если ее продолжительность составляет более одного часа.
С течением времени у пациентов формируется ревматоидная кисть: ульнарная девиация пястно-фаланговых суставов, обычно развивающаяся через 1—5 лет от начала болезни (рис.1-3); поражение пальцев кистей по типу «бутоньерки» (сгибание в проксимальных межфаланговых суставах) или «шеи лебедя» (переразгибание в проксимальных межфаланговых суставах) (рис.1-4); деформация кисти по типу «пуговичная петля» (рис.1-4, 1-5).
 |
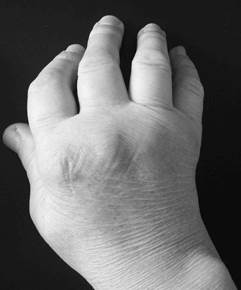
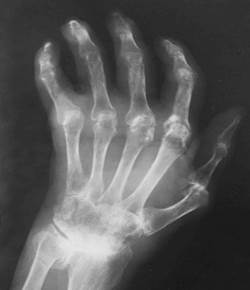
Рис. 1-3.Ульнарная девиация («плавник моржа»)
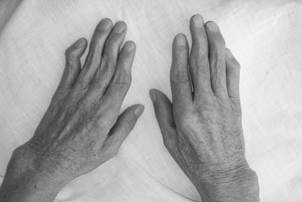
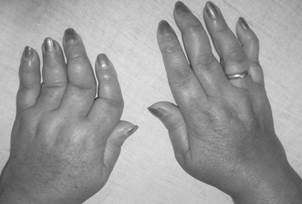
Рис. 1-4.«Шея лебедя».
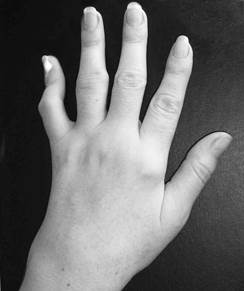
Рис. 1-5.«Пуговичная петля»
Суставы стоп, как и кистей, вовлекаются в патологический процесс достаточно рано, что проявляется как типичной клинической симптоматикой, так и ранними изменениями на рентгенограммах. Более характерно поражение плюсне-фаланговых суставов II-IV пальцев с последующим развитием дефигурации и деформации стопы за счет множественных подвывихов и анкилозов.
Тазобедренный сустав при РА вовлекается в патологический процесс сравнительно редко. Его поражение проявляется болевым синдромом с иррадиацией в паховую или нижние отделы ягодичной области и ограничением внутренней ротации конечности. Наблюдается тенденция к фиксации бедра в положении полуфлексии. Развивающийся в некоторых случаях асептический некроз головки бедренной кости, с последующей протрузией вертлужной впадины, резко ограничивает движения в тазобедренном суставе. Адекватным лечением в таком случае является эндопротезирование сустава.
Воспаление коленных суставов характеризуется их припухлостью из-за развившегося синовита и болезненностью при выполнении активных и пассивных движений. Развивается дефигурация суставов, при пальпации определяется баллотирование надколенника. За счет высокого внутрисуставного давления нередко образуются выпячивания заднего заворота суставной сумки в подколенную ямку (киста Бейкера). Для облегчения болей пациенты стараются держать нижние конечности в состоянии сгибания, что приводит с течением времени к появлению сгибательной контрактуры, а затем и анкилоза коленных суставов. Нередко формируется вальгусная (варусная) деформация коленных суставов.
Поражение суставов позвоночника, как правило сопровождается их анкилозированием в шейном отделе. Иногда наблюдаются подвывихи атлантоосевого сустава, еще реже — признаки компрессии спинного мозга или позвоночной артерии.
Височно-нижнечелюстные суставы особенно часто поражаются в детском возрасте, но могут вовлекаться в патологический процесс и у взрослых, что приводит к значительным трудностям при открывании рта.
Связочный аппарат и синовиальные сумки:тендосиновит в области лучезапястного сустава и кисти; бурсит, чаще в области локтевого сустава; синовиальная киста на задней стороне коленного сустава (киста Бейкера).
Внесуставные проявления РА.
Конституциональные симптомы.
Уже с первых недель заболевания у больных РА наблюдается снижение массы тела, достигающее 10-20 кг за 4-6 месяцев, иногда вплоть до развития кахексии. Характерно повышение температуры тела, сопровождающееся повышенной утомляемостью, адинамией, общим недомоганием. Лихорадка, появляющаяся уже в начальном периоде заболевания, беспокоит чаще во второй половине дня и вечером. Ее продолжительность колеблется от двух-трех недель до нескольких месяцев. Выраженность температурной реакции вариабельна — от субфебрильных цифр до 39-40°С при особых формах РА. Повышение температуры тела связывают с гиперпродукцией провоспалительных цитокинов (ИЛ‑1; ИЛ-3; ИЛ-6; ФНО-α) и простагландинов моноцитами-макрофагами. При повышении температуры тела наблюдается тахикардия и лабильность пульса.
Для РА характерно поражение мышц, проявляющееся в начальной стадии заболевания миалгиями, затем развивается миозит с очагами некроза и генерализованная амиотрофия. Причины развития мышечной атрофии: мобилизация пораженных сегментов конечностей из-за выраженной болезненности, влияние провоспалительных цитокинов, вызывающих миолиз. Доказана прямая корреляционная зависимость между степенью мышечной атрофии, активностью и тяжестью ревматоидного воспаления. Сочетание атрофии межостных мышц, мышц тенара и гипотенара с припухлостью пястно-фаланговых, проксимальных межфаланговых суставов, суставов запястья характеризуется как «ревматоидная кисть».
Поражение кожи при РА.
Поражение кожи при РА развивается на фоне высокой активности ревматоидного процесса и включают в себя капилляриты, геморрагический васкулит, дигитальный артериит, язву голени. Появление кожных изменений при РА связано с прогрессирующим течением ревматоидного васкулита и требует активной подавляющей терапии основного заболевания.
Ревматоидные узелки — безболезненные округлые плотные образования от 2-3 мм до 2-3 см в диаметре, которые выявляются в 2-30% случаев заболевания. Они располагаются преимущественно подкожно на разгибательной стороне суставов пальцев кистей (рис.1-6), локтевых суставов и предплечьях, возможна и другая локализация. Ревматоидные узелки не примыкают к глубинным слоям дермы, они безболезненные, подвижные, иногда спаянные с апоневрозом или костью.

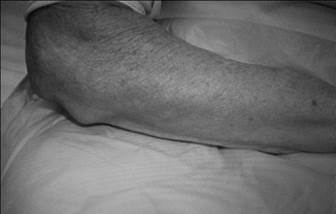
Рис. 1-6. Ревматоидные узелки
Их необходимо дифференцировать от подагрических тофусов, остеофитов при остеоартрозе, ксантоматозных узелков.
Наличие ревматоидных узелков ассоциируется с высокими титрами ревматоидного фактора в сыворотке крови. Их размер со временем меняется, в период ремиссии они могут полностью исчезать. Появление ревматоидных узелков в начальной стадии РА является неблагоприятным прогностическим признаком.
Периферическая лимфоаденопатия диагностируется у 40-60% больных РА. Наиболее часто поражаются передне- и заднешейные, подчелюстные, под- и надключичные, подмышечные и паховые лимфатические узлы, при этом выраженность лимфоаденопатии зависит от активности иммуновоспалительного процесса. Лимфатические узлы умеренной плотности, безболезненные, не спаянные с кожей, легко смещаемые, их размеры составляют от 1 до 3 см. При изменении характера лимфоаденопатии (увеличение в размерах лимфоузлов, изменение их плотности, генерализация процесса) необходимо проводить дифференциальную диагностику с системными заболеваниями крови, для которых характерно увеличение периферических лимфатических узлов (неходжкинские лимфомы, лимфогранулематоз, хронический лимфолейкоз и др.).
Спленомегалиянаблюдается примерно у 25-30% больных с РА, при этом наиболее объективные данные можно получить при ультразвуковом исследовании селезенки.
Характерны следующие изменения в общем анализе крови: анемия, тромбоцитоз, нейтропения.
Анемия у больных РА встречается достаточно часто (почти у 50% пациентов), при этом в большинстве случаев речь идет о так называемой «анемии хронического воспаления» (АХВ). Патогенез ее полиэтиологичный. Одной из причин развития АХВ у больных РА является ингибирование функциональной активности клеток-предшественников эритропоэза, в результате чего снижается их пролиферативный потенциал, нарушаются процессы дифференцировки и синтеза гема. Второй важный фактор в развитии анемии — нарушение обмена и утилизации железа. У больных РА выявляется снижение поглощения железа и уменьшение связывания трансферрина эритробластами, а также нарушение обмена железа, связанное с его задержкой в органах и клетках ретикуло-эндотелиальной системы и замедленным поступлением в костный мозг— так называемый «функциональный» дефицит железа.
Снижение продукции эндогенного эритропоэтина и недостаточная способность костного мозга к повышенной продукции эритроцитов также является одним из патогенетических факторов АХВ при РА. Еще одной причиной анемического синдрома при РА может быть укорочение периода жизни клеток эритроидного ряда.
Поражение легких при ревматоидном артрите:
-диффузный интерстициальный фиброз легких;
-плеврит (сухой или экссудативный, как правило, с незначительным количеством жидкости, благополучно купируется на фоне стандартной терапии);
-альвеолит (может быть сегментарным, лобулярным и крайне редко тотальным);
-облитерирующий бронхиолит (встречается казуистически редко);
-гранулема (создает сложности при дифференциальной диагностике).
При наличии множественных легочных узелков следует проводить дифференциальный диагноз среди следующих нозологических форм:
1. Гранулематоз Вегенера.
2. Амилоидоз.
3. Саркоидоз.
4. Опухоли (папилломатоз, бронхолегочный рак, метастазы, неходжкинская лимфома).
5. Инфекции (туберкулез, грибковые инфекции, эмболии при сепсисе).
Поражение легких, связанное с ревматоидным артритом, требует проведения активной подавляющей терапии с использованием высоких доз глюкокортикоидов (45 – 60 мг в сутки peros, 250 мг внутривенно капельно) с последующей коррекцией соответственно динамике процесса.
Сердечно-сосудистая система:перикардит, коронарный артериит, гранулематозное поражение сердца (редко), раннее развитие атеросклероза.
Миокардит у больных РА характеризуется тахикардией, приглушенностью тонов, систолическим шумом на верхушке. При эхокардиографии имеют место снижение фракции выброса, ударного объема, увеличение минутного объема.
Поражение почек у больных РА встречаются в 10-25% случаев (гломерулонефрит, амилоидоз). При РА наиболее часто диагностируется мезангиально-пролиферативный (около 60% случаев), реже — мембранозный вариант гломерулонефрита; они сочетаются с высокой активностью иммуновоспалительного процесса и наиболее часто проявляются изолированным мочевым синдромом, в некоторых случаях возможно развитие нефротического синдрома. Прогрессирующее поражение почек может приводить к формированию терминальной почечной недостаточности и уремии.
У больных с длительностью РА более 7-10 лет возможно развитие амилоидоза почек, для которого характерны стойкая протеинурия (потеря белка составляет до 2-3 г/сут), цилиндрурия и периферические отеки. Диагноз верифицируется на основании гистологического исследования нефробиоптата. Это самый прогностически неблагоприятный вариант поражения почек, так как средняя продолжительность жизни таких больных составляет 2-4 года. Летальный исход наступает в результате формирования терминальной почечной недостаточности.
Поражение глаз: ирит, иридоциклит, эписклерит и склерит, склеромаляция, периферическая язвенная кератопатия.
Наиболее часто (около 3,5% случаев) диагностируется иридоциклит. Ирит более характерен для ювенильного РА, но может встречаться и у взрослых. Начало процесса, как правило, острое, затем он может принимать затяжное течение, нередко осложняется развитием синехий. Эписклерит сопровождается умеренными болями, сегментарным покраснением переднего отрезка глаза; при склерите возникают сильнейшие боли, развивается гиперемия склер, возможна потеря зрения. При сочетании РА с синдромом Шегрена развивается сухой керато-конъюнктивит. Следует иметь в виду, что метотрексат, являющийся основным базисным препаратом для лечения ревматоидного артрита, может способствовать росту ревматоидных узелков в глазном яблоке. Подобная ситуация требует немедленной смены терапии.
Поражение нервной системы: симметричная сенсорно-моторная нейропатия, шейный миелит.
В основе патогенеза периферической полинейропатии лежит патология vasanervorum. У больных развиваются парестезии, чувство жжения в области нижних и верхних конечностей, снижается тактильная и болевая чувствительность, появляются двигательные расстройства. При активном течении РА иногда наблюдаются симптомы полиневрита с сильными болями в конечностях, чувствительными или двигательными нарушениями, атрофией мышц.
Классификационные критерии ревматоидного артрита (ACR/EULAR, 2010г)
Ревматоидный артрит может быть заподозрен, если:
-имеется, как минимум 1 припухший сустав;
-исключены другие заболевания индуцирующие синовиит;
-сумма по всем разделам составляет от 6 до 10 баллов.
· 1 крупный сустав – 0 баллов
· 2-10 крупных суставов – 1 балл
· 1-3 мелких сустава – 2 балла
· 4-10 мелких суставов – 3 балла
· >10 суставов ( как минимум 1 мелкий сустав должен быть в их числе) - 5 баллов
· Длительность синовиита:
o менее 6 недель- 0 баллов
o более 6 недель – 1 балл
· Изменения одного из лабораторных показателей:
o РФ отр. и/или АЦЦП отр. -0 баллов
o РФ + (слабопоожительный) и/или АЦЦП + - 2 балла
o РФ ++ (резко положительный) и/ или АЦЦП ++ - 3 балла
· Изменения острофазовых показателей:
o СОЭ и/или СРБ в норме – 0 баллов
СОЭ и/или СРБ повышены – 1 балл (табл.1-1). При наличии у пациента свыше трех месяцев симптоматики ревматоидного артрита следует немедленно отправить больного к ревматологу для начала ранней агрессивной терапии, поскольку именно у пациентов с коротким анамнезом существует «окно возможности», то есть промежуток времени, когда проводимое лечение способно активно подавить иммунное воспаление и повлиять на течение и исход заболевания.
Таблица 1-1
Дата добавления: 2015-04-03; просмотров: 6143;
