ФИЛЯРИИДОЗЫ
Фнляриидозы -- группа тропических гельминтозов, возбудителями которых являются круглые черви семейства Filariidae (рис. 9).
Вухсрериоз. Возбудитель - Wuchereria bancrofti - имеет нитевидную форму, длина 40-100 мм. Заболевание распространено в Западной и Ценг ральной Африке, Южной Америке, Юго-Восточной Азии. Окончательный хозяин паразита - человек, промежуточный - различные виды комаров родов Culex. Anopheles. Половозрелые стадии филярий паразитируют в лимфатических узлах н сосудах, личинки (микрофилярии) - в крови.
Патогенез. В ранней стадии болезни могут развиться выраженные аллергические реакции общего и местного характера, вызванные личиноч-
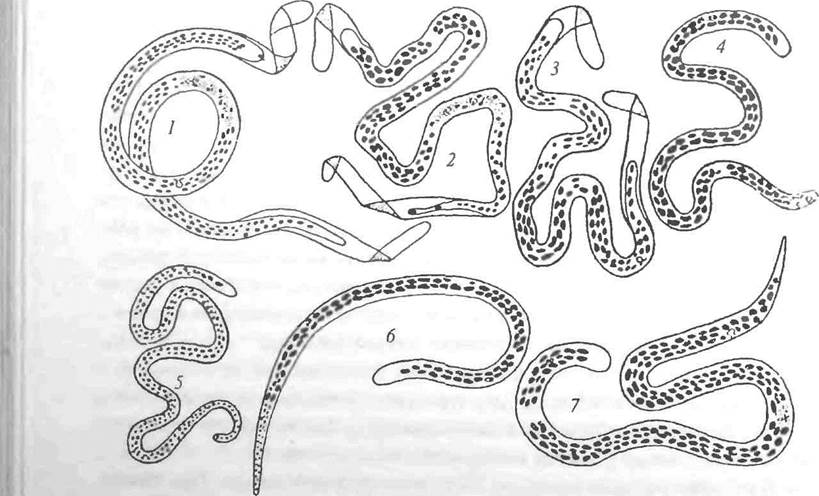
Рис. 9. Микрофилярии: / - Wuchereria bancrofti; 2 - Brugia malayi; 3 - Loa loa; 4 -Acanthocheilonema perstans; J A. streptocerca; 6 - Mansonella azzardi; V -Onchocerca volvulus (по Г.Е.Гозодовон с соавт., 1968)
ными формами гельминта. Поражаются лимфатические сосуды с набуханием интимы, пролиферацией клеточных элементов стенки, что связывают с образованием иммунных комплексов и их локализацией на мембране микрососудов. В основе поздней стадии патологического процесса лежат деструктивные изменения лимфатического аппарата, сопровождающиеся варикозным расширением периферических и глубоких сосудов, разрывами их с последующим истечением лимфы. В лимфатических узлах развиваются очаги некроза, скопления макрофагов, эозинофилов, энителиондных клеток с появлением фиброза. Воспалительная клеточная инфильтрация стенок лимфатических сосудов приводит к их сужению, облитерации, нарушению тока лимфы. Этому способствует и механический фактор - переплетение взрослых филярий и образование клубков их в лимфатических сосудах.
Клиническая картина. Для ранней стадии болезни характерны аллергические реакции - высыпания на коже, чаще уртикарные, зуд, конъюнктивит, регионарные отеки кожи и подкожной клетчатки, лимфадеиопа-тия, увеличение селезенки, эозинофилия крови. При развернутой клинической картине обнаруживают поражения лимфатических узлов и сосудов, главным образом нижних конечностей. При заражении тихоокеанским штаммом вухерерий в большей степени поражаются верхняя часть туловища и верхние конечности. Лимфоузлы при пальпации плотные, болезненные, но не спаяны с окружающими тканями. Лимфангииты проявляются болезненными шнуровндными инфильтратами с гиперемией кожи и нередко лихорадкой. Поражение лимфатических сосудов мочеполовых органов сопровождается резкой болезненностью и утолщением семенного канатика, болезненностью, отечностью яичка и его придатка. В результате длительного рецидивирующего фуникулита развиваетея гидроцеле. Разрыв лимфатических сосудов почек приводит к хилурии, в кишечнике - к хилез-ной диарее, брыжейки кишечника - к хилезному асциту. В поздней стадии развивается слоновость конечностей, мошонки, реже-других участков тела. На коже пораженных органов появляются папилломатозные разрастания, экзема, трофические язвы. Присоединение бактериальной инфекции приводит к лихорадке, которая иногда является ведущим симптомом болезни. У женщин развивается слоновость молочных желез, крайне редко наблюдается патология со стороны половых органов. Поздние клинические проявления носят необратимый характер.
Основным критерием диагностики является обнаружение микрофиля-
рип в крови.
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
Брупа>з. Ареал бругиозл ограничен странами Южной и Юго-Восточной Азии. Возбудитель - Brugia malayi - нитевидная нематода длиной 20-55 мм. Окончательные хозяева - человек, обезьяны, кошки, собаки, промежуточные - комары родов Mansonia и Anopheles. Взрослые гельминты паразитируют в лимфатических сосудах, микрофилярии - в кровеносной системе. Патогенез и клиническая картина близки к гаковым при вухе-рернозе. Часто наблюдаются яркие аллергические реакции. Гранулематоз-ный лимфангпит и лимфаденит развиваются главным образом на нижних и верхних конечностях.
Оихоцеркоз. Онхоцеркоз («речная слепота») эндемичен для стран тропической Африки и некоторых стран Латинской Америки. Возбудитель -Onchocerca volvulus - нитевидная нематода длиной от 20 до 500 мм. Взрослые онхоцерки паразитируют в соединительнотканных узлах под кожей и апоневрозами мышц, а микрофилярии скапливаются в эпидермисе кожи, средах глаза, лимфатических узлах. Окончательный хозяин - человек, промежуточный - мошки рода Simulium .
Патогенез. Помимо механического воздействия паразитов, существенное значение в патогенезе имеет сенсибилизация организма продуктами обмена, главным образом личиночных стадий гельминта. Проникновение микрофилярии в глазное яблоко приводит к развитию воспалительных реакций, кровоизлияний, атрофии зрительного нерва, слепоте. Вокруг взрослых гельминтов обычно формируются соединительнотканные узлы (онхоцеркомы), в которых взрослые гельминты лежат попарно. Иногда паразиты находятся в тканях свободно. При кожных поражениях первоначально обнаруживают утолщение эпидермиса и разрушение эластичных волокон. При прогрессирующем онходерматите наблюдаются облитерация мелких сосудов кожи и развитие фиброза.
Клиническая картина. Первыми признаками болезни обычно явпяются кожный зуд, нередко сопровождающийся экссудативными и папулезными высыпаниями, чаще на коже ягодиц, поясничной области, бедер, голеней, субфебрильная температура, увеличение селезенки, лимфатических узлов, эозинофилия в крови. Постоянные расчесывания приводят к значительной травматизации кожи и развитию вторичной бактериальной инфекции («филяриидозная чесотка»). Могут возникать нагноения и язвы. Характерными симптомами являются поражения кожи в виде ксеродермии - сухости, шелушения, нередко гиперпигментации. При американском он-хоцеркозе дерматит может протекать по типу рожистого воспаления с ин-дурацией кожи подкожной клетчатки, лихорадкой, токсикозом с исходом в
грубые деформирующие процессы («львиное лицо»). В поздней стадии ои-ходерматита наблюдаются обширная атрофия кожи с преждевременным сморщиванием («старческий дерматит»), нередко пятнистая депигментация («кожа леопарда»). Характерно образование онхоцерком, которые при африканском онхоцеркозе локализуются в области подвздошных костей, суставов, нижних конечностей, боковых поверхностей грудной клетки, вдоль позвоночника, а при американском - на верхней части туловища и волосистой части головы. Возможно развитие лимфаденопатии, «висячего паха», слоновости нижних конечностей и половых органов.
Ранним признаком поражения глаз является конъюнктивально-рого-вичный синдром: зуд, слезотечение, светобоязнь, блефароспазм. В дальнейшем образуется точечный кератит, который считают обратимым, или склерозирующий кератит, являющийся результатом массивного проникновения микрофилярий в роговицу и главной причиной слепоты. При офтальмоскопии в передней камере глаза обнаруживают «плавающих» личинок паразита и главным образом в периферической зоне.
Диагноз онхоцеркоза подтверждается выявлением в биопсийном материале узла онхоцерков. Однако основным методом диагностики является обнаружение микрофилярий в срезах кожи и в средах глаза.
Стрептоцеркоз. Стрептоцеркоз распространен главным образом в странах Западной Африки. Возбудитель - Dipetalonema streptocerca - имеет размеры не более 25 мм и паразитирует как в половозрелой, так и личиночной стадии в эпидермисе кожи, преимущественно туловища. Источник инвазии - человек и человекообразные обезьяны. Переносчиками являются мокрецы рода Culicoides.
Инвазия стрептоцерками может вызвать зудящие высыпания, сходные с таковыми при онхоцеркозе, но менее интенсивные. Диагноз ставится на основании обнаружения микрофилярий в срезах кожи.
Лоаоз. Лоаоз встречается в зоне влажных тропических лесов Западной Африки. Возбудитель - Loaloa - круглый гельминт длиной 30-70 мм. Паразитирует у человека в подкожной клетчатке, под конъюнктивой глаза и серозными оболочками. Переносчиками являются слепни рода Chiysops.
Патогенез. Основными факторами патогенеза являются сенсибилизация организма продуктами жизнедеятельности и гибели личинок, взрослых паразитов, а также механическое их воздействие при передвижении по
тканям.
Клиническая картина. В процессе роста и созревания гельминты мигрируют в подкожной клетчатке, чаще верхних конечностей. Этот
ГЛАВ \ W II. П \PA3HTAPIlbIF ЗАБОЛЕВАНИЯ
процесс сопровождается кожным зудом, уртнкарными высыпаниями, невралгическими болями, субфебрилитетом, эозинофилмей. Клиническим симптомом болезни является так называемая «калабарская опухоль» - внезапно развивающийся плотный безболезненный отек кожи и подкожной клетчатки, напоминающий отек Квинке. Отек возникает на разных участках тела, но чаще на верхних конечностях. Кожа в области отека бледная, иногда слегка пшеремирована и горячая на ощупь. Ямки при надавливании не образуется. Отек рассасывается в течение 5-7 дней. Проникновение гельминтов в глаз сопровождается отеком и гиперемией век и конъюнктивы, слезотечением, зудом, резким жжением и болью. Миграция гельминтов в иодслизистой оболочке мочеиспускательного канала вызывает дизурию. Иногда при лоаозе развивается гидроцеле. Известны случаи проникновения гельминта в головной мозг с развитием менингита и энцефалита с летальным исходом.
Диагноз подтверждается обнаружением микрофилярий в крови. Гельминт, находящийся иод конъюнктивой, виден невооруженным глазом.
Дипеталонемапюз (акантохейпонематоз). Дипеталонематоз распространен в Африке и некоторых странах Латинской Америки. Возбудитель -Dipetalonema perstans - имеет длину 40-80 мм, во взрослом состоянии паразитирует в брыжейке кишечника, капсуле печени, забрюшинной клетчатке, околопочечной клетчатке, перикарде. Микрофилярий находятся в кровеносных сосудах. Источник инвазии -человек, переносчиками являются мокрецы рода Culicoides.
Для клинической картины характерны кожный зуд, высыпания эрите-маюзного или пятнисто-папулезного характера, увеличение лимфатических узлов, боли в суставах, в области сердца. Иногда возникают лихорадочные приступы, сопровождающиеся обильными кожными высыпаниями, эозинофилией, отеками лица, конечностей, половых органов, напоминающими «калабарскую опухоль». Описаны случаи гидроцеле и слоновости.
Установить диагноз помогает обнаружение микрофилярий в крови.
МаысонеплеЗш Мансонеллез распространен в Южной и Центральной Америке и на островах Карибского моря. Возбудитель - Mansonella ozzar-di - гельминт длиной 32-81 мм. Окончательный хозяин - человек, промежуточный - мокрецы рода Culicoides. Зрелые мансонеллы паразитируют у человека в брыжейках и серозных полостях, микрофилярий циркулируют в крови.
Этот вид инвазии встречается редко. Патогенез и клиническая картина мало изучены. Описаны случаи гидроцеле.
Лечение филяриидозов. Этиотропнця щъитя филяршщоюи проводится дигразином(диэтилтрбамазин, ДЖ. и ж* уран, гетраэан. но тспш, оаноцид). Диэтилкарбамазии активен прошн всех стадий гельминта, включая взрослых паразитов, микрофилярий, инвазионных личинок. При онхоцеркозе дополнительно для воздействия на зрелые формы паразитов применяют сурсшин (морапил, носанол, buyer 205, германии) В связис частотой побочных реакций аллергического характера специфическое лечение больных филяриидозами должно проводиться в условиях стационара.
При лечении филяриидозов, осложненных лимфаденитом, лимфаигии-том и гнойной инфекцией, специфическое лечение должно сочетаться с назначением антибиотиков. Онхоцеркозные узлы удаляют хирургическим путем.
I
I
9. АМЕБИАЗ
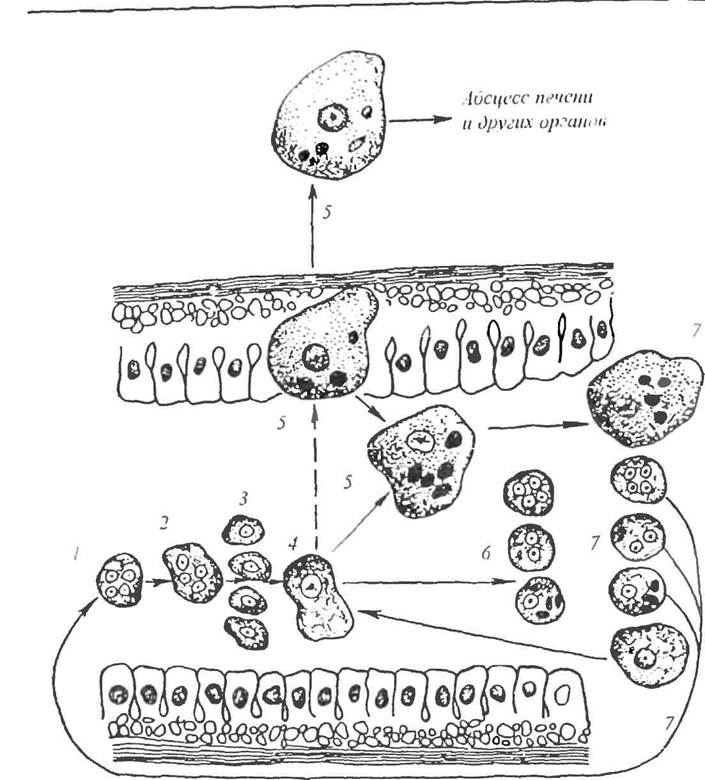
Возбудитель амебиаза - дизентерийная амеба (Entamoeba histolytica) (рис. 10). Она проходит две стадии развития: вегетативную и покоя (цисты). Все формы вегетативной стадии крайне нестойки в окружающей среде Цисты неподвижны, устойчивы к факторам окружающей среды. Им принадлежит основная роль в заражении человека. Источник инфекции -человек, выделяющий цисты с фекалиями. Наименьшую эпидемиологическую опасность представляют больные с острым амебпазом, которые выделяют быстро погибающие вегетативные стадии амеб, наибольшую - ре-конвалесценты и цпстоносигели. Заражение человека происходит перо-рально. Амебназ распространен в странах с тропическим и субтропическим климатом (в Индии, Индокитае, Индонезии, Китае, Центральной Африке, Центральной и Южной Америке), но встречается на юге Европы, в Средней Азии, Закавказье.
Патогенез. У большинства больных цисты и просвегные формы амеб могут длительное время обитать в кишечнике, не вызывая заболевания. При неблагоприятных условиях (снижение сопротивляемости, дис-бактериоз и пр.) амебы внедряются в стенку кишки, размножаются, выделяют протеолитические ферменты, вызывая некроз тканей. Возможна гематогенная диссеминация амеб с последующим формированием абсцессов в других органах, чаще всего в печени, реже в легких и головном мозгу.
|
| ГЛАВ \ W Н П V.P \ II Г ЧРИЫН. ЗАБОЛЕВАН11Я |
Рис. 10. Схема жизненного цикла Entamoeba histolytica: l - циста, попавшая в пищеварительный тракт; 2 - выход амебы из цисты; 3. 4 - мелкая вегетативная форма (forma minuta) в просвете кишки; 5 -- крупная вегетативная форма (forma magna); 6 цисты в кишечнике; 7 формы, встречающиеся в кровянисто-слизистых выделениях кишечника
Патологический процесс при кишечном амебиазе в основном локализуется в слепой и восходящей кишках. Часто поражаются прямая и сигмовидная кишки, реже другие отделы кишечника. В стенке кишки образуются язвы, разобщенные участками здоровой ткани. При распространении не-
ГЛАВА XVIIПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
кроза на мышечный и серозный слои возможны перфорации и гнойный перитонит. Заживление глубоких язв может привести к развитию рубцов, стеноза и полной непроходимости кишечника. Хронический кишечный аме-биаз может сопровождаться образованием кист, полипов и амебом (опухолевидные образования, состоящие из грануляционной ткани).
Клиническая картина. Инкубационный период Длится от ] педели до 3 месяцев и более. По классификации ВОЗ, различают кишечный, внекишечпып и кожный амебпаз.
Кишечный амебпаз - основная клиническая форма. Начало болезни постепенное, реже острое, интоксикация не выражена, температура iejia нормальная или субфебрильная. Главный симптом амебназа - нарастающий понос, вначале обильный со слизью 4-6 раз в сутки, затем частота дефекации возрастает, стул теряет каловый характер, представляет собой стекловидную слизь. Позже к слизи примешивается кровь («малиновое желе»). В ocipofi фазе болезни возможны постоянные или схваткообразные различной интенсивности боли в животе, усиливающиеся при дефекации. При затяжном и хроническом течении болевой синдром выражен слабо, живо! при пальпации мягкий, болезненный по ходу толстого кишечника. При поражении прямой кишки появляются мучительные тенезмы. При рекгоро-маноскопии обнаруживают язвы с набухшими, подрытыми краями При хроническом течении кишечного амебиаза постепенно развиваются астенический синдром, дефицит белков и витаминов, снижение питания и кахексия, от которой и наступает смерть. При ректороманоскопическом исследовании у больных с хроническим амебиазом можно обнаружить кисты, полипы, амебомы, разграничить которые при осмотре затруднительно. В крови у больных с дли тельным течением кишечного амебиаза обнаруживают эозинофилию, моноцитоз, лимфоцитоз, анемию.
Вторая форма внекишечный ашоши Наиболее часто встречается амебиаз печени, который может возникнуть во время острого проявления кишечного амебиаза или спустя несколько месяцев и даже лег. Печеночный амебиаз наблюдается в виде амебного гепатита или абсцесса печени. Острый амебный гепатит протекает с увеличением и уплотнением печени, повышением температуры, иногда с желтухой. Амебный абсцесс сопровождается постоянными болями в области печени с иррадиацией в правое плечо. При пальпации печень увеличена, болезненна, живот вздут. В начальном периоде наблюдаются лихорадка гекгпческого типа, повышенное потоотделение, нередко желтуха В поздних стадиях абсцесса лихорадка становится неправильной, нарастают слабость, истощение, держатся иостоян-
ГЛ \Б \ W П. I1АР V3IIT \РПЫЕ ЗАБ0ЛЕБА1II \Я
ные ллвящие боли в правом подреберье. Печень увеличена, болезненна. В большинстве случаев одиночны»! или множественные абсцессы локализуются в правой доле печени. Чаще болеют мужчины, чем женщины. В крови отмечаются нейтрофпльный лейкоцитоз со сдвигом формулы влево, повышение СОЭ, пшохромнач анемия.
При вскры гип абсцесса в плевральную полость, а также при i ематогеи-ном заносе амеб в хегкие возникает легочной амебиаз, который клинически может протекать как специфическая плевропневмония или абсцесс легкого с соответствующей симптоматикой. Описаны амебные абсцессы мозга, селезенки, почек, женские половых органов.
i \icvuti3 кожи в подавляющем большинстве случаев - вторичный процесс. На коже, главным ооразом перианальной области, промежности и ягодиц, появляются эрозии и (или) язвы. Течение последних торпидное, самоизлечения не наблюдается. Кроме язв, могут образовываться амебомы, которые чаще локализуются на коже живота.
Диагностика. Диагноз ставят на основании анамнеза, данных клинической картины, ректороманоскопии, биопсии слизистой оболочки и рентгенологического исследования кишечника. При поражении печени применяют сканирование, ультразвуковое исследование, компьютерную томографию, гепатоспленографию, лапароскопию Однако решающими для диагноза являются результаты паразитологического исследования. Ценные данные, особенно при внекишечном амебиазе, можно получить с помощью серологических реакций (реакция связывания комплемента, реакция преципитации в геле, реакция флюоресцирующих антител)
Осложнения. При амебиазе они многочисленны. Кишечный амебиаз может привести к пернколитам, перфорации стенки толстой кишки с развитием амебного или гнойного перитонита, кишечным кровотечениям, стенозу с явлениями частичной или полной кишечной непроходимости. Абсцессы печени осложняются перигепатитами, поддиафрагмальным абсцессом, а при их прорыве - гнойным перитонитом, плевритом, перикардитом, медиастпнитом Абсцессы легких также приводят к гнойному илевриту, эмпиеме, пиопневмотораксу, перикардиту, печеночно-легочным свищам и пр.
Лечение. К специфическим препаратам относятся эметин, хлорок-вгш. орнидазол, хшшофои метропидазол. Абсцессы печени, легких, мозга и других органов лечат хирургическим путем в сочетании с противоамеб-1сыми средствами. При амебиазе кожи используют мазь с хиигюфоном. Проводимое при амебиазе лечение должно быть как патогенетическим, так и симптоматическим.
ГЛАВА XVII. ПАРАЗИТЛРПЫЬ ЗАБОЛЕВАНИЯ
Дата добавления: 2015-02-23; просмотров: 1285;
