ОПИСТОРХОЗ
Описторхоз природно-очаговое заболевание, распространенное в речных бассейнах: Оби, Иртыша, Камы, Печоры, Волги, Дона, Донца, Невы, Днепра, Северной Двины, Немана. Вобудитель - двуустка кошачья или сибирская - Opistorchis felineus. В Юго-Восточной Азии возбудителем является Opisthorchis viverrini. Паразит имеет листовидную форму с заостренным передним концом, длиной 4-13 мм. шириной 1-3,5 мм, толщиной около 1 мм. На переднем конце тела расположена роговая присоска, на границе между первой и второй четвертями тела - брюшная присоска.
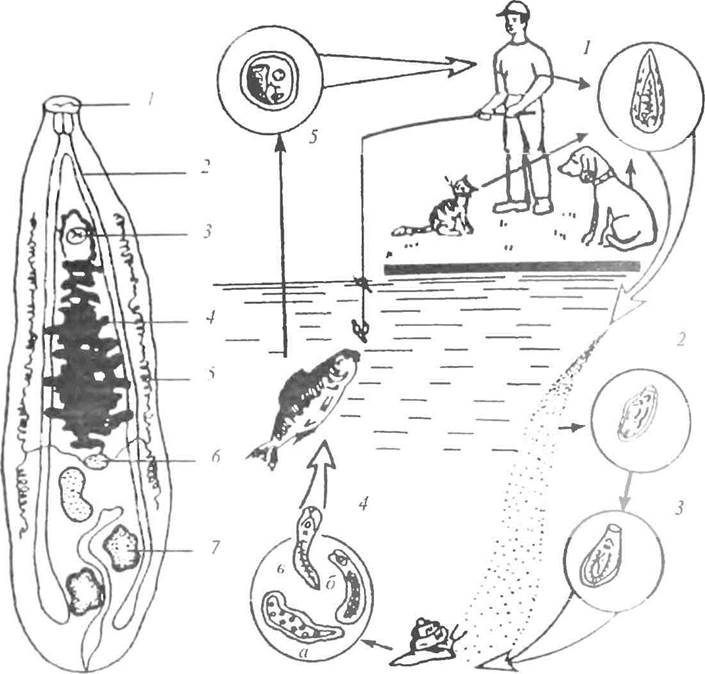
Окончательными хозяевами описторхизов являются человек, кошка, собака, лисица, песец, свинья, соболь, выдра, росомаха, норка, хорек. Первый промежуточный хозяин - пресноводный моллюск, второй, или дополнительный,- карповые рыбы: язь, лещ, линь, плотва, красноперка, чебак, елец, голавль, уклейка, усач, густера, карась, вобла, жерех, сазан и др. Люди и млекопитающие, зараженные описторхозом, выделяют с калом яйца сибирской двуустки, которые при попадании в пресные водоемы проникают в тело моллюска и развиваются в нем до личиночной стадии - церкари-ев Последние покидают тело моллюска и свободно плавают в воде. При встрече с рыбами семейства карповых церкарии внедряются в их подкожную клетчатку или мышцы, превращаются в метацеркариев и инцистлру-ются. Заражение человека происходит при употреблении в пищу сырой, слабо просоленной или недостаточно прожаренной рыбы (рис. 6).
В двенадцатиперстной кишке иод влиянием пищеварительных ферментов и желудочного сока ткани рыбы перевариваются и метацеркарип освобождаются от оболочки. По общему желчному протоку они проникают во внутрипеченочные желчные ходы, а по вирзунгову протоку - в ходы поджелудочной железы. Продвижение метацеркариев идет быстро (3-5 ч), а через 1,5-2 недели они уже достигают половой зрелости Длительность паразитироваиня колеблется от 10 до 30 лет.
Патогенез. Патогенез острой фазы огшсторхозасвязан с аллергическими реакциями, развивающимися в ответ на антигены личиночных стадий паразита. Генерализованная аллергическая реакция в острой стадии болезни развивается на основе пролиферативных процессов в лимфатических узлах н селезенке, пролиферативно-экссудативных реакции в коже, слизистых оболочках дыхательных путей, пищеварительного тракта. Вызванные этими процессами изменения микрососудов и клеточная пролиферация в строме внутренних органов приводят к развитию дистрофических процессов. При массивной инвазии описторхнзами развиваются эрозивно-
ГЛАВА \\ II П VrA ШТАРНЫЕ ЗАБОЛЕВАНИЯ
|
Рис. 6. Опистормгс кошачий, или сибирский: А -- взрослый паразит: / -- ротовая присоска, 2 - ветвь кишечника, 3 - брюшная присоска, 4 - матка, 5 - желточникн, - яичник, 7- семенник; Б- схема цикла развития описторхиса: I - половозрелая форма в печени, 2 - одно из выведенных яиц, 3 - яйцо с развившимся мирацидием, 4 - стадии развития в бптннии (а - спороцнета, а - редия, в - церкарнй), 5 - мата-церкарпн в ткани рыбы (по Е.С.Бслозерову, Е.П.Шуваловой, 1981)
язвенный гастродуоденит, гепатит, миокардит, энцефалопатии. Отсутствие острой фазы болезни у коренных жителей очагов следует объяснять иммунологической толерантностью к антигенам паразита в результате инвазии в раннем детстве.
В основе патогенеза хронической фазы опис горхоза лежит механическое, аллерготоксическое, нервно-рефлекторное действие взрослых парази-
той, а также влияние вторичной бактериальной флоры, Эпителиальная вы стилка желчных и панкреатических протоков, желчною пузыря травмируется паразитами. Развивающийся регенеративный процесс приводи i к ил-рушению желчеоттока. Этому тюке способствует механическая закупорка просвета протоков телами гельминтов, скоплениями их яиц, слизью. Как следствие, наблюдаются холангиолегазпи и кистозпые расширения протоков. Важное значение имее1 развитие дискинезни желчевыводящих путей. Застойные явления на фоне дискинезни способствуют проникновению микробной флоры и развитию гнойного холангита. гепатита, холецистита, панкреатита. Нервно-рефлекторным путем в патологический процесс вовлекаются желудок и двенадцатиперстная кишка. На основе хроническою гепатита, гнойно-деструктивного холангита развивается паразитарный цирроз печени, особенностями которого являются очаговость и резкие изменения в желчных ходах. В хронической фазе, хотя и менее чем в острой, выражено также сенсибилизирующее действие продуктов жпшедеятель-ности паразитов, о чем свидетельствуют аллер! ичеекпе реакции и иммунологические сдвиги
Клиническая картина. Описторхоз протекает в виде острой и хронической форм.
Острая форма болезни начинается с озноба, общей слабости, головной боли, повышения температуры. Иногда появляются боли в суставах, мышцах и небольшие боли в правом подреберье. У ряда больных наблюдаются высыпания на коже, отек лица типа Квинке, изменения со стороны легких: кашель с мокротой, «летучие» инфильтраты, реже астматическое состояние. Лихорадочный период длится от 2-3 дней до 2 месяцев. Возможны увеличение печени, появление иктеричпости склер, снижение аппетита, тошнота, рвота, понос или запор, небольшие головные боли, явления менингизма. В крови отмечаются нейтрофпльный лейкоцитоз, юзпиофп-лия, повышенная СОЭ.
Через 2-3 месяца острые явления стихают и заболевание переходит в хроническую стадию, характеризующуюся чередованием периодов обострения с периодами ремиссии. Основная жалоба больных сводится к тяжести в правом подреберье, ноющим, иногда сильным болям, иррадиирую-щим в правую руку, лопатку, поясницу. Изредка боли приобретают приступообразный характер и напоминают печеночную колику. У большинства больных отмечаются боли в эпшастрип, дпепептическне явления: тошнота, рвота, изжога, слюнотечение, горький вкус во рту, нарушение стула. Головные боли, головокружение, слабость, быстрая утомляемость, плохой сон, повышенная раздражительность свидетельствуют о функциональных
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
изменениях ЦНС. При пальпации печень увеличенная, болезненная, уплотненная и нередко бугриста*. Нарушается ее функциональное состояние. Прежде всего эго касается белкового, углеводного и жирового обмена, а также антитоксической и протромбинообразовательной функции. Иногда склеры и кожные покровы становятся желтушными. Поражение поджелудочной железы характеризуется появлением опоясывающих болей или болей в левом подреберье, метеоризма, выраженной общей слабости, потливости, дрожания конечностей за счет спонтанной гипогликемии. Температурная реакция в период обострения субфебрильная, неправильная. В крови наблюдаются лейкоцитоз, эозинофилия, повышенная СОЭ, гппербнли-рубинемия.
Клиническое течение описторхоза может осложниться развитием каль-кулезного холецистита, стриктуры пузырного и общего желчного протоков, склерозирующего холангита, кисты печени, абсцесса печени, цирроза печени с портальной гипертензией и кровотечениями, рака-цирроза, деструктивного панкреатита, нсевдотуморозного панкреатита, кисгы поджелудочной железы.
Диагностика. Диагноз описторхоза устанавливают на основании эпидемиологическоро анамнеза, клинических проявлений заболевания и лабораторных данных, из лабораторных исследований особенно цепным является обнаружение яиц описторхизов в дуоденальном содержимом и кале больного. Отрицательная овоскопия дуоденального содержимого не исключает описторхозной инвазии. Чтобы избежать ошибки, при подозрении на оиисторхоз дуоденальное зондирование и овоскоппю следует проводить до 5 раз. Кроме того, нужно помнить, что в течение первых 6 педель после заражения, до созревания паразитов и выделения ими яиц, паразитологнче-ски диагноз описторхоза подтвердить невозможно
Лечение. Наиболее эффективным препаратом для проведения специфического лечения неосложненного описторхоза является хлоксил (ъгк-сахлорпараксалш), с помощью которого в 20,6-85% случаев можно добиться излечения. Такие большие различия в показателях эффективности хлоксила обусловлены контингентом больных, подвергшихся лечению. Препарат неактивен по отношения к незрелым паразитам. Эффективность лечения снижается при большой длительности заболевания, развитии хронического гастродуоденпта, хронического холецистита, при повышенной кислотности желудочного сока. Специфической терапии должно предшествовать патогенетическое и симптоматическое лечение. Курс лечения хлоксилом продолжается 2-5 дней, курсовая доза препарата составляет 0,2-03 г/кг.
Показаниями для хирургического лечения являются:
• острый холецистит и холецистопанкреатит с развитием пери гоми га или деструктивных процессов в желчном пузыре или поджелудочной железе;
• описторхозный холецистит, сочетающийся с желчнокаменной болезнью;
• описторхозные стриктуры пузырного и общего желчного протоков;
• склерозирующий холангит;
• описторхозные кисты печени;
• абсцессы печени;
• описторхозный цирроз печени, осложненный портальной гипе-ртеи-зией при развитии кровотечений;
• описторхозный рак-цирроз;
• хронический болевой или псевдотуморозный описторхозный панкреатит;
• описторхозные кисты поджелудочной железы.
6. ДРАКУНКУЛЕЗ
Дракункулез широко распространен в Западной и Северо-Восточной Африке, Юго-Западной Азии, в некоторых странах Латинской Америки. В прошлом были стойкие очаги его в Узбекистане и Туркмении. Возбудитель дракункулеза — ришта (Dracunculus medinensis Linacus)-тонкая шнуровид-ная нематода. Самки имеют длину от 70 до 120 см, самцы - от 12 до 29 см. Окончательными хозяевами паразита являются человек, реже собаки, обезьяны и другие млекопитающие. Промежуточный хозяин - ракообразные рода Cyclops. Самки дракункулеза паразитируют в подкожной клетчагке окончательного хозяина. Иногда они проникают в межмышечную соединительную ткань, синовиальные оболочки суставов. Над головным концом, расположенным у поверхности кожи, у самки образуется маленький пузырек. При соприкосновении с водой пузырек лопается и из разорвавшейся матки выходят в воду живые личинки, которые заглатываются циклопами и в их теле развиваются до инвазионной стадии. Заражение человека дра-кункулезом происходит при заглатывании инвазированных циклопов при питье сырой воды из стоячих открытых водоемов или при купании в них.
Патогенез. Освободившиеся в желудке человека личинки проникают в стенку его, реже в двенадцатиперстную кишку, откуда лимфогенным и гематогенным путями продвигаются в подкожную клетчатку различных частей тела, чаще нижних конечностей. Через 3-4 месяца гельминты до-
ГЛ \В V Х\ П- ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
стигакп половой зрелости. После оплодотворения самцы погибают. При миграции личинок и взрослых особен происходит сенсибилизация организма человека метаболитами гельминта, механическое повреждение тканей, присоединение вторичной бактериальной инфекции
Клиническая картина. Начальная фаза инвазии мало изучена. Описаны аллергические проявления в виде отеков тканей, сопровождающихся сильными болями. Обычно эти признаки возникают за 1-2 месяца до появления паразита под кожей. Затем возникают эритема или крапивница, зуд, появляются недомогание, лихорадка, становятся заметны очертания гельминта. На коже постепенно образуется пузырь от 2 до 7 см в диаметре. Через несколько дней он вскрывается и обнажается головка ришты. После разрыва пузыря общие явления, как правило, стихают.
При присоединении вторичной инфекции образуются подкожные абсцессы, флегмоны, трофические язвы. Иногда процесс осложняется развитием си-
 новитов, сухожильных контрактур, анкилозов суставов и даже сепсиса. Одним из осложнений дракункулеза является столбняк, который почти всегда приводит к летальному исходу.
новитов, сухожильных контрактур, анкилозов суставов и даже сепсиса. Одним из осложнений дракункулеза является столбняк, который почти всегда приводит к летальному исходу.
Диагностика. При формировании первичных кожных элементов диагноз дракункулеза поставить не сложно. В позднем периоде при петрификации гельминтов диагностике помогает рентгенологическое исследование. Лечение. Широко распространен метод удаления гельминта путем наматывания его на
Рис. 7. Экстракция ришты (по Оосе, палочку или марлевый валик
1980) (рис. 7). Подтягивание произво-
дят постепенно и осторожно до полного извлечения, что может длиться до 3 недель. Из лекарственных препаратов применяют шбильгар (пиридазол), тиабендазап (мгштезол),ис-тронидазал (трихоппл), которые вызываю! гибель ришты. При присоединении вторичной бактериальной инфекции назначают антибиотики и проводят профилактику столбняка, при аллергических явлениях применяют антигистаминные препараты. При развитии флегмоны, абсцесса показано хирургическое вмешательство.
•
ГЛАВА XVII ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
7. ШИСТОСОМОЗ
| Рис. 8. Шистосомы (по Bclding, 1942) |
| 27 Зэк. 2285 833 |
Шистосомоз - паразитарное заболевание, вызываемое четырьмя видами шистосом: Schistosoma haematobium, Schistosoma mansoni, Schistosoma intercalatum. Schistosoma japonicum (рис. 8). Все четыре вида паразитирую! в крови, преимущественно человека, где самки выделяют яйца, пронимающие через стенку кровеносных сосудов в ткани мочевого пузыря или кишечника. Во внешнюю среду яйца выделяются с мочой или калом. Дальнейшее развитие яиц этих гельминтов происходит в воде. Вначале из яиц выходит покрытый ресничками мирацндий, проникающий в организм промежуточного хозяина, роль которого выполняют при мочеполовом и кишечном шистосомозе моллюски родов Bulinus, Planoibis, Physopsis, а при японском шистосомозе - рода Oncomelania. В теле моллюска формируются церкарии (личинки). Вышедшие в воду из моллюска церкарии активно проникают через кожу или слизистые оболочки в организм дефинитивною хозяина. Заражение человека происходит при купании или работе в водо-
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
смл\ с зараженной церкарпями водой, а также при употреблении воды из этих водоемов. Взрослые гельминты живут до 20-30 лет.
1Цистосоиоз мочеполовой. Возбудитель - Schistosoma haematobium. Заболевание распространено в странах Африки, Среднего Востока, на островах Маврикии, Мадагаскар и в виде небольших очагов в Индии, Австралии, Португалии, Греции. Длина паразита от 10 до 20 мм, ширина около 1 мм.
При проникновении через кожу или слизистые оболочки личинки вызывают возникновение эритемы, отечности. По лимфатическим путям и кровеносным сосудам шистосомулы попадают в легкие, откуда по большому кругу кровообращения и тканям мигрируют в печень, где происходит их созревание. В процессе миграции часть их погибает. После завершения полового созревания взрослые гельминты локализуются в венозных сплетениях мочевого пузыря. Зрелые самки достигают мельчайших венозных сосудов, где откладывают яйца. Последние с помощью шипа и протеолитиче-скнх ферментов разрушают стенку сосуда и мочевого пузыря и проникают в его полость.
Выделение шистосомами ферментов и других антигенных субстанции вызывает иммунологическую перестройку организма, а также токсическое повреждение тканей, что в острой стадии болезни обусловливает развитие аллергических симптомов. Важнейшим патогенетическим фактором в хронической стадии является механическое воздействие яиц и в меньшей степени личинок и половозрелых особей на ткани, развитие воспалительно-пролиферативных процессов и фиброза. Внедрение яиц в ткань, как правило, сопровождается развитием шистосомозной гранулемы - «бульгар-цио-мы», состоящей из яиц, вокруг которых образуется капсула из плазматических, лимфоидных клеток, эозинофилов. Хроническое течение процесса ведет к развитию фиброза стенки мочевого пузыря с последующим его сморщиванием. Погибшие яйца кальцинируются и скопления их просвечиваются через истонченную слизистую оболочку в виде желто-белых образований - так называемые «песчаные пятна». Часто поражаются мочеточники и их устья, что способствует образованию стриктуры в нижней трети мочеточников и развитию гидронефроза. Нередко возникают язвы, локализующиеся на верхушке и задней стенке мочевого пузыря, и полипы.
Клиническая картина. Сразу же после проникновения церкарп-ев через кожу отмечается местная воспалительная реакция. Затем наступает латентный период продолжительностью от 3 недель до 2 месяцев. У жителей эндемических очагов заболевание имеет первично-хроническое течение. У неиммунных развивается острая стадия, для которой характерны лихорадка, зудящие высыпания на коже, отеки, легочной синдром (бронхи-
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
ты, пневмонии с астматическим компонентом), боли в животе, увеличение печени, селезенки, лимфатических узлов, иногда явления менингоэмцефа-лита.
Для хронической стадии заболевания наиболее постоянным симптомом является терминальная гематурия (выделение крови в конце мочеиспускания) без дизурических явлений. При длительном хроническом течении шистосомоза гематурия уменьшается или далее исчезает, что определяется развитием фиброзного процесса в стенке мочевого пузыря. Появление учащенного и болезненного мочеиспускания связано с присоединением вторичной инфекции или обширными деструктивными изменениями слизистой оболочки мочевого пузыря. При стриктурах терминальных отделов мочеточников появляются ноющие боли в поясничных областях, реже -приступообразного характера.
Шистосомоз кишечный (Мансопа). Возбудитель - Schistosoma man-soni. Заболевание распространено во многих странах Африки, на Аравийском полуострове, в северной и восточной частях Южной Америки, на островах Карибского моря. Паразит имеет 10-15 мм в длину и около 1 мм в ширину.
Развитие патологических изменений при кишечном шистосомозе обусловлено сенсибилизацией организма и механическим фактором. Зрелые гельминты паразитируют в венах толстой кишки и ее брыжейки. Для кладки яиц самка покидает своего партнера и, передвигаясь, достигает мелких венул стенок слепой, сигмовидной и прямой кишок. Часть яиц проникает в просвет кишечника и выделяется с калом. Более 50% яиц остается в тканях кишки, 25% - заносятся в печень и 2% - в другие органы. В пораженных тканях развиваются фиброз и избыточная клеточная пролиферация с образованием псевдополипов и псевдобластоматозных образований.
При кишечном шистосомозе закономерно поражение печени. В остром периоде наблюдаются участки некроза н гранулематоз. При заносе яиц в портальную систему через стенки сосудов они попадают в окружающие ткани, вызывая хроническое продуктивное воспаление с образованием гранулемы вокруг сосудов с последующим фиброзом, что приводит к нарушению кровообращения в системе воротной вены и возникновению портальной гипертензип. У 20-30% больных наблюдаются поражение легких, легочная гипертензпя с развитием легочного сердца, что обусловлено массивной эмболией сосудов легких гельминтами и их яйцами. Возможно также развитие пролиферативного гломерулонефрита иммунокомплексной природы.
ГЛ КН V \\ 11 П W \3IITAPHblF ЗАБОЛЕВАНИЯ
Клиническая кар гнил. Острая стадия заболевания аналогична при всея формах шистосомоза (см. острую стадию мочеполового шистосомоза).
В хроническом периоде болезни наиболее частым симптомом является нарушение деятельности желудочно-кишечного тракта: диарея, чередование жидкою стула с запорами, хронический запор, больных беспокоят боли в животе, чаще ноющего характера. При массивной инвазии кишечный шистосомоз проявляется схваткообразными болями, частым стулом с примесью слизи и крови, слабостью, головными болями, понижением аппетита, но обычно без лихорадки. Отрыжка, метеоризм, снижение аппетита обусловлены строфическими процессами в желудке и угнетением желудочной секреции. Поражение печени характерно для кишечного шистосомоза в хронической стадии, однако функция органа длительно сохраняется даже при развитии портальной гипертензии. Последняя сопровождается сплено-мегалпей, нередко кровотечением из варикозно расширенных вен пищевода. В хроническом периоде болезни возможны аллергические проявления: кожный зуд, высыпания на коже, эозинофилия. При ректороманоскошш обнаруживают шпетосомные гранулемы в виде просовидных образований желтоватого цвета, псевдополипов.
Шистосомоз кишечный интеркалатный Возбудитель - Schistosoma intercalatum. Заболевание распространено в зоне влажных тропических лесов Африки. По клиническому течению эта инвазия не отличается от кишечного шистосомоза.
Шистосомоз японский. Возбудитель Schistosoma japorricum. Это природно-очаговое заболевание, которое регистрируется в Южном Китае, на острове Тайвань, на Филиппинских островах, в Южной Японии, на острове Сулавеси,
Патогенез японского шистосомоза имеет много общего с патогенезом кишечного шистосомоза. Однако развитие патологических изменений как в стенке кишечника, так и в печени происходит раньше и интенсивнее, участки фиброза и обызвествления имеют большие размеры. Более тяжелое течение японского шистосомоза связано с тем, что каждая особь взрослого гельминта продуцирует в 10 раз больше яиц, чем другие виды шистосом. При этом в тканях образуются их большие скопления. В поздней стадии при развитии иидуратнвного фиброза печени клеточная инфильтрация принимает диффузный характер. Нередко поражается ЦНС в связи с заносом яиц гельминта в юловной мозг.
Клиническая картина. Острая фаза сопровождается лихорадкой, сыпью, отеком, болями в животе, диареей, судорогами, эозннофилией.
Известна молниеносная форма с внезапным началом, выраженными ал i :p гическими симптомами, развитием менпнкппцефалига крайне гяжслыи течением и летальным исходом.
В хронической стадии болезни преобладаю! нарушения деятельности желудочно-кишечного тракта, сопровождающиеся болями в животе, пои сом со слизью и кровью, увеличение печени и селезенки, через 3-5 лет после заражения нередко развивается цирроз печени с портальной гипертен-зпей, спленомегалией, асцитом. Гибель лих больных наступает чаще всего вследствие кровотечения из варикозно расширенных вен пищевода, ре же-- от печеночной недостаточности. Шистосомозная инвазия оказывает угнетающее влияние на гипофиз и функцию половых желез, в результате чего у больных замедляются рост и половое созревание.
Тяжелым осложнением японского шнетосомоза является поражение ЦНС. В острой фазе болезни могут развиваться диффузные поражения головного мозга аллергической природы, в хронической стадии чаще наблюдаются очаговые поражения, симулирующие опухоль мозга. Признаки вовлечения в процесс ЦНС могут быть в виде эпилептических припадков, парезов, параличей, слепоты.
Прогноз японского шнетосомоза значительно тяжелее, чем при других шистосомозах, так как чаще развиваются цирроз печени и поражения ЦНС.
Диагностика шнетосомоза. Диагностика мочеполового шнетосомоза основывается на клинической картине, обнаружении в осадке мочи яиц паразита и характерных изменений слизистой оболочки мочевого пузыря при цистоскопии в виде шпетосомных бугорков (бильгарцпом), по-лпноидных образований, язв. Патогномоничным, но более поздним признаком инвазии служит бледность слизистой оболочки мочевого пузыря, сквозь которую просвечиваются погибшие кальцинированные яйца шпето-сом («песчаные пятна»), расположенные в подслизисгом слое, иногда с целью диагностики прибегают к эндовезикальной биопсии.
Диагностика кишечного шнетосомоза, кишечного ингеркалашого и японского основывается на клинических, ректороманоскоиичеекпх данных и обнаружении яиц шпетосом в кале, соскобе со слизистой оболочки прямой кишки, а также в тканях кишки и печени при биопсии.
Лечение шнетосомоза. Его проводят в стационаре. Применяют препараты трехвалентной сурьмы: антимолипа-натрия тартрст (тишо-сурьмяионатрыевая соль), фуагин, которые вводят внутривенно или внутримышечно, а также гндрохлорид \кантона (мирацил D) и mipitdcuoi (ом-бильгар) внутрь - взрослым по 0,5 г 3 раза в день в течение 7 дней. Специфическую терапию дополняют симптоматической. При появлении у боль-
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
ны\ стример и свищей мочсючннка, при выпадении прямой кишки показано хирургическое лечение, имеющее паллиативный характер.
Дата добавления: 2015-02-23; просмотров: 1323;
