ЦИСТИЦЕРКОЗ
Цистицеркоз - заболевание, вызываемое личинками свиного цепня (Taenia solemn) - цистицерками (Cysticercus cellulosae). Заболевание распространено в районах развитого свиноводства: на Украине, в Беларуси, Прибалтике. Южной Африке, Мексике.
Свиной цепень - цестода длиной 1,5-2 м. Стробила состоит из 800-1000 члеников. Сколекс имеет 4 присоски и венчик хитиновых крючьев. Окончательный хозяин - человек, промежуточный облигатный хозяин -свинья, факультативный - человек. Цистицерк представляет собой пузырек от просяного зерна диаметром до 1,5 см, заполненный прозрачной жидкостью. К стенке его прикреплен ввернутый внутрь сколекс, имеющий строение, аналогично строение сколекса зрелого гельминта.
Известны два пути заражения цистицеркозом: эндо- и экзогенный. При экзогенном заражении онкосферы свиного цепня попадают иерорально с загрязненными овощами, ягодами, фруктами, с грязных рук при нарушении правил личной гигиены. Эндогенным путем заражаются только больные тениозом в случае забрасывания зрелых члеников гельминта из кишечника в желудок при антиперистальтике, например при рвоте, пищевом и алкогольном отравлении, введении зонда и т.д.
Патогенез. Под действием пепсина оболочка онкосферы разрушается. Освободившийся зародыш с помощью крючьев внедряется в капилляры кишечной стенки и током крови заносится в разные органы и ткани, где в течение 60-70 дней превращается в цистицерк. Наиболее часто цистицер-ки локализуются в мышцах языка, шеи, ребер, конечностей, в глазу и головном мозгу, реже -- в сердце, печени, легких, брюшной полости. Поражения, развивающиеся при цистицеркозе, определяются механическим действием цистицерка на окружающие ткани. При множественной инвазии имеет значение также сенсибилизация организма антигенами гельминта
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
В окружающих цпстицерк тканях наблюдается клеточная воспалительная реакция из эозинофилов, нейтрофильных лейкоцитов, плазматических и гигантских клеток. В дальнейшем паразита окружает соединительная ткань, образующая фиброзную оболочку. Под давлением окружающих тканей киста принимает характерную веретенообразную форму. В мозговой ткани вокруг цистицерка развиваются васкулит, глиальная реакция, иногда энцефалит. В мягких мозговых оболочках основания мозга наблюдается ветвистая (рацемозная) форма. В этих случаях паразит может достигать 25 см в длину и опускаться по ходу спинного мозга. В стенках паразитарной кисты со временем откладываются соли кальция.
Клиническая картина. Она определяется локализацией паразитов, их числом и стадией развития. Цистицеркоз кожи, подкожной клетчатки и мышц обычно протекает бессимптомно. Иногда в подкожной клетчатке пальпируются плотные узелки.
При цистицеркозе головного мозга выделяют четыре формы этого заболевания: 1) цистицеркоз больших полушарий; 2) цистицеркоз желудочковой системы; 3) цистицеркоз основания мозга; 4) смешанный цистицеркоз.
При первой форме инвазия проявляется симптомами повышения внутричерепного давления вследствие нарушения ликворооттока. Больные жалуются на приступообразные головные боли, головокружение, рвоту. Нередко у них выявляется застойный сосок зрительного нерва. Частым симптомом этой формы являются эпилептические припадки.
Наиболее распространенной формой желудочкового цистицеркоза является цистицеркоз IV желудочка. Ему свойственно внезапное и бурное начало, характеризующееся приступами головных болей с рвотой. Для этой формы заболевания типичны брунсовские приступы, связанные с изменением положения головы. У большинства больных наблюдается вынужденное положение тела, так как перемена позы вызывает резкое обострение головной боли и рвоту.
Клиническая картина цистицеркоза основания мозга вариабельна н проявляется нарушением ликвороциркуляции. Довольно часто отмечаются вынужденное положение головы, боли в затылочно-шейной области, снижение вкусовой чувствительности, слуха и вестибулярной функции. Могут возникать двигательные расстройства вплоть до парезов. В 20% случаев наблюдаются различные психические нарушения.
ГЛАВА \\ II П ЧРАЗПТАРНЫС ЗАБОЛЕВАНИЯ
Смешанная форма цнетпцеркоза мозга протекает тяжело, прогноз не-оллгопрпятпып. Для нее наиболее типичны эпилептический симптомо-комнлеке, грубые психические нарушения, галлюцинации и др.
При цпстпцеркозе глаза цистицерки локализуются в стекловидном теле, передней камере глаза и вызывают преходящие расстройства зрения. Развиваются реактивные увенгы, ретиниты, конъюнктивиты, нередко приводящие к слепоте.
При локализации цистицерков в сердце, особенно в области предсерд-но-желудочкового пучка, наблюдается нарушение сердечного ритма
Диагностика. Цистицеркоз подкожной клетчатки и мышц устанавливается при биопсии узлов или рентгенологическом исследовании, выявляющем веретенообразные тени в мышцах. Цистицеркоз головного мозга определяют на основании клинической картины, рентгенографии черепа, ангиографии головного мозга, иневмовентрикулографии, компьютерной томографии, ультразвукового исследования. При спинномозговой пункции отмечается плеоцитоз до 5-500 клеток с преобладанием лимфоцитов и эо-зинофнлов. В качестве диагностического теста используют реакцию связывания комплемента с антигенами из цистицерков. Цистицеркоз внутренних сред глаза подтверждается офтальмоскопией.
Лечение. При цистицеркозе мозга и глаз показано оперативное лечение. При множественных кистах, исключающих радикальную операцию, назначают симптоматическую терапию (противосудорожные, дегидратаци-онные и седативные средства). Имеются наблюдения эффективного лечения цистицеркоза головного мозга мсоендазолом (верлюксом). Для предотвращения образования новых очагов необходимо проводить дегельминтизацию, как при кишечном тениозе (фепасап, экстракт мужского папоротника, акрихин, семена тыквы).
3. ЭХИНОКОККОЗ
Эхинококкоз наиболее распространен в странах с пастбищным животноводством. Эндемичными зонами являются Аргентина, Чили, Уругвай, Бразилия, Алжир, Морокко, Тунис, Египет, Монголия, Иран, Афганистан, Турция. Греция, Болгария, Испания, Австралия, Новая Зеландия. На территории СНГ заболевание распространено в Закавказье, на Северном Кавказе, в Средней Азии, на Украине, в Молдавии, Сибири и на Дальнем Востоке.
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
Возбудитель - личиночная стадия эхинококка (Echinococcus granulosus). Половозрелая форма гельминта - цестода длиной 2-7 мм, состоящая из головки с четырьмя присосками и двойной короной из 38-4U крючьев, шейки и 2-6 члеников. Последний членик заполнен маткой с боковыми выпячиваниями и содержи! яйца. В половозрелой стадии гельминт паразитирует в гонком кишечнике собак, волков, шакалов, гиен, куниц и других плотоядных животных. Заражение человека и других промежуточных хозяев (овец, крупного рогатого скота, диких жвачных животных и др.) происходит перорально при контакте с инвазированными животными, при сборе трав, ягод, питье из загрязненных источников. Яйца гельминта устойчивы во внешней среде и сохраняют инвазионное!ь при температуре -2-20 °С до 6 месяцев. Высокая температура и высыхание действую! на них губительно.
Попав в желудочно-кишечный тракт промежуточного хозяина, яйцо эхинококка освобождается от оболочки в двенадцатиперстной кишке В тонком кишечнике происходит внедрение зародыша паразита в стенку, а затем через кишечные капилляры он проникает в систему воротной вены. Печень является первым фильтром, где основная часть зародышей задерживается и начинает свое развитие. Прошедшие печеночный барьер зародыши попадают в правое сердце, малый круг кровообращения и оседают в легких. Лишь незначительная часть и\ может проникнуть в большой круг кровообращения и осесть в любом органе (головном и спинном мозгу почках, костях и т.д.). Возможно первичное попадание зародыша в легкие, если распространение его шло по лимфатическим путям через грудной лимфатический проток. Частая локализация эхинококкового пузыря у пастухов в легочной ткани говорит о возможном заражении через верхние дыхательные пути при вдыхании пыли.
Патогенез. На месте осевшего зародыша начинает формироваться эхинококковая кис га, которая растет очень медленно, годами. Она состоит из наружной (кутикулярнон) и внутренней (герменативиой) оболочек, выводковых капсул со сколексамп, пузырной жидкости, в которой могут быть дочерние и внучатые пузыри. Герменативная оболочка регулирует обмен веществ, из нее вырастают выводковые капсулы сколексы и дочерние пузыри. Вокруг кисты образуются зона некроза, затем вал клеточной инфильтрации из эозинофилов, плазматических клеток, лимфоцитов, макрофагов и фибробласгов. Постепенно зона некроза и воспаления замещается рубцо-вой соединительной тканью, т.е. формируется фиброзная капсула различ-
ГЛАВАМИ П \Р\ЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
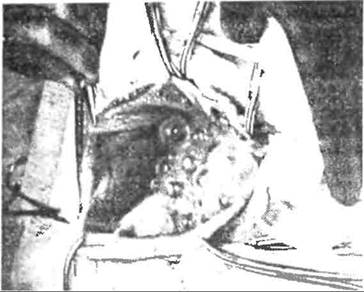
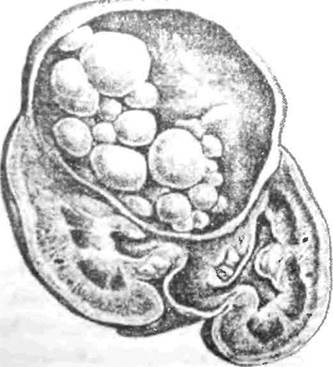
ной толщины С кутпкулярной оболочкой фиброзная капсула связана непрочно и отделена от нее перипаразш арным пространством в виде щели. В пораженном органе может развиваться одна киста -- солитарное поражение (рно. 2, 3) пли несколько кист множественный эхинококкоз (рис. 4). Размеры кист- от 1-5 см в диаметре до гигантских, содержащих
|
| Рис. 2 Эхинококк печени |
|
| Рис. 3. Эхинококк почки |
несколько литров жидкости. Эхинококковая киста растет экспансивно, раздвигая ткали. В результате механического давления растущей кисты и сенсибилизирующего воздействия паразитарных антигенов, входящих в состав эхинококковой жидкости, в окружающих тканях развиваются дистрофические изменения, приводящие к расстройству функции органа. Значительное попадание в организм содержимого эхинококкового пузыря в результате механической травмы, оперативного вмешательства, прорыва кисты может привести к анафилактическому шоку. Систематическое поступление в организм продуктов обмена эхинококка приводит к интоксикации. В поздних стадиях заболевания, особенно при множественном поражении органов, существенную роль в патогенезе играют иммунопатологические реакции. При разрыве кисты вместе с эхинококковой жидкостью в ткани и полости попадают сколексы и обрывки внутренней оболочки что обусловливает развитие вторичного эхинококкоза.
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
 Беременность, тяжелые интеркуррентные заболевания, алиментарные нарушения неблагоприятно сказываются на течении болезни. В этих случаях возможно быстрое, «галопирующее» течение процесса, чго проявляется быстрым ростом кист, склонностью их к разрывам и дйссеминации возбудителя. Более «злокачественное» течение эхинококкоза наблюдается также у неиммунных, временно проживающих в очагах инвазии лиц, а также у люден с нарушенным иммунологическим статусом.
Беременность, тяжелые интеркуррентные заболевания, алиментарные нарушения неблагоприятно сказываются на течении болезни. В этих случаях возможно быстрое, «галопирующее» течение процесса, чго проявляется быстрым ростом кист, склонностью их к разрывам и дйссеминации возбудителя. Более «злокачественное» течение эхинококкоза наблюдается также у неиммунных, временно проживающих в очагах инвазии лиц, а также у люден с нарушенным иммунологическим статусом.
| ^^ |
К л пни ческая картина. Проявление эхинококкоза зависит от локализации и размеров кисты, повреждения окружающих тканей и органов, общей интоксикации и степени аллерги-зации организма. В 50-80% случаев эхинококкоз локализуется в печени и в 15-20% - в легких. Начало заболевания обычно установить невозможно, так как больной долго не предъявляет жалоб и чувствует себя вполне удовлетворительно
| Рис. 4. Эхинококк сердца |
При поражении печени ранними симптомами являются боли в правом подреберье, крапивница, лихорадка, эозинофилия. Иногда первой жалобой больного служит пальпируемая опухоль в проекции печени. При неосложненном эхинококкозе печени растущая киста растягивает капсулу органа, вызывая тупые, ноющие, реже приступообразные боли. Если поражена правая доля печени, то болевой синдром подобен на таковой при холецистите, а если левая, то чаще наблюдаются тошнота и чувство тяжести в эпигастрии. Характерны малая болезненность увеличенной в объеме печени и значительная ее плотность, чго обусловлено фиброзом пограничных с кистой участков органа, иногда пальпируют опухолевидное образование, имеющее гладкую пли кругло-бугристую поверхность.
Эхинококкоз печени может осложниться нагноением кисты (чаще по типу асептического некроза), что проявляется усилением болей, повышением температуры, лейкоцитозом, увеличением СОЭ. Возможно развитие
ГЛАВ \ \\ П. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
холашитл. Растущая эхинококковая каста может сдавливать крупные желчные протоки и вызвать механическую желтуху, иногда приводящую к развитию бнлиариого цирроза печени. При сдавливании сосудов портальной системы появляются признаки портальной пшертензнн: расширение вен передней брюшной стенки, вен пищевода и заднею прохода, асцит, отеки, кровотечение из желудочно-кишечного тракта. Наиболее грозным осложнением является разрыв кисты, который сопровождается резкими болями и аллергической реакцией: крапивницей, лихорадкой, гиперэози-нофильным лейкоцитозом. В тяжелых случаях развивается анафилактический шок, который может привести к летальному исходу. При разрыве жизнеспособной кисты, содержащей сколексы, происходит диссеминация эхинококков с развитием вторичного эхинококкоза.
Легочной (хннококкоз чаще локализуется в нижней доле правого легкого. Неосложненная форма его нередко выявляется случайно при рентгенологическом обследовании. При больших кистах, сдавливающих бронхи кровеносные сосуды, у больных появляются боли в груди, кашель, одышка, кровохарканье, симптомы сухого или серозного плеврита, иногда наблюдаются выпячивание соответствующей половины грудной клетки, притупление перкуторного звука, смещение органов средостения. Прорыв эхинококковой кисты легкого чаще происходит в бронхи, что вызывает рвоту, мучительный кашель, кровохарканье. Возможно самопроизвольное выздоровление больного, если весь инвазионный материал выделится из организма. При прорыве кисты в плевральную полость появляются сильные боли в боку с явлениями коллапса, а затем развивается плеврит.
Эхпнококкоз почки, головного мозга и других органов вызывает симптоматику объемного поражения этих органов. Во всех случаях внепеченоч-ного эхинококкоза необходимо исключить эхинококкоз печени.
Из лабораторных признаков при эхинококкозе отмечают повышение содержания эозинофилов в крови. Показатели функционального состояния печени изменяются только при больших солитарных кистах и при множественном эхинококкозе. Наиболее выражены изменения белковых показателей крови: гпперпротепнемия, диспротеинемия за счет увеличения фракций грубодисперсных белков, снижение уровня альбуминов.
Диагностика. Основывается на клинпко-лабораторных и инструментальных данных: сканирование, ультразвуковое исследование, компьютерная томография, гепатография, спленоноргография, лапароскопия и др. Эхинококк вызывает у больных активную выработку антител, поэтому в диагностике могут быть использованы иммунологические методы иссле-
ГЛАВА XVII. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
дования. Внутрикожную пробу Каццони с эхинококковым антигеном, ши-роко распространенную ранее, применять нецелесообразно из-за ее недостаточной специфичности и возможности тяжелых анафилактических реакций, особенно при повторных исследованиях. В настоящее время используют серологические реакции со специфическим антигеном: реакция латекс-агглютинации, реакция непрямой гемагглютинации, иммуиофер-ментный метод. Следует помнить что положительный титр антител чаще (97%) наблюдается при поражении печени, чем легких (72%). При поражении ЦНС, глаза титр антител может быть отрицательным.
Лечение. Основным методом лечения эхшюкоккоза является хирургический. Эхинококкотомия может быть выполнена открытым и закрытым методами. При открытом способе операция состоит из двух этапов. Вначале выделяют кисту и без вскрытия ее просвета стенки герметично подшивают к краям кожной раны. Через несколько дней кисту вскрывают и удаляют ее содержимое, а полость дренируют, добиваясь в дальнейшем заполнения последней грануляционной тканью. Закрытый метод эхинококкото-мии заключается в том, что после вскрытия кисты во время операции с удалением жидкости, всех дочерних пузырей и хитиновой оболочки полость ее протирают формалином, а затем или дренируют, или зашивают наглухо Кроме эхинококкотомии, используют эхниококюктомию - вылущивание паразитарной кисты из тканей или органа. Однако в последнее время более широкое распространение получила резекция части органа с кистой.
Из консервативных методов лечения эхинококкоза наибольший эффект дает мебендазол (вермокс) в высоких дозах (до 10 г перорально в течение двух недель).
Дата добавления: 2015-02-23; просмотров: 1396;
