ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
 ним трубки, изогнутые анестезиологические щипцы, аппарат для ИВЛ, ог-сос для вакуум-аспирации и набор стерильных катетеров для отсасывания из полости рта и (отдельно) из трахеи, набор лекарств для введения больного в наркоз и купирования возможных осложнении.
ним трубки, изогнутые анестезиологические щипцы, аппарат для ИВЛ, ог-сос для вакуум-аспирации и набор стерильных катетеров для отсасывания из полости рта и (отдельно) из трахеи, набор лекарств для введения больного в наркоз и купирования возможных осложнении.
|
|
| а |
| и |
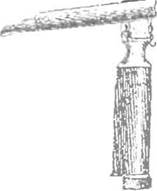
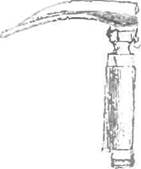
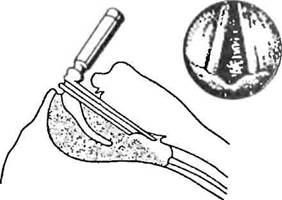
| Рис. 7. Ларингоскопы с прямым (а) и изогнутым (6) клинком |
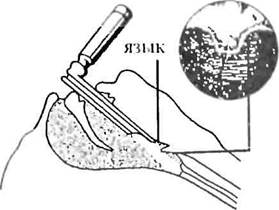
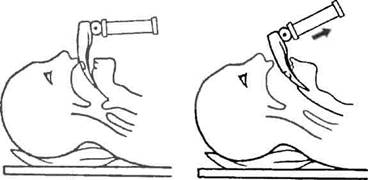
Анестезиолог находится у изголовья больного, держа в левой руке рукоятку ларингоскопа, запрокидывает голову больного назад, вводит клинок ларингоскопа в его ротовую полость, отодвигая язык влево. При осмотре полости рта вначале появляется язычок. Клинок продвигают до появления надгортанника. Надгортанник приподнимают клинком кверху, и под ним видны голосовые связки, образующие треугольник с основанием внизу - вход в трахею (рис. 8). При интубации на спонтанном дыхании голосовые связки двигаются соответственно фазам дыхания: при вдохе - смыкаются, при выдохе -расходятся в стороны. При интубации на фоне введения миорелак-сантов голосовые связки находятся в состоянии максимального расхождения
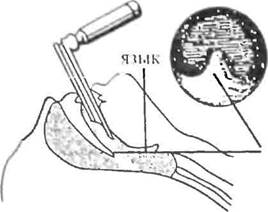
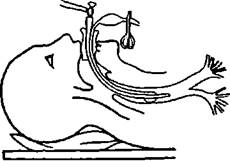
Интубационную трубку держат в правой руке и продвигают ее по плоскости клинка ларингоскопа через голосовые связки в трахею. Правильность нахождения интубационноГг трубки в трахее контролируют аускультациеп правого и левого легких. Ин-тубационная трубка, как правило, имеет манжету ближе к дпстальному концу. После введения трубки в трахею манжета должна находиться за голосовыми связками. Раздутая манжета служит для полного разобщения лыхагелыгых и пищеварительных путей - для профилактики затекания кислого содержимого желудка в трахею во время наркоза (рис. 9). Если инкубационная трубка не имеет манжеты, производят тампонаду глотки бинтом, смоченным фурлцилином или другим неагрессивным антисептиком
Эндобронхиаяьная интубация применяется в легочной хирургии, когда оперируемое легкое не должно участвовать в акте дыхания (при выполнении реконструктивных вмешательств на бронхиальном дереве), а также при наличии гнойного или специфического (туберкулезного) поражения одного легкого при интактном другом. Для этих целей может быть использована двухнросветпая интубационная трубка типа Карленса.
Лнтубационпая трубка может быть проведена также через нос (назот-Рахеалъная интубация).
ГЛАВ \ \1. ОБЕЗБОЛИВАНИЕ
|
|
| нлцгор- T1HHIIK |
| язычок |
/
|
| вход в пищевод |
| голосовая щель |
 в
в
Рис К. Отапы лпрингоскопип при интубации трахеи
|
|
Рис 0. Прпшшпиатьная схема интубации трахеи
После интубации трахеи трубку подключают к наркозному аппарагу и приступают к ПВЛ
К осложнениям интубации трахеи oiносят: 1) неправильное положение грубки. В процессе интубации возможно введение трубки в пищевод. Вовремя нераспознанная пищеводная интубация па фоне введения миорелак-сантов грозит тяжелой гипоксией и остановкой кровообращения. При вне-енпи грубки и пищевод и начале ПВЛ слышен характерный «хлопающий» звук выхождепия Bonyxi из пищевода, происходит раздувание желудка,
ГЛАВА XI. < )ЬЕ <Г>( >ЛГШЛНИЕ
>то визуально определяется вздутием в шпгастральиоп области. Кроме го-ю, грубка может быть ошибочно введена чрезмерно глубоко в ip.ixeio и попасть в главный бронх (чаще - в правый), что может привести к ателектазу левого легкого. Данное осложнение выявляется аускультациеи легких; 2) травматические осложнения: поломка зубов, травма слизистой оболочки глотки, зева, надгортанника, повреждение голосовых свя.ок и подсвязоч-ного пространства, а также разрыв пищевода - наиболее грозное осложнение, которое может привести к гнойному медиастпнигу и смерти; 3) рефлекторные осложнения: ларингоспазм, аритмии, остановка сердца. От осложнения, как правило, развиваются при недостаточной глубине вводного наркоза. С целью профилактики остановки сердца в премедикащпо в обязательном порядке включают атропин; 4) инфекционные осложнения: после операции возможно развитие ларингита, трахеита, отека подсвязоч-ного пространства. После окончания операции и восстановления адекватного самостоятельного дыхания и мышечного тонуса следует санирован» бронхиальное дерево (произвести аспирацию слизи из грахеоброихиалъио-го дерева) и больного экстубнровать (извлечь трубку из трахеи). Перед экс-тубацнеп манжету интубацпониои трубки надо опорожни 1ь В случаях большой травматичной операции и у ослабленных больных возможно проведение продленной ПВЛ в послеоперационной палате.
Искусственная вентиляция легких. Ее осуществляют при помощи специальных аппаратов автоматически или вручную с использованием дыхательного мешка или меха. Аппараты для ПВЛ могут применяться как в операционной вместе с аппаратами для ингаляционного наркоза или для проведения внутривенного наркоза с ПВЛ, так и в реанимации. Различают аппараты:
• Работающие по объему - переключение с вдоха на выдох у них происходит после поступления в легкие определенно] о, заранее заданного объема газа. При изменении минутного обтема дыхания (МОД) меняется частота дыхания, а установленный обьем остается неизменным. К этой группе относятся наиболее распространенные аппараты типа РО (РОЗ, РО-5, РО-6 различных модификации). Работающие по давлению - переключение с вдоха на выдох происходит по достижении определенного давления в дыхательных путях. При изменении сопротивления дыхательных путей, податливости легких и грудной клетки показатели дыхательного объема, МОД н частоты дыхания меняются. Эти аппараты используются для проведения вспомогательной вентиляции легких, те. у больных с сохраненным, но неадекватным спонтанным дыханием.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
• Работающие по частоте - переключение с вдоха на выдох происходит но истечении определенного, заранее заданного времени, отведенною для каждой фазы. При изменении МОД меняется дыхательный объем, а частота остается неизменной. К этой группе аппаратов относятся аппараты «Фаза», а также «Энгстрем» (Швеция), «Дрегер» (ФРГ). МОД устанавливают по специальной номограмме. Можно использовать результат предоперационной спирографии. Главным критерием правильности параметров ИВЛ являеюя поддержание нормального газового состава крови, а также показатели адекватной гемодинамики. Более безопасной для больного считается умеренная гипервентпляция (рС02 артериальной крови 30-35 мм рт. ст.).
Выбор режима проводимой ПВЛ зависит от ее целей и состояния больного Чаще всего используется режим с положительным давлением на вдохе и пассивным выдохом.
Недостатками ПВЛ следует признать:
• Нефпзиологпчность, машннообразность дыхания, когда вентилируются одни и те же участки легких одним и тем же объемом и отсутствуют периодические глубокие вдохи, что приводит к развитию ателектазов с угрозой послеоперационной пневмонии. Этот недостаток пытаются нивелировать включением в работу аппарата режима удвоенного объема: при длительной операции (более 2 ч) раз в час легкие трижды раздуваются вдвое большим обьемом газа, чем обычно. В аппаратах последнего поколения режим удвоенного объема работает автоматически
• Нефпзиологпчность механизма поступления газа в легкие: при ПВЛ это происходит за счет повышенного давления при входе, а в обычных условиях - вследствие присасывающего действия грудной клетки, что является также одним из механизмов венозного возврата крови к сердцу. Таким образом ИВЛ приводит к нарушению физиологичного венозного возврата к сердцу
• Воздух или газонаркогическая смесь, поступающая в трахею, долж-
ны быть увлажнены и обогреты, а это весьма затруднительно при проведении ИВЛ ИВЛ нарушает нормальный дренаж мокрош, что приводи! к увеличению риска послеоперационных легочных осложнении.
В последние годы разработан меюд высокочастотной струнной и инфекционной ИВЛ (ПВЛ ВЧ). Частота дыхания при этом методе превышает 60 и может достигать 300 и более. Газообмен в легких происходит без экскурсии грудной клетки, что является большим преимуществом для легочной хируршн. Главные проблемы при ПВЛ ВЧ - увлажнение подаваемою
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
кислорода, а также поддержание нормального КОС крови, в связи с чем необходим тщательный его контроль. Метод ИВЛ ВЧ является также перспективным в практической реанпмаюлогпи.
Миорелаксапты (курареподобиые вещества). Мышечные релаксанты применяются, как правило, вместе с анестетиками при проведении инкубационного наркоза. Они значительно уменьшают расход ингаляционных анестетиков и позволяют провести наркоз меньшей глубины, создают возможность для осуществления ИВЛ.
По продолжительности действия различают миорелаксапты короткого действия (5-10 мин), средней продолжительности (20-50 мин) и длительного действия (более часа). Длительность действия релаксантов в значительной степени определяется их химическим строением.
По механизму действия миорелаксапты делятся на три группы: 1) не-деполярнзующпе конкурентного и неконкурентного действия; 2) деполяризующего действия; 3) смешанного типа. Большинство известных препаратов относится к недеполяризующим конкурентным средствам: тубокура-рнн. панкуроний (павулон), пнпекуроний (ардуан), атракурий (тракрнум). Они блокируют посгеинаптическую мембрану и, занимая ее рецепторы, тормозя г действие ацетилхолина, препятствуя возникновению деполяризации. Эти миорелаксапты имеют достаточно эффективных антагонистов (антихолннэстеразные вещества).
Деполяризующие миорелаксанты вызывают стойкую и длительную деполяризацию в отличие от ацетилхолина. Они не имеют эффективных фармакологических ашагонистов, которые можно было бы использовать в клинике. Кроме того, они приводят к выходу ионов калия из скелетных мышц в кровь, что может стать причиной возникновения ряда побочных эффектов, в частности кардноарптмий. В настоящее время широкое применение получил только один препарат данной группы -дитилин (лишении, сукеаметоний). Основным показанием к его применению является интубация трахеи.
Длительное время было распространено мнение, что последовательность выключения разных групп мышц универсальна для всех мпорелак-сантов. Однако оказалось, что это не так. Неодинаковая последовательность релаксации мышц связана с особенностями химического строения препарата.
Одним из самых Грозных осложнении применения миорелаксантов является продленное annoj. Причинами его могут стать:
Низкий уровень псевдохолиюстеразы, которая разлагает сложные эфиры типа днтилина. Эти наблюдается у тяжелых ослабленных больных
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
• Кумуляция миорелаксантов - накопление в крови продуктов гидролиза мпорелаксангов, также обладающих курареподобным действием.
• Развитие «двойного блока», когда при многократном введении деполяризующего дитплииа характер блока меняется на антидеполяризу-
ЮЩИЙ.
• Нарушение электролитного и кислотно-основного состояния. В слу
чае продленного апноэ показаны переливание свежезамороженной
плазмы, содержащей псевдохолинэстеразу, и коррекция электролит
ного и кислотно-основного состояния.
Дата добавления: 2015-02-23; просмотров: 1006;
