АЛЛЕРГОЛОГИЧЕСКОГО МЕТОДА ИССЛЕДОВАНИЯ
Аллергологический метод исследования (АЛМИ) используется для выявления в организме Ат или сенсибилизированных Т-лимфоцитов к аллергену.
Задачи АЛМИ:
1) диагностика хронических инфекционных заболеваний, в патогенезе которых имеет место сенсибилизация к микробным антигенам (ГЗТ);
2) диагностика аллергических заболеваний (ГНТ);
3) разработка специфической десенсибилизирующей терапии реакций ГНТ медиаторного типа.
Этапы АЛМИ:
I этап АЛМИ. Сбор аллергологического анамнеза с целью:
1) установления наследственной предрасположенности к аллергии;
2) выявления факторов, отягощающих личный аллергологический анамнез:
– перенесенных острых заразных и инфекционных заболеваний;
– наличия в данное время или в анамнезе хронических воспалительных заболеваний (хронический тонзиллит, синусит, ринит, холецистит, колит, хронические язвы кожи, микробная экзема, фурункулёз, кожные грибковые заболевания);
– выявление пищевой аллергии, ингаляционной аллергии, инсектной аллергии, контактных дерматитов;
– получение сведений о профилактических прививках и реакциях на них;
– получение сведений о введении гетерологичных сывороток и реакциях на них;
– получение сведений о реакциях на введение антибиотиков, частоте применения антибиотиков, сведения о непереносимости других лекарств.
1)
2)
3) установление эффекта элиминации аллергена: связи между контактом с аллергеном и изменением состояния пациента.
Так, аллергию к клещам домашней пыли можно заподозрить при развитии обострений, связанных с уборкой помещения, работе с книгами. При смене места проживания выраженность симптомов часто уменьшается, иногда вплоть до полной клинической ремиссии, в виду отсутствия контакта с аллергенным триггером.
При аллергии на производственные аллергены наблюдается ухудшение состояния после выходных («эффект понедельника»).
При лекарственной аллергии отмечается смягчение или исчезновение симптомов аллергии после отмены препарата.
4) предположения по группе аллергена:
– связь с простудными заболеваниями у больных с инфекционно-аллергической бронхиальной астмой, аллергическим ринитом;
– наличие сезонности;
Так, при поллинозах связь обострения заболевания с периодом цветения растений обычно настолько очевидна, что проведение аллергологического обследования становится необходимым лишь с целью уточнения спектра аллергенов для проведения специфической десенсибилизации.
Атопический дерматит, обусловленный гиперчувствительностью к аллергенам домашней пыли и плесневых грибов, обостряется ранней весной еще до цветения растений и поздней осенью (больше времени проводится в помещении).
– наличие наследственной предрасположенности при медиаторном типе ГНТ;
5) дифференциации пищевой аллергии с парааллергией (употреблением большого количества продуктов, содержащих биологически активные амины, что имитирует патофизиологическую стадию медиаторного типа ГНТ) и идиосинкразией (непереносимостью отдельных продуктов, например, молочных, обусловленной ферментопатией).
В диагностике пищевой аллергии существенное значение имеют сведения, четко указывающие на связь обострения с приемом конкретного пищевого продукта. При этом учитывается только обострение, которое развивается во временном диапазоне от нескольких минут до 4 часов с момета употребления в пищу подозреваемого продукта.
Существенное значение для выявления пищевых аллергенов имеет установление непереносимости продуктов, сходных по антигенной структуре с подозреваемым аллергеном. Например, пациенты, имеющие аллергию на куриное яйцо, чаще всего не переносят и мясо курицы. При непереносимости коровьего молока нередко отмечается аллергия на говядину.
II этап АЛМИ. Постановка кожно-аллергических пробпредполагает введение предполагаемого аллергена в организм больного.
А. Антигены многих возбудителей обладают сенсибилизирующим действием, что используют для диагностики инфекционных заболеваний, а также при проведении эпидемиологических исследований.
Кожно-аллергические реакции при инфекционных заболеваниях появляются относительно рано (с 4–5 дня болезни), достигают наибольшей интенсивности на 2–3 неделе болезни. В зависимости от выраженности или напряженности аллергического процесса положительная реакция может сохраняться годами (напр., при бруцеллёзе) или исчезать довольно быстро, в течение нескольких недель-месяцев (напр., при дизентерии). Кожные пробы нашли применение в диагностике таких заболеваний как сап, мелиоидоз, бруцеллёз. Наиболее известна проба Манту, используемая как для диагностики туберкулёза, так и для оценки невосприимчивости организма к возбудителю (рис. 50, 51).
Кожно-аллергические пробы для диагностики ГЗТ предполагают внутрикожное введение Аг (аллергена). Аллергенные препараты готовятся специальными учреждениями – институтами вакцин и сывороток. Предполагаемый аллерген вводят внутрикожно в объёме 0,1 мл. Результат учитывают через 24–72 часа после введения аллергена по диаметру папулы (инфильтрата).
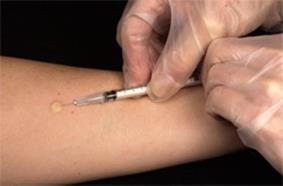
Рис. 50. Постановка пробы Манту
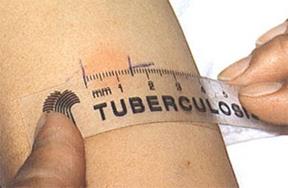
Рис. 51. Учет пробы Манту
Б. Кожные тесты используются при диагностике ГНТ медиаторного типа. Введенные в практику в 1911 году, кожные тесты остаются одним из самых достоверных диагностических тестов in vivo. Именно кожные тесты являлись и являются ориентиром для определения достоверности всех тестов in vitro. Кожное тестирование – ценный метод диагностики сенсибилизации, который широко используется во всех странах мира.
Для кожных тестов используют растворы аллергенов: трав, пыльцы, эпидермиса животных, яда насекомых, пищи, лекарств. Степень диагностической чувствительности кожных проб увеличивается в следующем порядке: капельная, аппликационная (накожная), укол (прик-тест), скарификационная (через царапину), внутрикожная.
Капельные пробы – аллерген наносится на неповреждённую кожу в виде капли.
Аппликационные пробы – раствором аллергена смачивают марлевый тампон и накладывают его на неповрежденный участок кожи (внутренней поверхности предплечья или спины). Затем этот участок заклеивается перфорированным лейкопластырем (рис. 52).
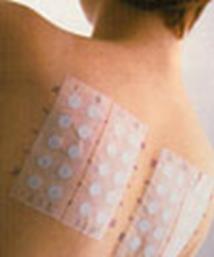
Рис. 52. Аппликационные пробы на коже спины
Оценка результатов проводится как в течение первого часа после нанесения на кожу аллергена (ГНТ), так и спустя 24–48 часов (ГЗТ). Оцениваются гиперемия кожи, зуд, отечность, мокнутие в месте нанесения вещества. Аппликационные тесты незаменимы для оценки индивидуальной переносимости различных наружных средств для лечения и ухода за кожей.
Скарификационные пробы – на чистую кожу предплечья наносят капли аллергенов, через них одноразовым скарификатором делают небольшие царапины (рис. 53).
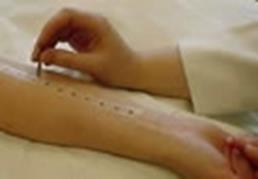
Рис. 53. Постановка скарификационных проб
Прик-тесты – на чистую кожу предплечья наносят капли аллергенов, через них одноразовыми иглами делают легкие уколы (на один миллиметр в глубину).
Внутрикожные тесты – разведенный 1:100 (по отношению к кожным тестам) аллерген вводят внутрикожно в кожу предплечья в объёме 0,1 мл. Внутрикожные тесты ставятся с ингаляционными аллергенами в сложных диагностических ситуациях, когда клинические данные убедительно свидетельствуют о наличии сенсибилизации, а результаты кожных тестов сомнительны. Внутрикожные тесты с пищевыми аллергенами проводить категорически запрещено из-за их чрезмерной чувствительности и возможности провокации анафилактической реакции.
Противопоказания к кожному тестированию:
– обострение текущего аллергического заболевания;
– острое инфекционное заболевание (ОРВИ, ангина и др.);
– хроническое заболевание в стадии декомпенсации;
– беременность;
– туберкулезный процесс любой локализации в период обострения;
– психическое заболевание в период обострения;
– коллагенозы;
– злокачественные заболевания;
– длительная терапия кортикостероидами или местное их применение в области кожи, где предполагается проведение проб (отказаться за 2 недели до проведения проб);
– прием антигистаминных препаратов (отказаться за сутки до проведения проб);
– возраст старше 60 лет.
В таких ситуациях кожное тестирование запрещается или откладывается.
Кожное тестирование проводить нецелесообразно при:
– указании в анамнезе на острую реакцию к определенному аллергену (для исключения возможных анафилактических реакций);
– отсутствии подозрений на аллергическую природу заболевания;
– отказе родителей больного ребенка или самого больного от проведения тестирования;
– наличии у больного выраженного дермографизма;
– наличии у пациента инфекционных заболеваниях кожи или поражения кожи (отсутствии непораженных участков для проведения тестирования).
В этаких ситуациях кожное тестирование откладывают или используют лабораторные методы диагностики.
Аллергологические пробы проводятся в процедурном кабинете аллергологического отделения под контролем врача-аллерголога.
За один раз проводится не более 15 проб с различными аллергенами и 2 контроля. Положительный контроль содержит гистамин и указывает на то, что соблюдены все условия постановки теста. Отрицательный контроль содержит жидкость, которая не должна вызывать каких-либо кожных реакций (напр., изотонический раствор хлорида натрия). Результаты постановки кожных проб оцениваются относительно контролей. Если пациент перед проведением кожной пробы принимал антигистаминные препараты, то положительный контроль и пробы на аллергены не дадут реакции.
Положительный результат ГНТ регистрируется, если через 20 минут после контакта с аллергеном:
– наблюдаются везикула (волдырь) или эритема;
– наблюдается только эритема диаметром больше 20 мм;
– имеются признаки общей реакции (головокружение, тошнота).
При этом степень кожной реакции на аллерген оценивают по шкале от одного (+) до четырех (++++) плюсов:
+ – везикула или эритема до 3 мм;
++ – везикула или эритема до 6 мм;
+++ – везикула или эритема до 10 мм;
++++ – везикула или эритема более 10 мм.
Положительный контроль должен показать реакцию на ++ или +++, а отрицательный контроль – ничего не показать.
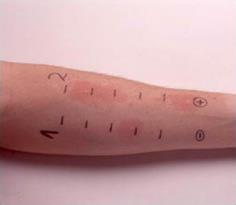
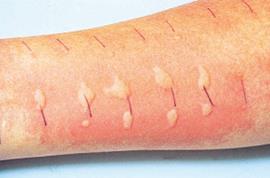
Рис. 54. Результаты кожных проб
Положительные результаты кожного тестирования свидетельствуют только о наличии сенсибилизации к аллергену и не являются доказательством его причинной значимости в возникновении заболевания. Аллерген, кожная проба на который положительна, можно считать причиной заболевания, только в том случае, если это совпадает с клиническими проявлениями и данными анамнеза. В то же время своевременное выявление сенсибилизации к аллергенам играет решающую роль при назначении профилактических мероприятий.
Если подозревалась аллергия на конкретный аллерген, а результат кожной пробы отрицателен, это не исключает аллергию на этот аллерген. Проба может быть повторена с другими сериями того же аллергена, так как разные серии аллергенов в зависимости от стандартизации аллергенов и индивидуальной чувствительности могут действовать по-разному. Кроме того, следует учитывать, что чувствительность кожи и слизистых оболочек (конъюнктивы глаз, слизистой носа) отличаются от друга. Поэтому при несовпадении результатов или сомнении ставят элиминационно-провокационные пробы.
Необходимость в проведении элиминационно-провокационных тестов чаще всего возникает у больных с атопическим дерматитом, так как у них наблюдаются положительные кожные пробы к множеству пищевых аллергенов, в то время как клинически значимыми обычно оказываются 1–3 пищевых продукта. Если в таких ситуациях, основываясь только на результатах кожных тестов, без проведения элиминационно-провокационного тестирования, исключить из питания множество продуктов, это будет неоправданным.
III этап АЛМИ.Постановка провокационных пробпредполагает воспроизведение симптомов аллергической реакции через принудительный контакт с аллергеном в период ремиссии.
Провокационные пробы применяют по строгим показаниям, когда имеются расхождения между данными анамнеза, результатами кожных проб и данными лабораторного обследования. При наличии аллергии на конкретный препарат, ставить провокационные тесты не рекомендуется. Провокационные пробы проводят в специализированных центрах, так как шоковая реакция возможна даже на микрограммы препарата.
Для провокационных проб могут быть использованы пероральный (пищевой), конъюнктивальный, назальный, ингаляционный или холодовой тесты. Если в ответ на введение предполагаемого аллергена развивается аллергическая реакция, то аллерген может считаться причинно значимым.
IV этап АЛМИ. Постановкаэлиминационных тестов.Элиминационные тесты используют для подтверждения причинного аллергена, если с ним имеет место постоянный контакт (напр., при пищевой аллергии). Элиминационная диета, исключающая определённые продукты, обладающие сесибилизирующим действием на организм пациента, назначается на 1-2 недели. При улучшении состояния пациента проводится провокационная проба, подтверждающая причинный аллерген.
V этап АЛМИ. Лабораторные методы выявления эффекторных молекул Ат и биологически активных аминов, а также сенсибилизированных лимфоцитов к аллергенам, опосредующих клинические проявления аллергических реакций. Лабораторные методы диагностики аллергии используются при наличии противопоказаний к кожным тестам. Лабораторные методы диагностики аллергии подробно изучаются в курсе иммунологии.
После аллергологического обследования пациента врач заполняет паспорт больного аллергией – медицинский документ, содержащий все сведения об аллергическом заболевании, которым страдает данный человек. Паспорт (или его копию) страдающий аллергией должен всегда иметь с собой и предъявлять при обращении за медицинской помощью.
Дата добавления: 2015-02-23; просмотров: 6859;
