Предоперационный период. Большинство больных с переломами бедра — это пожилые люди с плохим состоянием здоровья
Большинство больных с переломами бедра — это пожилые люди с плохим состоянием здоровья. Летальность после перелома бедра составляет 10% во время пребывания в больнице и > 25% — в течение первого года. Высока распространенность сопутствующих заболеваний — ИБС, нарушений мозгового кровообращения, ХОЗЛ и сахарного диабета.
Вследствие недостаточного потребления жидкости часто развивается выраженная дегидратация.
Перелом может послужить причиной довольно значительной скрытой кровопотери, усугубляющей гиповолемию. Внутрисуставные переломы (субкапитальные, трансцервикальные) сопровождаются меньшей кровопотерей, чем внесуставные (основания шейки бедра, межвертельные, подвер-тельные). См. рис. 40-1.
При переломах бедра часто возникает гипоксия, обусловленная жировой эмболией. В то время как феномен жировой эмболии наблюдается, вероятно, во всех случаях перелома длинных трубчатых костей, клинически выраженный синдром жировой эмболиивстречается реже и представляет собой опасное для жизни осложнение (летальность составляет 10-20%). Согласно классическому описанию, синдром жировой эмболии развивается в течение 72 ч после перелома длинных трубчатых костей
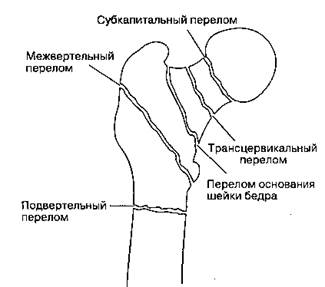
Рис. 40-1. Локализацией перелома бедра определяется объем кровопотери. Суставная капсула ограничивает кровопотерю, действуя подобно жгуту. Кровопотеря убывает в следующем порядке: подвертельный, межвертельный перелом > перелом основания шейки бедра > трансцервикальный перелом, субкапитальный перелом
или костей таза и характеризуется триадой симптомов: одышка, спутанность сознания и петехии. Существует две теории патогенеза жировой эмболии. Наиболее популярная из них гласит, что в области перелома из жировых клеток высвобождаются капельки жира, которые поступают в кровь через разрывы в сосудах медуллярного слоя. Согласно второй теории, капельки жира представляют собой хиломикроны, образующиеся в результате агрегации циркулирующих в крови свободных жирных кислот; в свою очередь, эта агрегация развивается вследствие изменений метаболизма жирных кислот. Независимо от патогенеза, повышенное содержание в крови свободных жирных кислот может оказывать токсическое воздействие на альвеолока-пиллярную мембрану, вызывая РДСВ (глава 50). Нарушения сознания (возбуждение, спутанность сознания, ступор и кома) обусловлены повреждением мозговых капилляров и отеком мозга. Нарушения сознания могут усугубляться гипоксией.
Появление петехии на поверхности грудной клетки, рук, подмышечных впадин, а также на конъюнктивах позволяет заподозрить синдром жировой эмболии. В сетчатке, моче и мокроте можно обнаружить капельки жира. Иногда возникают нарушения гемостаза (тромбоцитопения, удлинение ПВ и АЧТВ). Активность липазы плазмы может быть повышенной, но это не коррелирует с тяжестью заболевания. Поражение легких прогрессирует от незначительной гипоксии и отсутствия рентгенологических изменений до тяжелой гипокапнии и гипоксии в сочетании с диффузными очаговыми тенями на рентгенограмме грудной клетки. На ЭКГ могут выявляться напоминающие ишемию изменения сегмента ST и признаки перегрузки правых отделов сердца. Во время общей анестезии синдром жировой эмболии может проявляться снижением ETCO2 и SaO2, а также повышением ДЗЛА.
Лечение синдрома жировой эмболии носит профилактический и поддерживающий характер. Ранняя репозиция и иммобилизация перелома позволяет снизить риск синдрома жировой эмболии. Симптоматическое лечение: самостоятельное дыхание под постоянным положительным давлением (режим CPAP) на фоне ингаляции кислорода. Гепарин и этанол неэффективны. Напротив, могут оказаться эффективными большие дозы кортико-стероидов, особенно на фоне отека мозга.
Дата добавления: 2015-01-29; просмотров: 870;
