Носовые кровотечения
Кровотечение — истечение крови из кровеносного сосуда при нарушении целостности или проницаемости его стенки.
Кровотечения из носа (epistaxis) являются наиболее частыми видами кровотечений, встречающихся в практике любого врача. По данным литературы, в 85 % случаев носовое кровотечение служит симптомом какого-либо общесоматического заболевания и только в 15 % оно может быть вызвано заболеваниями полости носа и околоносовых пазух.
В зависимости от причин, вызывающих кровотечение, различают травматические (в основном местного характера) и симптоматические (как общего, так и местного характера) носовые кровотечения.
Травматические кровотечения возникают после различных бытовых травм, хирургических вмешательств в полости носа, огнестрельных ранений. Травма слизистой оболочки может быть легкой, вызывающей однократное небольшое кровотечение, и значительной, сопровождающейся повреждением решетчатого лабиринта, что может обусловить обильное, угрожающее жизни многократное носовое кровотечение. Кровотечения могут возникнуть при удалении пальцем корок из перед-ненижних отделов перегородки носа, где имеется густопетлистая сосудистая сеть (киссельбахово место). Здесь же на фоне атрофических процессов или после септопластики часто возникают перфорации перегородки носа, которые также могут быть источником кровотечений.
Симптоматическое кровотечение служит признаком какого-либо общесоматического заболевания. Наиболее частыми из них являются сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз), заболевания почек (нефросклероз, почечная гипертония), болезни системы крови и изменения сосудистой стенки: гемофилия, геморрагическая тромбастения, болезнь Верльгофа, геморрагический васкулит, геморрагическая телеангиэктазия, синдром Ослера—Рандю; заболевания органов кроветворения (лейкоз, ретикулез, гемоцитобластоз и Др.). Для установления диагноза при затяжных кровотечениях с неясной этиологией проводят дополнительные исследования, такие как биопсия из области кровотечения, коагулограмма, тромбоэластограмма и др.
К симптоматическим кровотечениям относятся также геморрагии, вызванные опухолями и воспалительными процессами самой полости носа и околоносовых пазух: доброкачественные опухоли (ангиома, папиллома), злокачественные опухоли (рак, саркома), юношеская ангиофиброма носоглотки, а также язвы сифилитической, туберкулезной или другой природы.
В возникновении носовых кровотечений могут играть роль
и другие разнообразные факторы: гипо- и авитаминозы (особенно авитаминоз С), пониженное атмосферное давление, большие физические нагрузки, перегрев организма и др. Встречаются также викарные (взамен отсутствующих менструаций), конкометирующие (сопровождающие менструации) кровотечения.
Клиника.При носовом кровотечении она очевидна: выделе
ние алой не пенящейся крови из преддверия полости носа или
стекание крови по задней стенке глотки при запрокидывании
головы, тогда как кровь из нижних отделов дыхательных путей
в той или иной мере вспенена, не определяется ее стекания по
задней стенке глотки. При передней риноскопии иногда уда
ется идентифицировать место кровотечения, обычно в перед
ней трети перегородки носа, если же источник кровотечения
находится в глубоких отделах полости носа, то определить его
не удается. ,
Носовые кровотечения могут возникать неожиданно, у некоторых больных отмечаются продромальные явления — головная боль, шум в ушах, зуд, щекотание в носу. В зависимости от объема потерянной крови различают незначительное, умеренное и сильное (тяжелое) носовое кровотечение.
Незначительное кровотечение, как правило, бывает из кис-сельбахова места; кровь в объеме нескольких миллилитров выделяется каплями в течение короткого времени. Такое кровотечение часто прекращается самостоятельно или после прижатия крыла носа к перегородке.
Умеренное носовое кровотечение характеризуется более обильной кровопотерей, но не превышающей 200 мл у взрослого человека. При этом изменения гемодинамики обычно находятся в пределах физиологической нормы.
При тяжелых носовых кровотечениях объем потерянной крови превышает 200 мл, достигая иногда 1 л и более. Такие кровотечения представляют непосредственную угрозу жизни больного.
Чаще всего выраженное носовое кровотечение возникает при тяжелых травмах лица, когда повреждаются ветви клиновидно-небной или решетчатых артерий, которые отходят соответственно от верхнечелюстной артерии (бассейн наружной) и глазной артерии (бассейн внутренней сонной). Одной из особенностей посттравматических кровотечений является их склонность к рецидивированию через несколько дней и даже недель. Большая потеря крови при подобных кровотечениях вызывает падение артериального давления, учащение пульса, слабость, психические расстройства, панику, что объясняется гипоксией головного мозга. Клиническими ориентирами определения реакции организма на потерю крови (косвенно объема кровопо-тери) служат жалобы больного, характер кожных покровов
лица, уровень кровяного давления, частота пульса, показатели анализов крови. При незначительной и умеренной потере крови (до 200 мл) все показатели остаются, как правило, в норме. Однократная кровопотеря около 500 мл может сопровождаться незначительными отклонениями у взрослого человека (у ребенка — опасными): побледнение кожи лица, учащение пульса (80—90 уд/мин), понижение давления крови (ПО/ 70 мм рт.ст.) при нормотонии, в анализах крови гематокритное число, которое быстро и точно реагирует на потерю крови, может неопасно уменьшиться (30—35), количество гемоглобина в 1—2-е сутки остается в норме, затем он может слегка понизиться или изменений не произойдет. Многократные умеренные или даже незначительные кровопотери в течение длительного времени (недели) вызывают истощение гемопоэтичес-кой системы, появляются отклонения от нормы основных показателей. Массивные тяжелые одномоментные кровотечения могут привести к смерти больного, поскольку компенсаторные механизмы не успевают восстановить нарушение жизненно важных функций и в первую очередь внутрисосудистое давление. Применение тех или иных терапевтических лечебных методов зависит от тяжести состояния больного и прогнозируемой картины развития заболевания.
Лечение.Тактика врача зависит от причины кровотечения, его интенсивности, продолжительности и успешности проводимых мероприятий и направлена на: 1) остановку уже имеющегося кровотечения и 2) предупреждение рецидивов.
При незначительных кровотечениях из передних отделов носа простым и достаточно эффективным способом остановки кровотечения является введение на 15—20 мин в передний отдел кровоточащей половины носа шарика ваты или марли, смоченных 3 % раствором перекиси водорода. Пальцем придавливают крыло носа, больному придают сидячее, без запрокидывания головы положение и к носу прикладывают пузырь со льдом.
При повторных кровотечениях из передних отделов носа можно инфильтрировать кровоточащий участок 1 % раствором новокаина с дополнительным прижиганием этого участка 40— 50 % раствором нитрата серебра (ляписом) или трихлоруксус-ной кислотой. Нитрат серебра может быть и в виде кристалликов, в таких случаях его напаивают на кончик раскаленного в пламени спиртовки зондика в виде "жемчужины" и под контролем зрения прижигают кровоточащее место. При идентификации определенного сосуда, являющегося источником кровотечения, эффективны способы электрокоагуляции сосуда под контролем эндоскопа.
При рецидивирующих кровотечениях из киссельбахова места эффективным методом их прекращения является отслойка
 | |||
 | |||
|
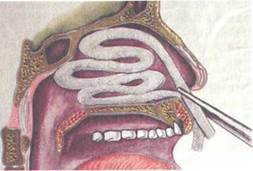
Рис. 2.17. Передняя тампонада носа.
слизистой оболочки в этой области между двумя разрезами поднадхрящнично с последующей тампонадой.
При умеренно выраженных кровотечениях указанные выше способы, как правило, неэффективны, в таких случаях следует производить переднюю тампонаду кровоточащей половины носа. В настоящее время этот способ применяют наиболее часто, он является эффективным методом остановки носовых кровотечений. Предварительно с целью обезболивания 2—3 раза слизистую оболочку носа смазывают аппликационным анестетиком (5 % раствором кокаина, 2 % раствором дикаина, 10 % раствором лидокаина, 10 % раствором димедрола и др.). Существуют различные способы передней тампонады — по Микуличу, Волчеку, Лихачеву. Общепринят петлевой метод по Микуличу, который производят с помощью марлевой турунды длиной 60—70 см и шириной 1—1,5 см, коленчатого пинцета и гемо-статической пасты или же с помощью турунды, пропитанной индифферентной мазью (левомеколевой, вазелином и др.). Тампонирование осуществляют петлевым укладыванием турунды на дно носа от его входа до хоан (рис. 2.17). Для этого коленчатым пинцетом турунду захватывают, отступя 6—7 см от ее конца, и вводят по дну носа до хоан, прижимая петлю турунды ко дну носа, затем аналогично над первой вводят новую петлю турунды и т.д. Таким образом весь тампон укладывают в полость носа в виде гармошки снизу вверх, пока он полностью плотно не заполнит соответствующую половину носа.
Иногда, когда после тампонады одной половины носа кровотечение продолжается из другой, приходится тампонировать обе половины носа. Передний тампон удаляют через 2—3 сут после предварительного пропитывания его 3 % раствором перекиси водорода. Однако в тех случаях, когда кровотечение было сильным или возобновилось после удаления турунды, лучше тампон не удалять в течение 6—7 дней, ежедневно пропитывая его раствором пенициллина, аминокапроновой кислотой и др.
ПО
Для передней тампонады носа, кроме марлевой турунды, применяют также заранее приготовленный и простерилизован-ный тампон, состоящий из пальца от резиновой перчатки, в который помещена поролоновая ткань. В кровоточащую половину носа вводят один или несколько таких эластичных тампонов, туго заполняя полость носа. Как правило, такая тампонада достаточно эффективна и в то же время более щадяща, чем тампонада марлевой турундой.
При сильном кровотечении или неэффективности передней тампонады показана задняя тампонада. Одновременно следует определить группу крови, резус-фактор и начинать переливание одногруппной крови с гемостатической целью, но не более 150—200 мл (или кровезаменителей, свежезамороженной плазмы, аминокапроновой кислоты и др.). Для задней тампонады (рис. 2.18) заранее готовят и стерилизуют специальные тампоны: марлю складывают в несколько слоев так, чтобы получился тампон в виде тюка размером примерно 3x3x2 см, перевязывают его крест-на-крест двумя длинными (20 см) шелковыми нитками, одну нитку после перевязки отрезают, а три оставляют. Отмечено, что оптимальный размер тампона для каждого больного индивидуален и должен соответствовать размеру дистальных фаланг больших пальцев, сложенных вместе.
Заднюю тампонаду начинают с введения тонкого резинового катетера через кровоточащую половину носа, катетер проводят до выхода конца через носоглотку в средний отдел глотки. Здесь катетер захватывают глоточными щипцами Гартмана или пинцетом и выводят через полость рта наружу. К выведенному через рот концу катетера привязывают две нитки тампона и подтягивают катетер за носовой конец вместе с привязанными к нему нитками, увлекая тампон через рот в носоглотку. При этом необходимо указательным пальцем правой руки, стоя справа от больного, провести тампон за мягкое небо и плотно прижать его к соответствующей хоане. Выведенные через нос две нитки туго натягивают, затем производят переднюю тампонаду этой же половины носа, а нитки завязывают у преддверия полости носа над марлевым валиком. Оставленный во рту конец 3-й нитки предназначен для удаления тампона, его укрепляют лейкопластырем на щеке или обрезают чуть ниже уровня мягкого неба (в этом случае тампон удаляют с помощью зажима Кохера). В особо тяжелых случаях тампонируют аналогичным образом и вторую хоану или изготавливают в 2 раза больший тампон и обтурируют им всю носоглотку.
Задний тампон из носоглотки извлекают на 3—4-е сутки, а при возобновлении кровотечения — на 7—8-й день. Нужно учитывать, что при задней тампонаде нарушается дренаж из слуховых труб, околоносовых пазух, а при наличии гнилостной микрофлоры, которая появляется уже в первые дни после

| Рис. 2.18. Задняя тампонада носа. а, б, в — этапы операции. |
 тампонады, могут возникнуть острый средний отит, синусит. Поэтому носоглоточный тампон желательно пропитать раствором антибиотиков, а после тампонады назначить антибактериальные препараты и ежедневно пропитывать турунды растворами антибиотиков.
тампонады, могут возникнуть острый средний отит, синусит. Поэтому носоглоточный тампон желательно пропитать раствором антибиотиков, а после тампонады назначить антибактериальные препараты и ежедневно пропитывать турунды растворами антибиотиков.
Струйные кровотечения из сосудов решетчатого лабиринта и ветвей клиновидно-небной артерии при их идентификации могут быть надежно остановлены с помощью эндоскопического метода и биполярного коагулятора.
Эффективным хирургическим методом остановки тяжелого носового кровотечения является трансмаксиллярная операция на решетчатом лабиринте, при которой разрушаются решетчатые ячейки с подходом через верхнечелюстную пазуху. Эта операция заканчивается тампонадой области решетчатых пазух, где, как правило, и находится место кровотечения, и носовой полости через верхнечелюстную пазуху (чаще всего турундой, пропитанной йодоформом) с выведением конца тампона в нижний носовой ход через контрапертуру.
Учитывая, что основным источником носового кровотечения обычно являются сосуды из бассейна наружной сонной
|
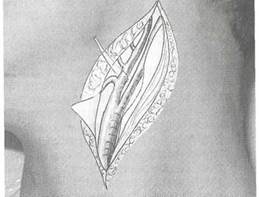
Рис. 2.19. Перевязка наружной сонной артерии.
артерии, при неэффективности других мероприятий перевязывают наружную сонную артерию, причем не только на стороне поражения, но и на противоположной, поскольку имеются развитые анастомозы правой и левой половин носа. Двусторонняя перевязка этих сосудов осложнений, как правило, не вызывает.
Классический подход к наружной сонной артерии осуществляется разрезом по переднему краю грудиноключично-сосце-видной мышцы, начиная от уровня угла нижней челюсти, длиной 8—10 см (рис. 2.19). Для этого больного укладывают на спину, под шею подкладывают валик, голову поворачивают на здоровую сторону. Послойно рассекают кожу, подкожную жировую клетчатку, подкожную мышцу шеи (platysma), фасцию, отводят в сторону мышечную ткань. Лежащую в верхнем отделе раны под подкожной мышцей шеи наружную яремную вену отодвигают в сторону или перевязывают и пересекают. Под внутренней пластинкой влагалища грудиноключично-сосце-видной мышцы можно пропальпировать пульсацию сосудисто-нервного пучка. После рассечения стенки влагалища мышцы, последнюю крючками отводят в сторону и рассекают заднюю стенку влагалища мышцы. Сразу под ней располагается сосудисто-нервный пучок. Кнаружи находится внутренняя яремная вена, кнутри и кпереди — общая сонная артерия, позади или в промежутке между ними — блуждающий нерв. Тупым путем выделяют ствол общей, а затем наружной сонной артерии.
Для отличия наружной сонной артерии от внутренней необходимо помнить, что внутренняя сонная артерия на шее не имеет ветвей, в то время как от наружной сонной, сразу же от бифуркации общей сонной артерии, отходят верхняя щитовидная и язычная артерии.

 Наружную сонную артерию перевязывают между двумя лигатурами выше места отхождения верхней щитовидной артерии. Перед тем как перевязывать наружную сонную артерию, нужно убедиться в правильности ее определения — при сдавлении должна прекратиться пульсация лицевой и поверхностной височной артерии.
Наружную сонную артерию перевязывают между двумя лигатурами выше места отхождения верхней щитовидной артерии. Перед тем как перевязывать наружную сонную артерию, нужно убедиться в правильности ее определения — при сдавлении должна прекратиться пульсация лицевой и поверхностной височной артерии.
При тяжелых кровотечениях из носа, обусловленных повреждением крупных сосудов, производят ангиографию и под контролем электронно-оптического преобразователя выполняют эмболизацию кровоточащего сосуда внутри черепа. Серьезным осложнением этой операции могут быть обескровливание значительных участков мозга и как следствие параличи.
Кроме описанных способов остановки носового кровотечения, необходимо проводить общую и местную гемостатичес-кую и симптоматическую терапию.
Для повышения свертываемости крови назначают внутрь или в инъекциях витамины К (викасол), С, Р, рутин, раствор аминокапроновой кислоты, глюконат кальция, дицинон (этам-зилат), андроксон, паадба и др. Внутривенно вводят 10 % раствор хлорида кальция. Эффективным кровоостанавливающим действием обладают переливание крови и ее компонентов (100—150 мл), гипотензивная терапия, седативные средства.
К переливанию крови необходимо относиться крайне осторожно в связи с возможностью заразить больного тяжелыми инфекциями, такими как гепатит, ВИЧ и др.
Дата добавления: 2015-01-24; просмотров: 1131;
