Лечение заключается в цистэктомии с удалением ретенированного зуба или в двухэтапной операции.
Кистапрорезывания и десневая киста.Обе кистывстречаютсяредко. Киста прорезыванияпроявляется в виде ограниченной небольшой голубоватойприпухлости в области, гдедолжен прорезатьсязуб, и располагается надего коронкой. Микроскопически оболочка кисты выстлана неороговевающиммногослойным плоским эпителием. Хирургическое лечение требуетсятолько при задержке прорезывания зуба.
Десневая киста развивается из остатковэпителиальных клетокдесны и имеет виднебольшого узелка,расположенного в мягкихтканях, покрывающих зубосодержащиезоны челюсти.
Л е ч е н и я обычно нетребуется.
Лечениеодонтогенных кист челюстей. Существует два основныхоперативных метода —цистэктомия и цистотомия. При кисте,имеющей связь с верхнечелюстнойпазухой, применяют ороназаль-ные цистэктомию ицистотомию одномоментнос гайморотомией.Кроме того, имеются разновидности —пластическая цистэктомия и двухэтапная операция кисты.Показания к их проведению зависятот этиопатогенеза кисты,размеров ее и количества зубов, вовлеченных в зону кисты.
Цистэктомия. Это радикальнаяоперация, прикоторой проводят поднос удаление оболочкикисты с ушиванием раны (рис. 149).Показаниями к цистэктомии служат: 1)киста, являющаяся порокомразвития одонтогенного эпителия;2) небольших размеров киста,расположенная в зубосодержащихобластях челюсти в пределах 1—2 интактных зубов; 3) обширнаякиста нижней челюсти, при которой
отсутствуют зубы в ее зоне и сохранено достаточной толщины <до 0,5—1 см) основание челюсти, что предохраняет от патологического перелома; 4) киста больших размеров на верхней челюсти, не имеющая зубов в этом участке, с сохраненной костной стенкой дна полости носа, а также прилегающая к верхнечелюстной пазухе или оттесняющая ее без явлений воспаления пазухи.
Следует подчеркнуть, что в задачу операции входит не только удаление, но и сохранение зубов, явившихся причиной развития кисты и прилегающих к ней (А. И. Евдокимов). Однокорневые зубы, вызвавшие развитие корневой кисты, пломбируют с выведением цемента за верхушку корня. Однако, если киста располагается близко к шейке зуба, сохранение зуба нецелесообразно, так как после резекции верхушки и части корня культя не выдерживает нагрузки и быстро расшатывается. Многокорневой зуб, как правило, сохранить не удается (вследствие непроходимости каналов), и его удаляют. Ретенированные зубы, являющиеся причиной развития зубосодержащей кисты, во всех случаях во время операции удаляют.
Интактные зубы, проецирующиеся в зоне кисты и имеющие на рентгенограмме периодонтальную щель, обязательно должны подвергаться ЭОД. При отсутствии реакции на электроток проводят соответствующее лечение. Пониженная реакция зуба на электроток после операции может нормализоваться. Если на рентгенограмме периодонтальная щель не видна и отсутствует реакция зубов на ток, то перед цистэктомией зубы должны быть депульпироваиы и вылечены.
Операцию проводят под проводниковым и инфильтрационным обезболиванием. На вестибулярной поверхности альвеолярного отростка челюсти разрезом слизистой оболочки до кости полуовальной или трапециевидной формы выкраивают слизисто-надкостничный лоскут с основанием, обращенным в сторону переходной складки (рис. 149, а). Конец лоскута при наличии зубов не должен доходить до десневого края на 0,5—0,7 см, при одномоментном удалении зуба разрез проходит через его лунку. Если киста расположена близко к шейке зуба, в лоскут включают десневой край с зубодес-невыми сосочками. По величине лоскут должен быть больше кисты:
выкраивают его с таким расчетом, чтобы он свободно перекрывал будущий костный дефект и линия швов не совпадала с ним. Слизисто-надкостничный лоскут отслаивают от кости распатором, используя при этом марлевый тампон. Его подводят под распатор и затем обнажают кость над кистой. При отсутствии кости требуется осторожность при отслаивании надкостницы от оболочки кисты. Отделенный лоскут удерживают крючками или на лигатурах (рис. 149,6).
Над кистой в проекции верхушки причинного зуба с помощью трепана высверливают отверстия по периметру будущего дефекта и соединяют их между собой фиссурным бором. Полученную костную пластинку округлой формы удаляют, обнажают переднюю стенку кисты (рис. 149, в). При наличии костной узуры последнюю расширяют кусачками или фрезой. Размеры костного дефекта должны
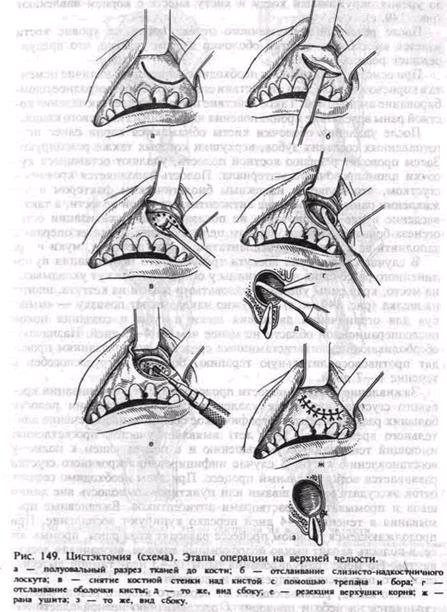
сделатьвозможным обзор кисты и произвестирезекцию верхушки корня. С помощью распатора, углового элеватораи хирургическойложки отслаиваютоболочку кисты (рис. 149, г, д), которая легкоотходит от подлежащейкости, но сохраняется связь с корнем причинного зуба. Для выделенияоболочки отпиливают верхушку корня
до уровня окружающей кости и кисту вместе с корнем извлекают (рис. 149, е).
После резекции верхушечного отдела корня на уровне кости удается выскоблить остатки оболочки в этом участке, что предупреждает рецидив кисты.
При осмотре культи корня необходимо определить наличие цемента в корневом канале, при отсутствии его требуется ретроградное пломбирование амальгамой. Такое действие предупреждает воспаление костной раны вследствие проникновения инфекции из корневого канала.
После удаления оболочки кисты обнажаются корни ранее подготовленных соседних зубов, верхушки которых также резецируют. Затем проводят ревизию костной полости, удаляют оставшиеся кусочки пломбировочного материала. Полость заполняется кровяным сгустком, что является надежным биологическим фактором в заживлении раны. Промывание антисептиками такой полости, а также введение в нее антибиотиков не показано. Для активизации осте-огенеза большой костной полости целесообразно во время операции заполнить ее костным трансплантатом в виде щебенки, муки и др.
В случаесокращения лоскута требуется его мобилизация путем линейного рассечения надкостницы у основания. Лоскут укладывают на место, краяраны ушивают узловатыми швами из кетгута, иногда из шелка (рис.149, ж, з). Наружно накладывают повязку —«мышку» дляограничения движения щеки и губы и созданияпокояпослеоперационнойобласти не менее чем на 4—5 дней. Назначаютобезболивающие,антигистаминные средства,по показаниям проводят противовоспалительную терапию. Больной нетрудоспособен в течение 6—7 дней.
Заживление костной полости происходит путем организациикровяного сгустка,как после удалениязуба. При наличии полости больших размероврентгенографическое обследование в течение длительного времени (до 1—2 лет) выявляет участок просветления, имеющий тенденциюк уменьшению и в последующемк полному восстановлению кости. В случае инфицирования кровяного сгусткаразвивается воспалительныйпроцесс. При этом необходимо создать отток экссудатамежду швами или пунктировать полость вне линии швов и промыватьее растворами антисептиков. Ежедневные промывания в течение3—4дней нередко купируют воспаление. При продолжающемся гнойномпроцессе разводят края раны, промываютее, в полость вводятрыхло йодоформный тампон, вворачивая лоскут внутрь. По мерегранулирования раны (2—3 нед) тампон вытесняется, его постепенноподрезают и удаляют.
Часто киста, развивающаяся от верхнего второго резца, распространяется на небо и приводит к рассасыванию небной пластинки. Выделение кистозной оболочки на небе при больших его дефектах (более 2 см) затруднено, так как стенка кисты спаивается непосредственно с надкостницей неба. При отслаивании кистозной оболочки распатором часто возникают разрывы ее, и поэтому удаление производят отдельными частями. Инструментальное обследование полости рта не позволяет отличить оболочку кисты от тканей сли-
зисто- надкостничного лоскута. Оставление участков стенки кисты всегда ведет к рецидиву. Поэтому в случае дефекта небной пластинки на протяжении более 2 см рекомендуют проводить цистотомию со стороны неба.
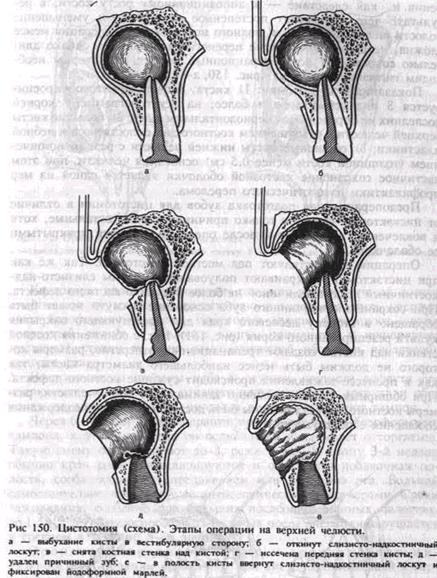
Цистотомия— метод, при котором удаляют переднюю стенку кисты и последнюю сообщают с преддверием или собственно полостью рта. Операция приводит к устранению внутрикистозного дав-
ления и как следствие — к аппозиционному росту кости, в результате чего происходят постепенное уплощение и уменьшение полости вплоть до ее почти полного исчезновения. Операция менее сложна, нетравматична, легче переносится больными, однако длительно сохраняется послеоперационный дефект, за которым необходим гигиенический уход (рис. 150, а—е).
Показания к цистотомии: 1) киста, в полость которой проецируется 3 интактных зуба и более; на рентгенограмме у корней последних не определяется периодонтальная щель; 2) большие кисты верхней челюсти с разрушением костного дна полости носа и небной пластинки; 3) обширные кисты нижней челюсти с резким истонче-нием (толщиной кости менее 0,5 см) основания челюсти, при этом частичное сохранение кистозной оболочки является одной из мер профилактики патологического перелома.
Предоперационная подготовка зубов для цистотомии в отличие от цистэктомии касается только причинного зуба, остальные, хотя и вовлечены в зону кисты, после операции остаются прикрытыми ее оболочкой.
Операцию осуществляют под местной анестезией. Так же как при цистэктомии, выкраивают полуовальной формы слизисто-над-костничный лоскут величиной не более будущего костного дефекта. При сохранении причинного зуба основание лоскута может быть обращено в сторону десневого края для последующего закрытия культи резецированного корня (рис. 151). После обнажения костной стенки над кистой создают трепанационное отверстие, размеры которого не должны быть менее наибольшего диаметра кисты, так как в процессе заживления происходит сужение костного дефекта. При обширных кистах, особенно занимающих ветвь челюсти, размеры костного дефекта должны быть достаточными для поддержания сообщения с полостью рта.
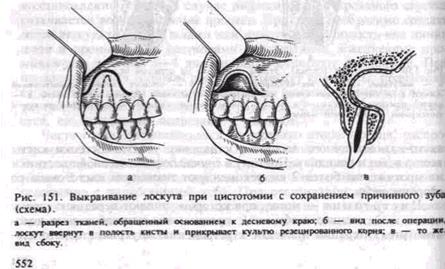
Кистозную полость промывают, слизисто-надкостничный лоскут ввертывают внутрь и непосредственно у входа в полость удерживают йодоформной марлей. Некоторые авторы фиксируют швами ввернутый лоскут к оболочке кисты, применяют и подшивание кистозной стенки к краю раны слизистой оболочки преддверия полости рта.
Цистотомия со стороны неба в случаях костного дефекта его заключается в иссечении слизисто-надкостничного лоскута и оболочки по диаметру кисты; иногда в полости оставляют тампон.
Через 6—8 дней после операции производят смену йодоформного тампона, к этому времени он ослизняется и начинает отторгаться. Такую смену осуществляют до 3, реже 4 раз. К концу 3-й недели обычно края раны эпителизируются и образуется добавочная полость, сообщающаяся с преддверием или полостью рта. Больной самостоятельно промывает ее антисептическими растворами. Сроки заживления, особенно при больших послеоперационных полостях, до 1,5—2 лет. Трудоспособность больных после операции нарушается в среднем в течение 5—6 дней.
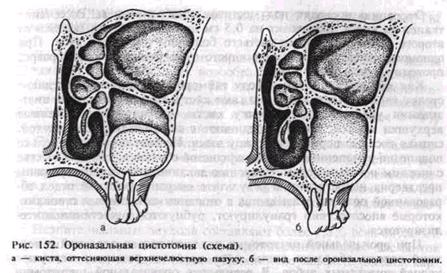
Ороназальная цистэктомия и ороназальная ци-стотомия. Операции применяют при кисте, проникающей в верхнечелюстную пазуху или оттесняющей ее в случае хронического гайморита. Сущность вмешательства заключается в соединении верхнечелюстной пазухи с полостью кисты и сообщении образовавшейся единой полости с нижним носовым ходом (рис. 152, а, б). Показанием к ороназальнои цистэктомии служит отсутствие зубов в пределах кисты либо включение 1—2 зубов в ее зону. Ороназальную цисто-томию применяют при наличии большого количества интактных зубов, обращенных в полость кисты, и у больных с сопутствующими заболеваниями.
Операцию проводят под местным обезболиванием. Рассечение тканей до кости производят на 0,5 см ниже переходной складки от второго резца до второго-третьего большого коренного зуба. При одномоментном удалении причинного зуба трапециевидный разрез проходит через лунку зуба.
Как при операции по поводу гайморита, вскрывают переднюю стенку верхней челюсти и обнажают кисту. При ороназальной цист-эктомии удаляют всю оболочку кисты, резецируют обнаженные верхушки корней, полость соединяют с верхнечелюстной пазухой, снимая костные перемычки между ними. Из пазухи удаляют только полипозно измененные участки слизистой оболочки, создают соустье с нижним носовым ходом. Операцию заканчивают ушиванием раны преддверия полости рта. В результате операции нижний отдел образованной полости оказывается с оголенными костными стенками, которые впоследствии гранулируют, рубцуются и частично эпите-лизируются.
При ороназальной цистотомии удаляют только передний и верхний отделы оболочки кисты и не проводят резекцию верхушек корней интактных зубов. В результате ороназальной цистотомии нижний отдел объединенной полости, выстланный в основном кис-тозной оболочкой, быстро эпителизируется.
Как и обычная цистэктомия, ороназальная цистэктомия является операцией радикальной и более травматичной по сравнению с ороназальной цистотомией.
Пластиче сх а я цистэктомия — операция, при которой удаляют полностью оболочку кисты, однако рану не ушивают, а образовавшуюся полость после ввертывания слизисто-надкостнич-ного лоскута тампонируют йодоформной марлей. Применяют ее редко, в основном в случае нагноившейся зубосодержащей кисты или кератокисты при отсутствии гарантии первичного заживления раны. Операция также может быть исходом цистэктомии, осложнившейся нагноением.
Двухэтапнаяоперация. Этот вариант хирургического вмешательствасочетает оба вида операции — цистотомито и цист-эктомию. Применяютего при обширных кистах, являющихсяпороком развитиязубообразовательного эпителия(зубосодержащей и кератокисте), способных к рецидивированию и перерождению, а такжепри радикулярнойкисте верхней челюсти, сопровождающейсяразрушением костного днаполости носа, и нижней челюсти,занимающей ее телои ветвь. На 1-м этапе производят декомпреосионнуюоперацию — создаютсообщение с полостью рта по типуцистотомии, но меньшего диаметра,однако достаточное для осуществленияоттока из кистозной полостина продолжительный период. На 2-м этапе производят цистэктомию через определенный промежуток времени (в среднем через1—1,5 года).
Двухэтапная операцияявляется сберегающей, нетравматичной, ее проведениевозможно в амбулаторных условиях.Она позволяет сохранить контуры иразмеры челюсти, несмотря на обширностьпоражения, и приводит к полному излечению больного.
Дата добавления: 2015-01-21; просмотров: 3950;
