ОСОБЕННОСТИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Большинство хирургических вмешательств в полости рта, челюстно-лицевой области проводят в положении больного лежа в стоматологическом кресле или на операционном столе. Удаление зуба проводят в положении больного сидя в стоматологическом кресле, кроме отдельных клинических случаев (см. главу V).
Пациент должен быть обследован перед операцией с учетом патологического процесса, сложности вмешательства, возраста, общего состояния, наличия сопутствующих заболеваний и соответственно подготовлен. Перед операциями (кроме ургентных) больному проводят санацию полости рта.
Накануне операции необходимы прием душа или гигиенической ванны, тщательное бритье и сбривание волос на месте или вблизи операционного поля. При срочных вмешательствах это делается непосредственно перед поступлением в перевязочную или операционную. В поликлинике пациент раздевается в предоперационной до нижнего белья и надевает стерильную рубашку или халат, на голову — шапочку или марлевую повязку; в стационаре больного привозят в операционную и на столе накрывают стерильными простынями.
Перед операцией лицо пациента обрабатывают спиртом, полость рта — дезинфицирующим раствором.
Операции в поликлинике и стационаре проводят дифференцирование под местной анестезией или общим обезболиванием (см. главу IV).
При проведении операций надо помнить о сложности строения челюстно-лицевой области и больших требованиях, предъявляемых к последствиям хирургических вмешательств. Цель операции — устранение функциональных и эстетических нарушений поврежденного органа.
Ткани челюстно-лицевой области отличаются обширной сетью сосудов, расположением нервов, особенно лицевого, близостью к дыхательным и пищеварительным путям, органам зрения, ЛОР-ор-ганам, мозговому черепу и мозгу. Делая разрезы на лице, надо
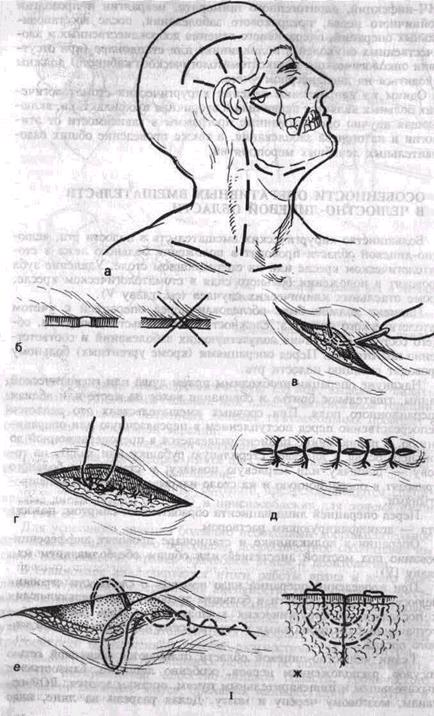
хорошо знать расположение ветвей лицевого нерва и ход крупных сосудов (рис. 3, I, а). При проведении разрезов в челюстно-лицевой области следует использовать одноразовые лезвия скальпелей разных размеров в зависимости от вида рассечения тканей. Лезвие скальпеля должно быть острым, а движение им непрерывным. При определенной сопротивляемости тканей лезвие быстро тупится, что требует его смены. Рассечение тканей должно быть строго послойным во избежание случайного повреждения крупных сосудов и нервов. Лезвие должно рассекать покровные ткани перпендикулярно под углом 90°, чтобы края раны не имели наклона (рис. 3, I, б). Это позволит правильно сопоставить края раны. В других случаях создается такой
угол наклона тканей, при котором ухудшается кровоснабжение, увеличивается их травматичность, а иногда развивается некроз краев раны. В полости рта нужно делать разрезы в области прикрепления десны, над участком неповрежденной кости. Это позволяет в последующем создать адекватную опору и возможность хорошо совмещать и зашивать края раны. При конструкции лоскутов тканей следует соблюдать определенные правила, чтобы не было таких осложнений, как некроз, расхождение краев раны, разрывы. Для предупреждения некроза лоскута верхушка последнего не должна быть шире его основания (исключением может быть расположение у основания крупной артерии), а края должны быть параллельны или постепенно сходиться на конус; по возможности у основания лоскута должно быть достаточное кровоснабжение по осевой линии и исключено его травмирование — скручивание, растяжение. Предупреждение расхождения краев раны достигается хорошим их совмещением, отсутствием травмирования и натяжения. Предотвращение разрывов, отрывов лоскута обеспечивается правильным планированием его размеров и послойным рассечением тканей, отсе-парациен их от кости; необходимо избегать травмирования краев раны пинцетом и зажимами.
При длительных операциях нельзя допускать обезвоживания тканей. Открытые раны следует часто смачивать изотоническим раствором натрия хлорида или накрывать влажной губкой.
По ходу вмешательства необходимо проводить тщательный ге-мостаз. Капиллярное кровотечение может быть остановлено путем прижатия сосуда марлевым тампоном или временным наложением кровоостанавливающего зажима. В отдельных случаях наряду с прижатием сосуда тампоном применяют сосудосуживающие препараты — тромбин или коллаген. Гемостаз можно осуществлять термокоагуляцией — точечным прикосновением к кровоточащему сосуду, не дотрагиваясь до других тканей во избежание ожога. При перерезке сосуда следует накладывать кровоостанавливающие зажимы на его концы и перевязывать их кетгутом. При выделении сосуда следует взять его на лигатуры до перерезки и только после лигирования перерезать каждый конец.
Оперируя на лице, следует помнить о ходе крупных сосудов — лицевой артерии, идущей через поднижнечелюстную область, нижний отдел околоушножевательной и щечной области и височной артерии, расположенной в височной области. В верхнебоковом отделе шеи надо фиксировать внимание на ходе сонной артерии и отходящих от нее сосудах, а также яремной вене, куда оттекает кровь от тканей лица через лицевую вену и крыловидное венозное сплетение, связанное с кавернозным синусом твердой мозговой оболочки. Правильный гемостаз позволяет бескровно работать в операционной ране.
Необходимо строго соблюдать технические условия наложения швов. Существуют два основных вида шовных материалов — рассасывающихся и нерассасывающихся. Первые удалять не надо, вторые удаляют. Из рассасывающегося шовного материала наиболее
часто пользуются кетгутом, который сохраняет прочность в тканях в течение 5—7 дней; специально обработанный хромом кетгут сохраняет прочность в тканях 9—14 дней. Однако шовный материал из кетгута вызывает воспалительную реакцию, поэтому нежелательно его использование при операциях на лице.
В качестве нерассасывающегося шовного материала используют шелк, нейлон, полиэстер, пропилен, конский волос. Наиболее эстетичный рубец и менее выраженная воспалительная реакция наблюдаются при использовании нити из синтетического материала. Размер шовного материала зависит от особенностей операции. Основными условиями использования того или иного шовного материала являются легкость обращения с ним и способность прочно удерживать узел. Следует помнить, что каждый лишний прокол тканей ухудшает эстетический эффект и всегда создает угрозу воспаления.
Форма иглы, которую применяют при работе на тканях полости рта и лице, зависит от фактуры тканей. На коже, слизистой оболочке, надкостнице следует работать острыми режущими (трехгранными) иглами, на рыхлыхмягких тканях — круглыми, конусообразными. Иглы бывают разной длины и диаметра и следует всегда выбирать нужную или периодически менять их в зависимости от этапа операции.
При наложении швов иглу в центре или на ^/л длины от острого конца следует фиксировать иглодержателем. Иглу ставят перпендикулярно поверхности раны и, прокалывая ткани без излишней силы, как бы повторяют в них ее изгиб (рис. 3, I, в). Работать должна только кисть хирурга. Пропуская иглу и нить через другой край раны, нужно без давления придерживать его пинцетом, стараясь не травмировать ткани. При совмещении краев раны без натяжения и стягивания завязывают узел.
Раны следует зашивать послойно, накладывая швы на мышцы, фасции, подкожную клетчатку, кожу, подслизистую ткань, слизистую оболочку, а также на нее вместе с надкостницей. Необходимо проверять каждый слой зашиваемых тканей, чтобы не осталась полость и не скопилась в ней кровь. Для профилактики этого погружные швы не должны быть туго затянуты.
Послойное зашивание раны должно обеспечить максимальное сближение краев раны. При наложении швов на кожу края раны должны хорошо и ровно соприкасаться (рис. 3, I, г, д, е). Возможно завертывание краев раны внутрь или выступание одного края над другим. Для предотвращения завертывания внутренних краев раны накладывают матрасные швы (рис. 3, I, ж). Нить завязывают обычным узлом, лучше проводить это аподактильно. Узел шва всегда должен быть смещен в сторону от линии раны. Можно накладывать непрерывный шов под эпидермисом (это делает рубец более незаметным) .
После операции на рану лица накладывают легкую марлевую повязку, а также специальные повязки с пластырным основанием, содержащие в марлевом слое или в биоматериале антибактериальные или другие препараты, улучшающие асептику раны и обеспечива-
ющие неосложненную регенерацию раны. На лице швы снимают на 6—7-й день, интрадермальный — на 8—10-й день.
Операции в волости рта имеют некоторые особенности, обусловленные вмешательством на слизистой оболочке губ, щек, альвеолярных отростков, небе, подъязычной области, языке. В полости рта разрезы проводят острым одноразовым скальпелем.
При операциях на слизистой оболочке губ, щек обязательно применяют проводниковую анестезию, чтобы расчеты иссечения и рассечения тканей были точными. Делают линейные сходящиеся разрезы, выкраивают треугольные лоскуты, производят клиновидное иссечение тканей. В зависимости от целей операции обращают внимание на подслизистую клетчатку с расположенными там слизистыми железами, мышцы. В отдельных случаях перевязывают сосуды. При операциях в щечной области обязательны фиксация выводного отверстия и хода выводного протока околоушной слюнной железы и проведение разрезов параллельно ему, выше или ниже.
При операциях в подъязычной области фиксируют выводное отверстие и ход протока поднижнечелюстной слюнной железы. При операциях в дистальных отделах — челюстно-язычном желобке следует помнить о расположении язычного нерва, одноименной артерии и вены во избежание их повреждения. Оперативные доступы в подъязычной области достигают разрезами по внутренней поверхности альвеолярного отростка, держа скальпель в сторону кости, и далее тупым путем проникают в передние и дистальные отделы пространства.
При хирургическом вмешательстве в области языка необходимы фиксация последнего с помощью марлевой салфетки или взятие его на лигатуру. Оперативные вмешательства на поверхности языка проводят полулунными разрезами слизистой оболочки с частью подслизистого слоя. При манипуляции в глубоких отделах языка делают вертикальные разрезы и далее работают тупым путем — распатором, ножницами Купера, «маскитом». После гемостаза накладывают погружные швы кетгутом, а слизистую оболочку языка сшивают матрасными швами — кетгутом или синтетической нитью, реже — шелком. При вскрытии ограниченных гнойников рекомендуются горизонтальные разрезы в месте наибольшего выбухания — в боковых отделах, на спинке и кончике языка.
Операции в преддверии рта проводят в области слизистой оболочки свободной и прикрепленной десны — на альвеолярном отростке челюсти. При вмешательствах на свободной десне делают поперечные или продольные разрезы с образованием фигур встречных треугольных лоскутов для устранения Рубцовых тяжей и складок слизистой оболочки.
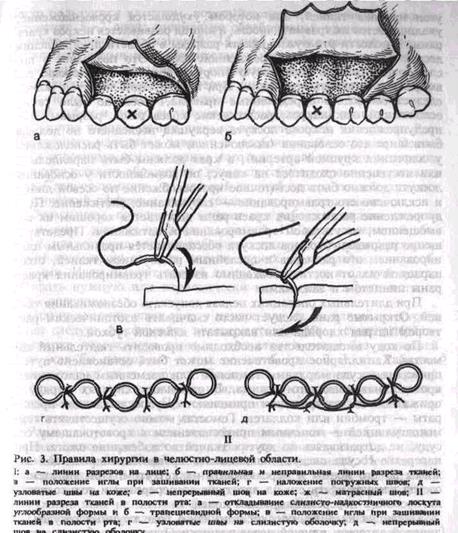
На прикрепленной десне альвеолярного отростка рекомендуется проведение полуовальных, углообразных или трапециевидных разрезов до кости, иногда по десневому краю, держа скальпель под углом 90° к кости (рис. 3, II, а, б, в). Далее откидывают слизи-сто-надкостничиый лоскут при помощи распатора.
Оперативный доступ к телу верхней и нижней челюсти проводят
линейным разрезом на месте прикрепленной десны у ее границы со свободной слизистой оболочкой. При доступе в крыловидно-ниж-нечелюстное пространство разрез делают в области слизистой оболочки крыловидно-нижнечелюстной складки и далее тупым путем проходят в пространство. Разрезы на небе делают, учитывая выход сосудисто-нервного пучка из большого небного и резцового отверстий. При операциях на небе рекомендуется изготовление защитных пластинок, которые надевают на рану в послеоперационном периоде.
В зависимости от слоев рассеченных тканей в полости рта накладывают узловатыеили непрерывные швы на слизистую оболочку, используя кетгутили нитки из синтетических материалов (рис. 3, II, г, д). Раны после вскрытия гнойников дренируют тонкими трубочками, половинами трубок или полосками из перчаточной резины. Следует фиксировать дреиажи шелковыми или полиамидными нитями к зубам или пластырем к коже лица во избежание оставления их в ране или проталкивания в глубь тканей.
После операции в челюстно-лицевой области чаще назначают холод (лед в пузыре)на 2—4 ч, иногда лечение холодом проводят в течение 2—4 сут.
В послеоперационном периоде тактика лечения зависит от особенностей патологии и хирургического вмешательства, условий его проведения (в поликлинике или стационаре) и индивидуальных особенностей пациента. В стационаре должны быть предусмотрены все условия и медикаментозное обеспечение для интенсивной терапии, реанимационных мероприятий. Хорошие результаты в комплексном лечении тяжелобольных дают гемосорбция, лимфосорбция, плазмаферез, ГБО, что требует соответствующего оснащения.
После операции необходимо соблюдение гигиены полости рта. Назначают полоскания антисептическими растворами, ирригации с использованием специальных кружек или ирригационных систем. Орошение, полоскание, ирригацию проводят 5—6 раз в день. Перевязки делают индивидуально. При операции и перевязке раны в случае скопления между швами тканевой жидкости, крови вводят резиновые полоски, которые служат дренажами. Их удаляют через 1—2 сут.
После операций в условиях поликлиники больным при наличии показаний рекомендуют прием жидкой пищи в течение нескольких дней, в стационаре назначают специальные диеты (столы — «трубочный», «челюстной» № 2).
Дата добавления: 2015-01-21; просмотров: 2824;
