КРОВЕНОСНЫЕ СОСУДЫ
У больных диабетом артериосклероз встречается чаще и в более молодом возрасте, чем у лиц, не страдающих диабетом [1]. Однако что касается поражений коронарных артерий и крупных периферических сосудов (две основные сосудистые области, патология которых обусловливает клинические проявления— инфаркт миокарда и гангрену), то их гистологический характер (образование атероматозных бляшек) не отличается от того, что наблюдается в общей популяции.
Тем не менее диабет предрасполагает к развитию специфических сосудистых поражений, называемых микроангиопатией. Этот термин обусловлен тем, что раньше всего повреждения появляются в капиллярах и прекапиллярных артериолах. Характерным признаком ранней диабетической микроангиопатии является утолщение базальной мембраны капилляров, (рис. 10—38). При световой микроскопии это утолщение определяется накоплением ШИК-положительного материала, состоящего из гликопротеинов. Утолщение базальной мембраны может наблюдаться практически во всех тканях (включая кожу и мышцы), но приобретает особое значение при локализации в почечных клубочках (диабе-_ т и ческа я нефропатия) и в сетчатке (диабетическая, ретинопатия. Вопреки начальным утверждениям, утолщение базальной мембраны в мышечной ткани связано с продолжительностью клинически явного диабета и отсутствует у здоровых однояйцевых близнецов, больных диабетом [152].
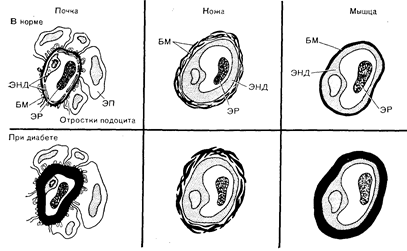
Рис. 10—38. Схематическое изображение базальной мембраны (БМ) капилляров почечных клубочков, кожи и мышц здорового человека и больного диабетом. Утолщение БМ является наиболее ранним признаком диабетической микроангиопатии.
ЭНД — эндотелиальная клетка, ЭП — эпителиальная клетка, ЭР — эритроцит (по Siperstein M., Adv. Intern. Med., 1972, 18, 325).
ПОЧКИ
У больных со «свежим» диабетом I типа увеличены размеры почек (судя по результатам рентгенографии) и объем клубочковых петель, что обнаруживают при биопсии. Уже через несколько месяцев после начала инсулинотерапии наблюдается уменьшение размеров почек до нормы.
Утолщение базальной мембраны клубочков и присутствие ШИК-положительного материала (подобного веществу базальной мембраны) выявляются при электронно-микроскопическом исследовании почечных биоптатов, полученных через 2 года после клинического проявления диабета. Это утолщение может прогрессировать, так что в конпе концов весь клубочек замещается слоем аморфного вещества. В других случаях, которые впервые были описаны Kimmelstiel и Wilson, в клубочке собираются узелковые массы, что весьма характерно для сахарного диабета. Повреждения при синдроме Киммельштиля—Вильсона заключаются в отложении ацидофильных и ШИК-положительных сферических гиалнновых масс внутри клубочковых петель (рис. 10—39). Аналогичное утолщение базальной мембраны, но выраженное в меньшей степени в редких случаях обнаруживается и до развития клинически явного диабета. Эти данные используют как доказательство отсутствия причинно-следственной связи между нарушением углеводного обмена и микрососудистыми повреждениями, но нельзя исключить возможность того, что у таких больных развитию указанных повреждений предшествовали легкие колебания толерантности к глюкозе. Кроме того, как уже отмечалось, даже при явном диабете ни с помощью светового, ни с помощью электронного микроскопа не выявляется утолщение базальной мембраны без того, чтобы метаболические нарушения (например, гипергликемия) продолжались по крайней мере в течение 2 лет.
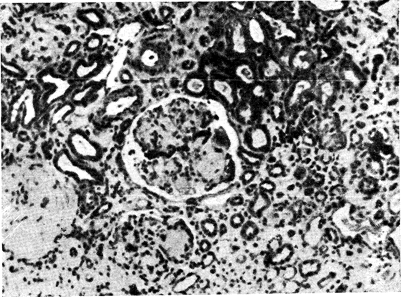
Рис. 10—39. Срез почки больного диабетом I типа. Виден межкапиллярный гломерулосклероз (синдром Киммельштиля—Вильсона), характерный для диабетической нефропатии (предоставлено М. Kashgarian).
ОРГАН ЗРЕНИЯ [154]
Наиболее ранними гистологическими изменениями при диабетической ретинопатии являются микроаневризмы: круглые или веретенообразные выпячивания стенок капилляров. Эти повреждения часто сопровождаются исчезновением перицитов (пристеночные клетки, в норме окружающие эндотелиальные клетки) и появлением по соседству участков закупорки капилляров. Является ли закупорка причиной или следствием микроаневризм — неизвестно. Желтые экссудаты, выявляемые при исследовании глазного дна, состоят из очаговых экстравазатов жира и белка в глубоких слоях сетчатки. В глубоких слоях наблюдаются и кровоизлияния (имеющие круглую форму). Пролиферативная ретинопатия характеризуется неоваскуляризацией, т. е. образованием новых сосудов, которые вновь подвергаются регрессии и рубцеванию, приводя к появлению фиброзно-сосудистой ткани, образующей сращения со стекловидным телом. Сокращение рубцовой ткани вызывает кровоизлияния из нежных сосудов, стекловидного тела или отслойку сетчатки, которые являются двумя основными причинами слепоты при диабетической ретинопатии. Слепота может развиться и в тех случаях, когда кровоизлияния в сетчатке захватывают область зрительного пятна.
Дата добавления: 2015-01-19; просмотров: 1544;
