ФУНКЦИОНАЛЬНЫЕ АСПЕКТЫ
Недостаточная секреция вазопрессина клинически проявляется несахарным диабетом — заболеванием, характеризующимся экскрецией повышенного объема разведенной мочи. Наступающее в результате обеднение организма водой обусловливает повышение осмоляльности плазмы, что в свою очередь стимулирует механизм развития жажды и вызывает полидипсию. Таким путем восстанавливается равновесие между выделением и потреблением воды, и осмотическое давление жидких сред организма стабилизируется на новом, несколько повышенном, уровне, который приближается к порогу чувства жажды. Помимо жажды и повышенного мочевыделения, больные часто жалуются на утомляемость. и раздражительность, которые обусловливаются, по-видимому,-частыми пробуждениями из-за никтурии. Однако в других случаях больных практически ничего не беспокоит, и их заболевание может обнаружиться случайно при обследовании по поводу других жалоб.
Несахарный диабет может развиться и при неполном выпадении секреции вазопрессина. Она только должна быть такой,. чтобы максимальная концентрация вазопрессина в плазме, наступающая при достижении осмотического порога для чувства жажды, была меньше, чем необходимо для удержания экскреции мочи на уровне, обеспечивающем отсутствие симптомов. Степень недостаточности секреции вазопрессина, при которой появляется несахарный диабет, должна несколько варьировать в зависимости от таких индивидуальных особенностей, как потребление натрия или озабоченность и внимание к собственному здоровью. Однако обычно эту степень можно определить, исходя из известных функциональных свойств системы осморегуляции» Как показано на рис. 9—9, выделение мочи колеблется как отрицательная экспоненциальная. функция ее концентрованности и при нормальной скорости экскреции растворенных веществ не будет значительно увеличиваться, пока осмоляльность мочи и концентрация вазопрессина в плазме не снизятся примерно до 200 мосммоль/кг и 1 пг/мл соответственно. При нормальном влиянии осмоляльности плазмы на секрецию вазопрессина и уровне гипертоничности, допускаемом механизмом жажды, нарушение антидиуреза не должно было бы появиться без того, чтобы секреторная способность нейрогипофиза не снизилась по крайней мере на 80—90% (рис. 9—10). Это согласуется с тем, что наблюдается при нейрохимических исследованиях степени утраты клеток супраоптических ядер у больных, перенесших операцию на гипофизе [45], а также коррелирует с результатами функциональных проб на резерв вазопрессина у больных с несахарным диабетом различной тяжести, длительности и этнологии [16].
Тот факт, что практически у всех больных с приобретенным несахарным диабетом снижена способность секретировать вазопрессин, является ключевым для понимания многих иначе трудно объяснимых проявлений этого заболевания. Например, ограничение потребления воды достаточно длительное, чтобы повысить осмоляльность плазмы всего на 2—3%, у многих больных несахарным диабетом увеличивает концентрированность мочи (рис. 9—11). Эта реакция на привнесенную извне гипертоничность иллюстрирует относительность гормональной недостаточности и подчеркивает значение механизма развития жажды в предотвращении расходования небольшого сохраняющегося резерва нейросекреторной функции. Иногда распространение патологического процесса на области, расположенные рядом с центром жажды, может создать возможность спонтанного повышения исходной осмоляльности плазмы до уровня, который стимулирует секрецию вазопрессина в количествах, достаточных для уменьшения или даже ликвидации полиурии. Если не учитывать изменения порога восприятия чувства жажды и степени дегидратации у таких больных, то может создаться ложное впечатление о смягчении исходной недостаточности нейросекреции. Даже у тех больных, у которых отсутствует реакция на гипертоничность, более сильный стимул, например гипотензия или тошнота, часто вызывает повышение уровня вазопрессина в плазме, достаточное для увеличения концентрированности мочи. Следовательно, необходимо тщательно учитывать возможность использования больными фармакологических средств (никотин) или развития у них осложнений (ортостатическая гипотензия), что может затушевать клиническую картину в результате «неосмотического» выделения вазопрессина.
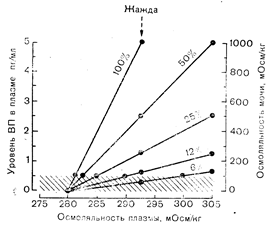
Рис. 9—10. Схематическое изображение зависимости между уровнем вазопрессина (ВП) в плазме и осмоляльностью плазмы и мочи у больных с различными нарушениями нейрогипофиза. Можно видеть, что в исходном состоянии концентрированность и объем мочи представляют собой функцию уровня ВП в плазме, достигаемого при снижении осмоляльности плазмы ниже границы, установленной порогом жажды. Если последний находится в пределах нормы, то секреторная способность нейрогипофиза может снижаться более чем на 75%, прежде чем максимальный уровень ВП в плазме и концентрированность мочи снизятся в такой степени, что это приведет к значительной полиурии.
Несахарный диабет, обусловленный оперативным вмешательством на гипофизе или гипоталамусе, в своем развитии часто проходит три фазы [49]. На 1-й или 2-й день после операции появляется полиурия. Спустя 4—5 дней она сменяется 2-й фазой, для которой характерен выраженный антидиурез. Эта промежуточная фаза олигурии нередко через 4—5 дней сменяется постоянной полиурией. Анатомические и гормональные нарушения, 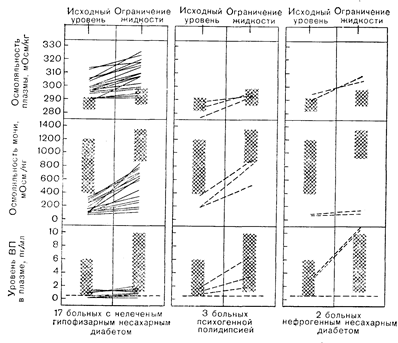
Рис. 9—11. Влияние ограничения жидкости на осмоляльность плазмы и мочи, а также уровень вазопрессина (ВП) в плазме у больных с полиурией различной этиологии.
Заштрихованные зоны обозначают колебания значений, регистрируемых в аналогичных условиях у здоровых взрослых лиц, находящихся в положении лежа.
определяющие такую трехфазную реакцию, не изучены. Однако принято считать, что они отражают последовательные изменения реакции нейрогипофиза на повреждение. Вначале развивается дефицит вазопрессина вследствие транзиторного паралича нейросекреторной функции. Затем по мере дегенерации клеток в кровь попадают большие количества гормона из депо. Наконец, возникающая в результате утрата жизнеспособных нейросекреторных клеток обусловливает состояние перманентной недостаточности вазопрессина. У многих больных конечная фаза постоянной полиурии не возникает, вероятно, потому, что число необратимо поврежденных клеток оказывается меньшим, чем требуется для клинически явной недостаточности антидиуретической функции. У других больных постоянная полиурия развивается сразу без промежуточной фазы олигурии. В некоторых случаях такое течение заболевания можно объяснить хирургическим удалением нейрогипофиза, но в других удовлетворительное объяснение выпадения фазы высвобождения вазопрессина из депо отсутствует.
Несахарный диабет следует дифференцировать от полиурии и полидипсии, вызываемых другими причинами (см. табл. 9—2 и табл. 9—4). Спутать его с сахарным диабетом невозможно, поскольку обычный анализ мочи наверняка обнаружит глюкозурию, определяющую диурез растворенных веществ. Отличить гипофизарный несахарный диабет от первичной полидипсии [50] и нефрогенного несахарного диабета [51] также относительно просто, если все три заболевания протекают в классической форме. При нефрогенном несахарном диабете полиурия обусловливается резистентностью почек к антидиуретическим эффектам нормальных количеств вазопрессина. Это заболевание сопровождается дегидратацией с легкой гипертоничностью и не поддается лечению ограничением жидкости (см. рис. 9—11). Однако в отличие от нейрогенного несахарного диабета оно не поддается коррекции и с помощью экзогенного вазопрессина. Полиурия при первичной полидипсии является следствием угнетения секреции вазопрессина чрезмерно большим потреблением воды. Она сопровождается сдвигом базальной осмоляльности плазмы и концентрации натрия к нижней границе нормы и поддается лечению с помощью ограничения жидкости (см. рис. 9—11). При введении экзогенного вазопрессина также исчезает полиурия, но поскольку он не влияет на основной стимул к потреблению воды, то в результате его применения может возникнуть тяжелая водная интоксикация. Дифференциальной диагностике этих трех состояний могут помочь также указания на их связь с определенным заболеванием, хирургическим вмешательством или семейным анамнезом (см. табл. 9—2).
Таблица 9—4. Дифференциальная диагностика несахарного диабета
1. Определение осмоляльности плазмы и/или концентрации натрия в условиях неограниченного потребления жидкости. Если эти показатели превышают соответственно 295 мосмоль/кг и 143 мэкв/л, диагноз первичной полидипсии исключается и дальнейшее обследование следует начинать с пункта 5 и/или 6 для разграничения нейрогенного и нефрогенного несахарного диабета. Или 2. Проведение пробы с дегидратацией. Если концентрированность мочи не увеличивается, пока осмоляльность плазмы и/или содержание натрия не достигнут соответственно 295 мосмоль/кг и 143 мэкв/л, диагноз первичной полидипсии исключается и следует переходить к пункту 5 и/или 6. Или 3. Определение отношения осмоляльности мочи и плазмы в конце пробы с дегидратацией. Если оно меньше 1,5, диагноз первичной полидипсии исключается и следует переходить к пункту 5 и/или 6. Или 4. Инфузия гипертонического солевого раствора с определением уровня вазопрессина в плазме и ее осмоляльности в различные сроки проведения пробы. Если отношение между этими двумя переменными ниже нормы, устанавливается диагноз несахарного диабета. Или 5. Проведение пробы с инфузией вазопрессина. Если осмоляльность мочи более чем на 150 мосмоль/кг превышает таковую в конце пробы с дегидратацией, диагноз нефрогенного несахарного диабета исключается. Или 6. Определение осмоляльности мочи и уровня вазопрессина в плазме в конце пробы с дегидратацией. Если отношение этих показателей не отклоняется от нормы, диагноз нефрогенного несахарного диабета исключается.
Однако на практике точная диагностика полиурического состояния не всегда столь проста и ясна. Главная трудность заключается в применении пробы с ограничением жидкости для дифференциации идиопатического несахарного диабета и первичной полидипсии. Поскольку у многих больных идиопатическим несахарным диабетом сохраняется некоторая остаточная способность повышать секрецию вазопрессина в ответ на гипертоническую дегидратацию, а при первичной полидипсии концентрационный градиент в мозговом слое почек снижен, что препятствует проявлению антидиуретической реакции на нормальное повышение уровня вазопрессина [50], постольку степень осмоляльности мочи, достигаемая в конце пробы, при обоих заболеваниях может быть сходной (см. рис.9—11).
Для преодоления этой диагностической трудности предложен ряд вспомогательных методов. Один из них заключается в определении отношения осмоляльностей мочи и плазмы в конце кратковременного периода ограничения приема жидкости [52]. В силу того что у большинства больных _несахарным диабетом концентрирование мочи возможно лишь при чрезмерной дегидратации, это отношение обычно выше у больных с первичной полидипсией. Однако у значительного числа больных оно находится в пределах 1,8—2,2, т. е. в пограничной зоне, что не позволяет проводить надежного различия. Другой диагностический подход представляет собой модификацию оригинального метода, впервые предложенного Barlow и DeWardener [50] и заключающегося в сравнении максимальных значений осмоляльности мочи после ограничения приема жидкости и введения вазопрессина [53]. Значительно большее значение этого показателя после введения гормона указывает на недостаточность секреции вазопрессина. Хотя этот тест иногда и оказывается полезным, его проведение требует много времени и сил. Больше того, он также может давать нечеткие или даже ошибочные результаты в основном потому, что осмоляльность мочи иногда не достигает необходимой стабильности или равномерности к концу пробы с дегидратацией.
Более простой и надежный способ заключается в определении уровня вазопрессина в плазме или моче после соответствующего воздействия, например ограничения приема жидкости. По этим уровням обычно легче разграничить два состояния, чем по величинам осмоляльности мочи (см. рис. 9—11), поскольку последние показатели, как правило, перекрываются в силу характерных различий в чувствительности почек к гормону (см. рис. 9—и). Четкость разграничения можно еще более повысить, если уровни вазопрессина выражать в виде функции осмоляльности плазмы (см. рис. 9—3). Учитывая, что несахарный диабет обусловливается относительной, а не абсолютной недостаточностью вазопрессина, следует применять именно этот способ, поскольку с его помощью удается обычно выявить нарушение секреции гормона даже у больных со значительным сохранением функции нейрогипофиза. Диагностическая эффективность этого метода обеспечивается и тем фактом, что хроническая стимуляция или угнетение осморегуляторной системы, по-видимому, не меняют в значительной степени ее функциональных свойств. Следовательно, зависимость уровня вазопрессина в плазме от ее осмоляльности сохраняется в пределах нормы как при первичной полидипсии,. так и при нейрогенном несахарном диабете. Эти два состояния в большинстве случаев можно легко разграничить путем определения осмоляльности мочи в конце пробы с дегидратацией и сопоставления полученных данных с концентрацией вазопрессина в плазме в это время (см. рис. 9—8).
Иногда определение вазопрессина в условиях ограничения приема жидкости не дает возможности четко разграничить несахарный диабет и первичную полидипсию. Это характерно для больных, у которых в результате чрезмерной жажды и/или эффективной антидиуретической реакции осмоляльность плазмы не достигает 295 мосмоль/кг, т. е. того наименьшего уровня, при котором наверняка можно разграничить показатели секреции вазопрессина. В такой ситуации может потребоваться кратковременная внутривенная инфузия солевого гипертонического раствора с дополнительным одно- или многократным определением уровня вазопрессина в плазме. У больных несахарным диабетом этот уровень может продолжать увеличиваться, но это увеличение всегда отчетливо ниже нормы по отношению к приросту осмоляльности плазмы. В отличие от этого у больных с первичной полидипсией наклон кривой, отражающей соответствующую реакцию, остается в пределах нормы. Поскольку инфузия гипертонического раствора часто сопровождается диурезом растворенных веществ, осмоляльность мочи и/или экскреция вазопрессина являются ненадежными показателями изменения секреции гормона [16] и практически не имеют диагностического значения при проведении этой пробы.
Как и следовало ожидать, у большинства больных несахарным диабетом секреция вазопрессина увеличивается в меньшей (по сравнению с нормой) степени и при действии гемодинамических, рвотных и глюкопенических стимулов. Однако в диагностическом отношении пробы с этими «неосмотическими» воздействиями, по-видимому, не обладают каким-либо преимуществом перед пробой с дегидратацией и/или инфузией гипертонического раствора. Отчасти это связано с тем, что ортостатические, рвотные и глюкопенические стимулы трудно контролировать и/или оценивать количественно, и они даже в норме вызывают весьма непостоянную реакцию вазопрессина. Проба с гипотензией, вызываемой фармакологическими средствами, позволяет точнее определить зависимость между стимулом и реакцией (см. рис. 9—4), но она громоздка и чревата потенциальной опасностью для больного. Более фундаментальной отрицательной стороной проб со всеми «неосмотическими» стимулами является реальная возможность получения как ложноположительных, так и ложноотрицательных результатов. В некоторых случаях практически не было повышения уровня вазопрессина в ответ на гипотензию или рвоту, но в то же время у обследуемых не отмечалась полиурия, а реакция на осмотические стимулы оставалась в пределах нормы. И наоборот, у некоторых больных с полиурией, не реагирующих повышением уровня вазопрессина в плазме на инфузию гипертонического солевого раствора, отмечалась относительно нормальная реакция на гипотензивные, рвотные и глюкопенические стимулы. Последние наблюдения свидетельствуют о том, что в редких случаях несахарный диабет может обусловливаться избирательным или по крайней мере преимущественным поражением осморецептора, контролирующего секрецию вазопрессина.
Дата добавления: 2015-01-19; просмотров: 1354;
