Ведение родов
При отсутствии возможности транспортировки роженицы в родильный дом следует приступить к ведению родов. Роженице ставят очистительную клизму, сбривают волосы на лобке, наружные половые органы обмывают кипяченой водой с мылом, производят смену постельного белья, под него подкладывают клеёнку, готовят самодельный польстер — маленькую подушку, обернутую в несколько слоев простыней (желательно стерильной). Польстер в родах подкладывают под таз роженицы, что придает ему возвышенное положение и открывает свободный доступ к промежности.
ВЕДЕНИЕ ПЕРВОГО ПЕРИОДА РОДОВ
Ведение периода раскрытия, как правило, активно-выжидательное.
Следует наблюдать за развитием схваток, сердцебиением плода и продвижением предлежащей части (обычно — головки). Необходимо выяснять самочувствие — степень болевых ощущений, наличие головокружения, головной боли, расстройства зрения, выслушивать сердечные тоны, систематически измерять пульс, артериальное давление. Необходимо следить за мочеиспусканием и опорожнением прямой кишки. Переполнение этих органов ведет к нарушению периода раскрытия, изгнание плода и выделения последа.
Регулярно проводится оценка сократительной способности матки. учитывается тонус матки, интервал между схватками, ритмичность и частота.
Одним из важных моментов ведения первого периода является контроль за состоянием плода. Наблюдение за сердцебиением плода в период раскрытия при ненарушенном плодном пузыре производится через каждые 15-20 мин, а после излития околоплодных вод — через 5-10 мин. При аускультации обращают внимание на частоту, ритм и звучность сердечных сокращений плода.
ВЕДЕНИЕ ВТОРОГО ПЕРИОДА РОДОВ
Начиная с полного или почти полного раскрытия шейки матки, начинается поступательное движение плода по родовому каналу (биомеханизм родов). Биомеханизм родов — это совокупность поступательных и вращательных движений, производимых плодом, проходящим по родовому каналу.
В периоде изгнания ведут систематическое наблюдение за состоянием роженицы и плодом (наблюдение за плодом — как происходит продвижение головки плода). При наблюдении за плодом следует иметь в виду, что при физиологическом течении родов в периоде изгнания головка большим сегментом не должна стоять в одной и той же плоскости малого таза свыше 2 часов, а весь период изгнания не должен продолжаться свыше 4 часов.
Начиная с полного или почти полного раскрытия шейки матки начинается поступательное продвижение плода по родовому каналу. Этот момент называют биомеханизмом родов.
Роды в затылочном предлежании составляют около 96% всех родов, чаще наблюдают передний вид затылочного предлежания.
Роды в поперечном, косом положении, при разгибательных вставлениях, тазовом предлежании плода в домашних условиях невозможны, необходима экстренная госпитализация в акушерский стационар. При диагностике первичной и вторичной слабости, дискоординации родовой деятельности самостоятельные действия врача необходимо прекратить и срочно госпитализировать пациентку в специализированное лечебное учреждение.
В этом периоде родов ведут наблюдение за состоянием роженицы, за характером родовой деятельности, за сердцебиением плода. Сердцебиение необходимо выслушивать после каждой потуги, следует обращать внимание на ритм и звучность тонов сердца плода. Необходимо следить за продвижением предлежащей части — при физиологическом течении родов головка не должна стоять в одной плоскости малого таза более 2 часов; за характером выделений из половых путей — в период раскрытия и изгнания кровянистых выделений из половых путей не должно быть.
Как только головка начинает врезываться, то есть в тот момент, когда при появлении потуги головка появляется в половой щели, а с окончанием потуги уходит во влагалище, надо быть готовым к приёму родов. Роженицу помещают поперек кровати, а голову — на поставленный к кровати стул, подкладывают под таз роженицы самодельный польстер. Под голову и плечи роженицы кладут ещё одну подушку для того, чтобы роженица находилась в слегка полусидячем положении — в таком положении ей легче тужиться.
Наружные половые органы повторно обмывают тёплой водой с мылом, обрабатывают 5% р-ром йода. Задний проход закрывают стерильной ватой или пелёнкой.
Принимающий роды тщательно с мылом моет и обрабатывает дезинфицирующим раствором руки; при наличии — целесообразно использовать стерильный акушерский комплект одноразового пользования (рис. 16-12, 16-13).
Приём родов заключается в оказании акушерского пособия.
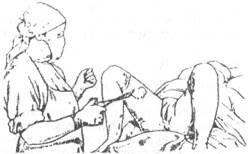
Рис. 16-12. Обработка наружных половых органов роженицы.

Рис. 16-13. Защита наружных половых органов от загрязнения выделениями из прямой кишки.
При головном предлежании акушерским пособием в родах называют совокупность последовательных манипуляций в конце второго периода родов, направленных как на содействие физиологическому механизму родов, так и на предупреждение травматизма матери и плода.
Как только головка врежется в половую щель (рис. 16-14) и будет сохранять такое положение и вне схватки, начинается прорезывание головки (рис. 16-15); с этого момента врач или акушерка, стоящая справа от роженицы, боком к её голове, ладонью правой руки с широко отведённым большим пальцем обхватывает промежность, покрытую стерильной салфеткой и через последнюю старается при схватке задержать преждевременное разгибание головки, способствуя этим выхождению затылка из-под симфиза. Левая рука находится «наготове» на случай, если бы поступательное движение головки оказалось чрезмерно сильным и одна правая рука не смогла бы удержать её. Как только подзатылочная ямка подойдет под лонную дугу (принимающий роды ощущает затылок в ладони), а с боков можно прощупать теменные бугры, приступают к выведению головки. Роженицу просят не тужиться; ладонью левой руки обхватывают вышедшую часть головки, а ладонью правой руки с отведённым большим пальцем (рис. 16-16) обхватывают промежность и медленно, как бы снимая её с головки (с лица), одновременно другой рукой бережно приподнимают головку кверху — при этом над промежностью сначала показывается лоб, затем нос, рот и, наконец, подбородок. Непременно нужно выводить головку до тех пор, пока промежность «не сойдет» с подбородка — пока подбородок не выйдет наружу. Всё это проделывают обязательно вне схватки, так как при схватке медленно вывести головку очень трудно, а при быстром выведении рвется промежность. В этот момент следует из ротика плода отсосать вытекающую слизь, так как ребёнок может сделать первый вдох и слизь может попасть в дыхательные пути, вызывая асфиксию.
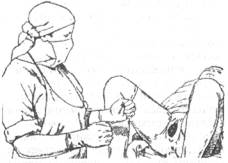
Рис. 16-14. Врезывание головки.
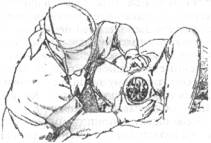
Рис. 16-15. Помощь акушерки при прорезывании головки.
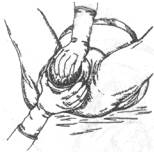
Рис. 16-16. Период изгнания. Освобождение личика.
После рождения головки пальцем проводят по шее плода до плеча: проверяют, не обвилась ли пуповина вокруг шеи; если имеется обвитие пуповины, петлю последней осторожно снимают через головку (рис. 16-17).
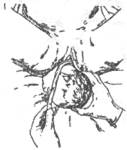
Рис. 16-17. Снятие пуповины, обвитой вокруг шеи плода.
Родившаяся головка обычно поворачивается затылком в сторону бедра матери, иногда наружный поворот головки задерживается. Если показаний к немедленному окончанию родов не имеется (внутриутробная асфиксия плода, кровотечение), не следует торопиться, надо дождаться самостоятельного наружного поворота головки, в таких случаях женщину просят потужиться, при этом головка поворачивается затылком в сторону бедра матери и переднее плечико подходит под лоно.
Если переднее плечико не подошло под лоно, оказывается помощь: повернувшуюся головку захватывают между обеими ладонями — с одной стороны за подбородок, а с другой — за затылок или кладут ладони на височно-шейные поверхности (рис. 16-18) и осторожно, слегка вращают головку затылком в сторону позиции, одновременно бережно оттягивая её книзу, подводя переднее плечико под лонное сочленение.

Рис. 16-18. Акушерское пособие при головном предлежании. Пятый момент — освобождение плечевого пояса (выведение переднего плечика).
Далее обхватывают головку левой рукой так, что ладонь её ложится на нижнюю щечку и приподнимают головку, а правой рукой, подобно тому, как это делали при выведении головки, осторожно сдвигают промежность с заднего плечика (рис. 16-19).
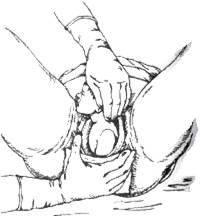
Рис. 16-19. Акушерское пособие при головном предлежании. Пятый момент — освобождение плечевого пояса (выведение заднего плечика).
Когда оба плечика вышли, осторожно обхватывают младенца за туловищев области подмышечных впадин и, приподнимая кверху, извлекают полностью из родовых путей.
Принцип «защиты промежности» при переднем виде затылочного предлежания заключается в том, чтобы не допустить преждевременного разгибания головки; только после того, когда выйдет затылок и подзатылочная ямка упрётся в лунную дугу, медленно выпускают головку над промежностью- это важное условие для сохранения целости промежности и рождения головки наименьшим размером — малым косым. Если головка будет прорезываться в половой щели не малым косым размером (при затылочном предлежании), легко может произойти её разрыв.
С техникой и методикой проведения родов нередко может быть связана родовая травма новорождённого (внутричерепные кровоизлияния, переломы).
Если акушерское ручное пособие при прорезывании головки проводить грубо или принимающий роды давит пальцами на головку — это может привести к указанным осложнениям. Во избежание подобных осложнений рекомендуют устранить чрезмерное противодавление растягивающейся промежности на головку плода, для чего применяют операцию рассечения промежности — перинео- или эпизиотомию (рис. 16-20).
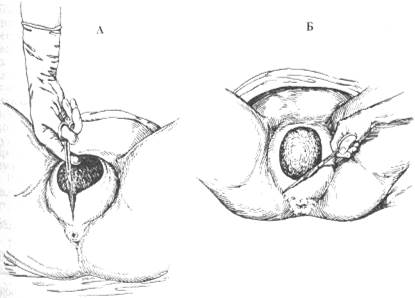
Рис. 16-20. Перинеотомия и эпизиотомия.
Показаны места разреза при перинео-(А) или эпизиотомии (Б).
Акушерское ручное пособие при прорезывании головки должно быть всегда максимально бережным, оно имеет целью прежде всего помочь рождению здорового ребёнка, не причиняя ему никакой травмы, и одновременно сохранить по возможности целость тазового дна. Только так нужно понимать термин «защита промежности».
Сразу же после рождения головки из верхних частей глотки и ноздрей необходимо отсосать слизь и околоплодные воды с помощью заранее про кипяченной резиновой груши. Для избежания аспирации новорождённым содержимого желудка, сначала отсасывают содержимое глотки, а затем — носа.
Родившегося младенца кладут между ног матери на стерильные пелёнки, сверху ребёнка покрывают ещё одной пелёнкой, чтобы не допустить его переохлаждения. Производят осмотр и оценку ребёнка по методу Апгар сразу при рождении и через 5 мин (табл. 16-2). Метод оценки состояния плода по Апгар позволяет произвести быструю, предварительную оценку по 5 признакам физического состояния новорождённого:
• частоты сердцебиения — при помощи аускультации;
• дыхания — при наблюдении за движениями грудной клетки;
• цвета кожи младенца — бледный, цианотичный или розовый;
• мышечного тонуса — по движению конечностей;
• рефлекторной активности при пошлепывании по подошвенной стороне ступни.
Таблица 16-3. Оценка состояния новорождённого по Апгар
| Признаки | Выраженность признака в баллах | ||
| Частота сердцебиения, в мин | Ритмичное, 120— 140 в мин | Брали- или тахикардия | Отсутствует |
| Дыхание | Громкий крик, нормальное, регулярное дыхание | Крик слабый, приступы апноэ, судорожные вдохи | Отсутствует |
| Окраска кожи | Кожные покровы розовые | Кожные покровы розовые, цианоз конечностей и лица | Тотальный цианоз или бледность кожи |
| Рефлексы | Живые, легко вызываются — кашель, крик, чихание | Слабые — гримаса | Отсутствуют |
| Тонус мышц | Нормальный, физиологическая поза новорождённого — поза флексии | Снижен, лёгкая степень сгибания конечностей | Атония |
Количество баллов от 7 до 10 (10 очков указывает на наилучшее из возможных состояний младенца) и не требует реанимационных мероприятий.
Количество баллов от 4 до 6 свидетельствует о том, что эти дети цианотичны имеют аритмичное дыхание, ослабленный мышечный тонус, повышенную рефлекторную возбудимость, частоту сердцебиения свыше 100 в 1 минуту и могут быть спасены.
Количество баллов от 0 до 3 указывает на наличие тяжёлой асфиксии. Такие дети при рождении должны быть отнесены к числу нуждающихся в немедленной реанимации.
0 баллов соответствует понятию «мертворождённый».
Оценка через 1 минуту после рождения (или раньше) должна выявить младенцев, нуждающихся в оказании им немедленной помощи, оценка через 5 мин коррелирует с показателями неонатальной заболеваемости и смертности.
После появления первого крика и дыхательных движений, отступя 8-10 см от пупочного кольца, пуповину обрабатывают спиртом и между двумя стерильными зажимами рассекают и перевязывают толстым хирургическим шелком, тонкой стерильной марлевой тесемкой (рис. 16-21). Культю пуповины смазывают 5% р-ром йода и на неё накладывают стерильную повязку. Нельзя использовать для перевязки пуповины тонкую нитку, так она может прорезать пуповину вместе с её сосудами. Тут же на обе ручки ребёнка надевают браслетки с обозначением пола ребёнка, фамилии и имени матери, даты рождения и номера истории родов.
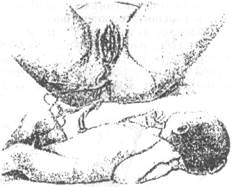
Рис. 16-21. Перевязка и рассечение пуповины.
Дальнейшую обработку новорождённого (кожа, пуповина, профилактика офтальмобленореи) производят только в акушерском стационаре, в условиях максимальной стерильности для профилактики возможных инфекционных и гнойно-септических осложнений. Кроме того, неумелые действия при вторичной обработке пуповины могут вызвать трудноостановимое кровотечение после отсечения пуповины от пупочного кольца.
Роженице выпускают мочу с помощью катетера, в/в вводят метилэргометрин 1,0 мл 0,02% р-ра и приступают к ведению третьего (последового) периода родов.
ведение последового периода
Последовый период — время от рождения ребёнка до рождения последа. В течение этого периода происходит отслойка плаценты вместе с её оболочками от маточной стенки и рождение плаценты с оболочками — последа.
При физиологическом течении родов в первые два их периода (раскрытия и изгнания) отслойки плаценты не бывает.
Последовый период продолжается в норме от 5 до 20 минут и сопровождается кровотечением из матки. Через несколько минут после рождения ребёнка возникают схватки и, как правило, кровянистые выделения из половых путей, указывающие на отслойку плаценты от стенок матки. Дно матки находится выше пупка, а сама матка вследствие тяжести отклоняется вправо или влево; одновременно отмечают удлинение видимой части пуповины, что заметно по перемещению зажима, наложенного на пуповину около наружных половых органов. После рождения последа матка приходит в состояние резкого сокращения. Дно её находится посередине между лоном и пупком и его пальпируют как плотное, округлое образование. Количество теряемой крови в последовом периоде обычно не должно превышать 100—200 мл.
После рождения последа родившая женщина вступает в послеродовый период. Её теперь называют родильницей.
Ведение последового периода родов — консервативное. В этом периоде нельзя ни на минуту отлучаться от роженицы. Нужно следить, всё ли благополучно, т.е. нет ли кровотечения, как наружного, так и внутреннего; необходим контроль за характером пульса, общим состоянием роженицы, за признаками отделения плаценты; следует вывести мочу, поскольку переполненный мочевой пузырь препятствует нормальному течению последового периода. Для избежания осложнений недопустимо производить наружный массаж матки, потягивать за пуповину, что может привести к нарушениям физиологического процесса отделения плаценты и возникновению сильного кровотечения.
Вышедшее из влагалища детское место (плацента с оболочками и пуповиной) тщательно осматривают: его раскладывают плашмя материнской поверхностью кверху (рис. 16-22). Обращают внимание, все ли дольки плаценты вышли, нет ли добавочных долек плаценты, полностью ли выделились оболочки. Задержка в матке частей плаценты или её дольки не дает возможности матке хорошо сократиться и может стать причиной гипотонического кровотечения.
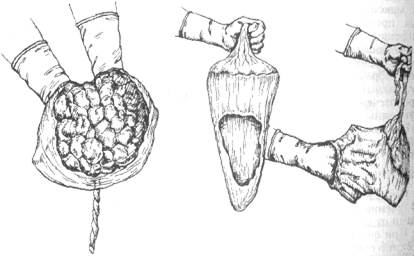
Рис. 16-22. Осмотр последа.
Если не хватает плацентарной дольки или части её и имеется кровотечение из полости матки, следует тотчас же произвести ручное обследование стенок полости матки и удалить рукой задержавшуюся дольку. Недостающие оболочки, если нет кровотечения, можно не удалять: обычно они в первые 3-4 дня послеродового периода выходят самостоятельно.
Родившийся послед обязательно должен быть доставлен в акушерский стационар для тщательной оценки его целости врачом-акушером.
После родов производят туалет наружных половых органов, их дезинфекцию. Осматривают наружные половые органы, вход во влагалище и промежность. Имеющиеся ссадины, трещины обрабатывают йодом, разрывы должны быть зашиты в условиях стационара (рис. 16-23).
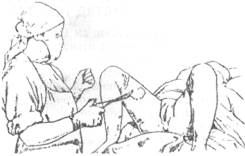
Рис. 16-23. Осмотр нижней трети влагалища, промежности после рождения последа.
Если имеется кровотечение из мягких тканей, необходимо наложение швов до транспортировки в акушерский стационар или наложить давящую повязку (кровотечение из разрыва промежности, области клитора), возможно тампонада влагалища стерильными марлевыми салфетками. Все усилия при данных манипуляциях должны быть направлены на срочную доставку родильницы в акушерский стационар.
После родов следует родильницу переодеть в чистое белье, уложить на чистую постель, накрыть одеялом. Необходимо следить за пульсом, артериальным давлением, за состоянием матки и характером выделений (возможно кровотечение), напоить горячим чаем или кофе. Родившийся послед, родильницу и новорождённого необходимо доставить в акушерский стационар.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
Только физиологически протекающие роды могут быть проведены во внебольничных условиях.
Ведение патологических родов вне стационара влечёт за собой неблагоприятный исход как со стороны матери, так и со стороны плода и новорождённого.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
В конце второго периода родов после катетеризации мочевого пузыря в/в болюсно вводится 1,0 мл утеротонического средства (метилэргометрин) с целью профилактики атонических кровотечений в последовом периоде.
клиническая фармакология лекарственных средств
Метилэргометринотносят к утеротоническим средствам, производным спорыньи. Повышает тонус миометрия и увеличивает частоту сокращений. Применяют при гипотонии и атонии матки в раннем послеродовом периоде, кесаревом сечении, кровотечениях после аборта и при медленной инволюции матки. Выпускают 0,02% р-р в ампулах по 1 мл и таблетки по 0,125 мг. Возможны такие побочные эффекты, как тошнота, рвота, артериальная гипертензия.
Примечание.Источники иллюстраций к статье «Роды»:
o Акушерство / под ред. Савельевой Г.М. — Медицина. — М., 2000.
o Бодяжина В.И., Жмакин К.Н., Кирюшенков А.П./ Акушерство. — Медицина. — Москва., 1986.
Дата добавления: 2015-03-17; просмотров: 1894;
