Лечение. Возможность выживания после утопления зависит от продолжительности пребывания под водой, температуры воды
Возможность выживания после утопления зависит от продолжительности пребывания под водой, температуры воды, возраста пострадавшего, сопутствующих заболеваний и травм. Если температура воды низкая, реанимационные мероприятия могут оказаться успешными (особенно у детей) даже после пребывания под водой достаточно долгое время.
НАЧАЛЬНЫЙ ПЕРИОД ИСТИННОГО УТОПЛЕНИЯ
В начальном периоде истинного утопления первая помощь направлена на успокоение утопавшего и использование соответствующих препаратов улучшение оксигенации крови в лёгких, предупреждение аспирации при возможной рвоте, на стабилизацию кровообращения, стимуляцию дыхания и согревание пострадавшего.
Утопление часто сочетается с переохлаждением, которое в дальнейшем может оказаться основной детерминантой угрожающего состояния. Ограничение потерь тепла: удаление мокрой одежды, укутывание спасённого, горячее питьё, растирание тела раствором этанола и т.д. — продолжают в ходе транспортировки спасённого в стационар. Атропин не следует использовать для купирования брадикардии, так же как и озноб нельзя купировать наркотическими и седативными препаратами.
АГОНАЛЬНЫЙ ПЕРИОД
В агональном периоде необходимо обеспечить восстановление проходимости дыхательных путей, искусственное дыхание изо рта в рот, в случае необходимости — прямо в воде. Поддержание кровообращения обеспечивают за счёт усиления притока крови к сердцу (наклонное положение, поднятие ног). Если не определяется пульсовая волна, то приступают к закрытому массажу сердца. Следует как можно раньше начинать вентиляцию лёгких с применением дыхательных аппаратов для создания высоких концентраций кислорода. Не нужно терять драгоценного времени для удаления воды из нижних дыхательных путей.
Для предупреждения регургитации и повторной аспирации показано удаление воды из желудка. Для этого пострадавшего укладывают животом на переднюю поверхность бедра согнутой ноги оказывающего помощь и, умеренно надавливая на надчревную область, эвакуируют содержимое из желудка.
Гиповолемию и гемоконцентрацию устраняют внутривенным вливанием гидроксиэтилкрахмала, кристаллоидов (400), и 5—10% р-ра декстрозы. При явном улучшении показателей кровообращения дальнейшее ведение утопавшего проводят по стандарту оказания помощи в начальном периоде истинного утопления.
ПЕРИОД КЛИНИЧЕСКОЙ СМЕРТИ
Для периода клинической смерти при любом варианте утопления важно раннее начало сердечно-лёгочной реанимации. Первые два этапа схемы ABCD в виде периодических выдохов в нос утонувшего начинают сразу после того, как его лицо будет поднято спасателем над водой, во время буксировки его к берегу или к спасательному катеру. В спасательном катере (лодке) или на берегу незамедлительно продолжают искусственное экспираторное дыхание изо рта в нос, начинают закрытый массаж сердца.
После восстановления эффективного кровообращения (появление периферического пульса, исчезновение цианоза, сужение зрачков, особенно самостоятельного дыхания) утонувшего транспортируют в отделение реанимации и интенсивной терапии ближайшего стационара, лучше специализированным транспортом, в сопровождении опытного медицинского работника. Существенные нарушения дыхания и кровообращения могут повторяться во время транспортировки пациента, поэтому сопровождающие медицинские работники должны быть готовы к интубации трахеи, проведению ручной ИВЛ, внутривенному введению необходимых ЛС. Госпитализация обязательна. Кратковременную потерю сознания или нарушение дыхания после утопления следует рассматривать как серьёзное предупреждение о возможности развития летального исхода вследствие гипоксии мозга.
ПОРЯДОК ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ
Начальный период:обеспечение проходимости верхних дыхательных путей; кратковременная ИВЛ методом рот в рот или рот в нос; оксигенация 100% кислородом; активное согревание; катетеризация вены.
Показано внутривенное введение 4% р-ра гидрокарбоната натрия — 200 мл; 6% р-ра гидроксиэтилкрахмала 500 мл или 5—10% р-ра декстрозы — 400 мл.
При возбуждении показаны бензодиазепины (например, диазепам) — 0,2-0,3 мг/кг в/в; 20% р-р оксибата натрия (по показаниям) — 80-100 мг/кг в/в; антиоксиданта через 15-20 мин после начала кислородтерапии — 5% р-р димеркапрола 1 мл/10 кг в/в, 5% р-р аскорбиновой кислоты 0,3 мл/ 10 кг в/в, витамин Е 20—40 мг/кг в/м.
Агональный период и клиническая смерть:обеспечение проходимости верхних дыхательных путей; кратковременная ИВЛ методом рот в рот или рот в нос; интубация трахеи (по показаниям), продолжение ИВЛ кислородно-воздушной смесью (с максимальной ингаляцией до 100%).
При отсутствии пульсовой волны начинают закрытый массаж сердца.
При состоянии клинической смерти — катетеризация вен и медикаментозная терапия.
После восстановления сердечной деятельности:
• продолжить ИВЛ 100% кислородом не менее 2 ч (использовать режим ПДКВ, режим умеренной гипервентиляции);
• далее снижают концентрацию кислорода до 50-60%;
• ИВЛ следует продолжать до восстановления адекватного спонтанного дыхания;
• мероприятия по борьбе с отёком лёгких и головного мозга: глюкокортикоиды в пересчёте на преднизолон — 30 мг/кг (дексаметазон, метилпреднизолон); натрия оксибат — 20% р-р 80-100 мг/кг; диуретики (Фуросемид 20-40 мг в/в);
• все пострадавшие подлежат госпитализации в отделение реанимации и интенсивной терапии.
Алгоритм диагностики и лечения утопления приведён на рис. 13-16.
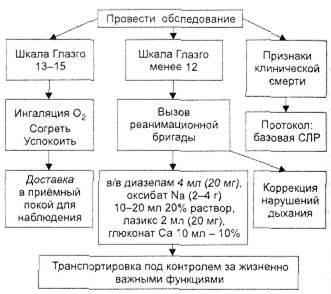
Рис 13-16. Алгоритм неотложной помощи при утоплении.
ИНОРОДНЫЕ ТЕЛА ДЫХАТЕЛЬНЫХ ПУТЕЙ
Попадание инородного тела ко входу в гортань во время глубокого вдоха либо при проглатывании куска плотной пищи может закрыть просвет верхних дыхательных путей и вызвать асфиксию.
КЛИНИЧЕСКАЯ КАРТИНА
Острое ощущение удушья среди полного здоровья. При частичной обструкции — охриплость и потеря голоса, кашель, стридор. При полной обструкции пациент не может говорить и лишь знаками показывает на шею. Быстрое нарастание гипоксии приводит к потере сознания и падению пациента.
НЕОТЛОЖНАЯ ПОМОЩЬ
Если пострадавший в состоянии кашлять, дышать или говорить, не следует осуществлять попытки, направленные на извлечение инородного тела. Пациенту показаны срочная доставка в стационар и консультация оториноларингологов.
Удаление инородного тела, создающего полную или почти полную обструкцию дыхательных путей, представляет нелёгкую задачу в критической ситуации. Действия врача зависят от сохранения сознания пациента и его мышечного тонуса. Если сознание сохранено и пациент находится в положении стоя или сидя, следует подойти к нему сзади и нанести 3-4 коротких, но достаточно мощных удара по межлопаточной области. Другой вариант — придерживая пациента за область эпигастрия и обхватывая его на уровне средины грудной клетки, толчкообразно сжать грудную клетку, обеспечивая выдох и смещение инородного тела в рот, тем самым создать возможность вдоха для последующего эвакуирующего кашлевого толчка. В тex случаях, когда к моменту прибытия врача пациент уже без сознания и лежит на полу, иногда достаточно использовать приём Хаймлиха (см. рис. 2-4) — нанести несколько энергичных толчков сложенными ладонями на область эпигастрия, чтобы обеспечить смещение инородного тела, обтурирующего верхние дыхательные пути, и выдавить его в рот пациента или повернув пациента набок (к себе) с упором в колени, нанести 2-3 коротких удара по межлопаточной области. Имеются определённые особенности оказания помощи при возникновении обструкции верхних дыхательных путей инородным телом у маленьких детей: до 1 года: взяв за ноги, резко встряхивать их; после 1 года жизни (рис. 13-17) — перкуссионный массаж спины (скользящие поколачивания), верхняя часть туловища и голова ребёнка при этом опущены вниз. Приём Хаймлиха у детей раннего возраста не применяют из-за возможности травмы внутренних органов.
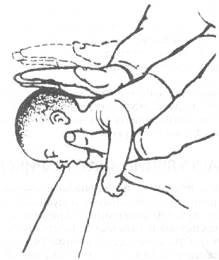
Рис. 13-17. Удаление инородного тела у маленького ребёнка.
Если у пациента редуцированное дыхание сохранено в виде судорожных вдохов, можно выполнить коникотомию или вколоть 1-2 толстые инъекционные иглы в трахею под углом 45-60 ° каудально по средней линии.
В целом своевременные действия при обструкционных нарушениях проходимости верхних дыхательных путей должны принести облегчение больному. После выведения его из асфиксии, но при сохранении причины обструкции (при смещении инородного тела в трахеобронхиальное дерево) пациента необходимо отправить в стационар, имеющий отделение реанимации и интенсивной терапии.
В стационаре проводят прямую фарингоскопию, ларингоскопию (с помощью ларингоскопа), бронхоскопию и удаляют инородное тело. При невозможности этих действий выполняют коникотомию либо трахеостомию.
Дата добавления: 2015-03-17; просмотров: 940;
