Инфаркт спинного мозга
Поскольку передняя и задние спинномозговые артерии при атеросклерозе обычно остаются интактными и лишь изредка поражаются при ангиите или эмболиях, большинство инфарктов спинного мозга являются следствием ишемии на фоне отдаленных артериальных окклюзий. Тромбоз или расслоение аорты вызывают спинальный инфаркт за счет перекрытия корешковых артерий и прекращения прямого артериального кровотока к передней и задним спинномозговым артериям. Инфаркт обычно развивается в зоне смежного кровоснабжения грудного отдела спинного мозга между крупной спинальной ветвью аорты, артерией Адамкевича снизу и передней спинномозговой артерией сверху. Синдром поражения передней спинномозговой артерии обычно возникает внезапно, апоплектиформно, или формируется в постоперационном периоде в результате пережатия проксимального участка аорты. Однако у некоторых больных симптомы нарастают в течение 24—72 ч, что затрудняет постановку диагноза. Имеются отдельные сообщения о спинальном инфаркте при системном артериите, иммунных реакциях при сывороточной болезни и после внутрисосудистого введения контрастного вещества; в последнем случае предвестником служит сильная боль в спине во время инъекции.
Инфаркт мозга, вызванный микроскопическими фрагментами грыжи диска, содержимым которой служит пульпозное ядро, может развиться после небольшой травмы, часто полученной во время занятий спортом. При этом отмечают острую локальную боль, сменяющуюся быстро наступающей параплегией и синдромом поперечного поражения спинного мозга, развивающимся в течение от нескольких минут до часа. В мелких интрамедуллярных сосудах и часто внутри костного мозга прилежащего тела позвонка обнаруживают пульпозную ткань. Путь ее проникновения из материала диска в костный мозг и оттуда в спинной мозг остается неясным. Данное состояние следует подозревать у лиц молодого возраста с синдромами поперечного поражения спинного мозга в результате несчастного случая.
Сосудистая мальформация спинного мозга
Артериовенозная мальформация (АВМ) спинного мозга — это наиболее трудный для диагностики патологический процесс, что объясняется свойственной ей клинической вариабельностью. По своим проявлениям она может напоминать рассеянный склероз, поперечный миелит, спинальный инсульт, неопластическую компрессию. АВМ чаще локализуются в нижнегрудном и поясничном отделах спинного мозга и встречаются у мужчин среднего возраста. В большинстве случаев болезнь начинает проявляться синдромом неполного прогрессирующего поражения спинного мозга, который может возникать эпизодически и протекать подостро, напоминая рассеянный склероз и сопровождаясь симптомами двустороннего вовлечения кортико-спинальных, спиноталамических путей и задних столбов в разнообразных сочетаниях. Почти все пациенты страдают парапарезом и не в состоянии ходить в течение нескольких лет. Примерно у 30% бальных может внезапно развиться синдром одиночной острой поперечной миелопатии в результате кровоизлияния, которое напоминает острый миелит; у других отмечается несколько сильных обострений. Примерно 50% пациентов жалуются на боли в спине или радикулярные боли, которые вызывают перемежающуюся хромоту, сходную с таковой при стенозе поясничного канала; иногда же больные описывают острое начало с резкими, локализованными болями в спине. Изменение интенсивности болей и выраженности неврологических симптомов при нагрузке, в определенных положениях тела и во время менструаций помогает диагностике. Шумы под областью АВМ прослушиваются редко, но их следует попытаться обнаружить в покое и после физической нагрузки. У большинства пациентов несколько повышено содержание белка в СМЖ, а у некоторых выявляют плеоцитоз. Возможны кровоизлияния в спинной мозг и СМЖ. При миелографии и КТ поражения обнаруживают в 75—90% случаев, если дорсальное субарахноидальное пространство исследуют в положении больного лежа на спине. Анатомические детали большинства АВМ удается обнаружить с помощью селективной спинальной ангиографии — процедуры, для выполнения которой требуется достаточно опыта.
Патогенез миелопатии, вызванной АВМ (которая не кровоточила), недостаточно понятен. По-видимому, в ее основе лежит некротический невоспалительный процесс, сопровождающийся ишемией. Некротическая миелопатия описана при дорсальной АВМ с выраженным прогрессирующим синдромом интрамедуллярного поражения. Поскольку любой некротический процесс в спинном мозге может сопровождаться неоваскуляризацией и утолщением стенок сосудов, по поводу патологоанатомической основы данной сосудистой мальформации существуют противоречивые суждения.
Хронические миелопатии
Спондилёз. Этим термином обозначают некоторые сходные дегенеративные изменения позвоночника, приводящие к компрессии шейного отдела спинного мозга и прилежащих корешков. Шейная форма встречается в основном у лиц пожилого возраста, чаще у мужчин. Она характеризуется: 1) сужением пространств межпозвонковых дисков с образованием грыж пульпозного ядра или выпячиванием фиброзного кольца; 2) формированием остеофитов с дорсальной стороны тел позвонков;
3) частичным подвывихом позвонков и 4) гипертрофией дорсальной спинальной связки и дорзолатеральных фасеточных суставов (см. л. 7). Костные изменения имеют реактивную природу, но признаков истинного артрита нет. Наиболее существенный фактор, вызывающий симптомы поражения спинного мозга, представляет собой «спондилитическая перекладина», образованная остеофитами, растущими с дорсальных поверхностей прилежащих тел позвонков; эти остеофиты дают горизонтальную компрессию вентральной поверхности спинного мозга (рис. 353-3, а и б). Разрастание «перекладины» в латеральном направлении, сопровождающееся гипертрофическими изменениями суставов и ее вторжением в невральные отверстия, часто приводит к появлению радикулярных симптомов. Сагиттальный диаметр позвоночного канала уменьшается также в результате протрузии диска, гипертрофии или выгибания дорсальной спинальной связки, особенно во время разгибания шеи. Несмотря на то что радиографические признаки спондилёза часто встречаются у лиц пожилого возраста, лишь у немногих развиваются миелопатия или радикулопатия, что нередко связано с врожденным сужением позвоночного канала. Первыми симптомами обычно бывают боли в области шеи и плеча, сочетающиеся с ограничением движений; сдавление нервных корешков сопровождается радикулярными болями в руке, чаще распространяющимися на сегменты CV—CVI. Компрессия шейного отдела спинного мозга вызывает медленно прогрессирующий спастический парапарез, иногда асимметричный, и часто парестезии в стопах и кистях. У большинства больных значительно понижена вибрационная чувствительность в нижних конечностях, иногда определяется граница нарушения вибрационной чувствительности в верхней части грудной клетки. Кашель и напряжение часто провоцируют слабость в ногах и иррадиирующие боли в руках или плечевом поясе. Нередко обнаруживают также утрату чувствительности в сегментарных зонах на руках, атрофию мышц кистей, повышение глубоких сухожильных рефлексов на ногах и асимметричный симптом Бабинского. При далеко зашедшем патологическом процессе появляются императивные позывы к мочеиспусканию или недержание мочи. Часто понижаются рефлексы на руках, особенно с двуглавых мышц плеч, что соответствует компрессии спинальных сегментов CV—CVI или вовлечению в патологический процесс одноименных корешков. В клинической картине преобладают корешковые, миелопатические или сочетанные нарушения. Данный диагноз должен предполагаться в случаях прогрессирующей шейной миелопатии, парестезий в стопах и кистях, атрофий мышц кистей. Спондилёз — это также одна из самых частых причин затруднений при ходьбе у лиц пожилого возраста, а также необъяснимого увеличения сухожильных рефлексов с нижних конечностей и рефлексов Бабинского.
На рентгенограммах обнаруживают спондилитические «перекладины», сужение межпозвонковых щелей, подвывихи, трансформацию нормального изгиба шейного отдела позвоночника и уменьшение сагиттального диаметра канала до 11 мм и менее или до 7 мм при разгибании шеи (см. рис. 353-3, а). СМЖ обычно нормальная или содержит несколько повышенное количество белка. Весьма показательно исследование соматосенсорных вызванных потенциалов, обнаруживающее нормальную скорость проведения по крупным периферическим чувствительным волокнам и задержку центральной проводимости в средних и верхних шейных сегментах спинного мозга.
Шейный спондилёз диагностируют довольно часто. Многим больным с пораже
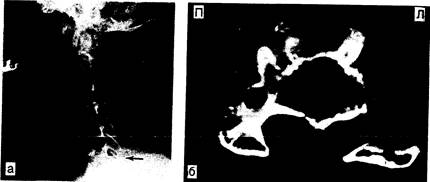
Рис. 353-3. Рентгенограммы шейного отдела позвоночника. а — боковая рентгенограмма шейного отдела позвоночника, демонстрирующая образование спондилитичсской «перекладины» в результате соединения соседних остеофитов позвонков CVI — сvii (показано стрелками); б — горизонтальная проекция КТ того же больного на уровне позвонка CVI после инстилляции водорастворимого контрастного вещества в субарахноидальное пространство. Остеофитный отросток сдавливает и деформирует спинной мозг (показано стрелками). (Предоставлено Shoukimas G„ M. D., Department of Radiology, Massachusetts General Hospital.).
ниями спинного мозга, особенно с боковым амиотрофическим склерозом, рассеянным склерозом и подострой сочетанной дегенерацией, выполняют шейную ламинэктомию в связи с тем, что причиной имеющихся расстройств считают спондилёз. Часто после этой процедуры наступает временное улучшение, что дает основание предполагать частичное значение спондилолитической компрессии, но вскоре миелопатия, обусловленная основной причиной, вновь начинает прогрессировать. С другой стороны, легкие нарастающие нарушения походки и чувствительности можно ошибочно объяснить полиневропатией.
При легком течении болезни эффективны покой и иммобилизация шейного отдела позвоночника с помощью мягкого корсета, в других случаях показано вытяжение. Оперативное вмешательство рекомендуется тем больным, у которых появляются выраженные нарушения при ходьбе, значительная слабость в кистях рук или расстройства функции мочевого пузыря, либо при наличии практически полного спинального блока (по данным миелографии и КТ).
Люмбальный стеноз (см. также в гл. 7) — это интермиттирующая хроническая компрессия конского хвоста, обычно обусловленная врожденным сужением позвоночного канала на поясничном уровне, которое усиливается в результате протрузии диска и спондилитических изменений. Физическая нагрузка провоцирует тупые боли в области ягодиц, бедер и икр, обычно распространяющиеся по ходу седалищного нерва; эти боли стихают в покое, в связи с чем напоминают перемежающуюся хромоту сосудистого генеза. На высоте болей по сравнению с состоянием покоя определяется снижение глубоких сухожильных рефлексов и чувствительности, тогда как при исследовании сосудов изменений не обнаруживают. Люмбальный стеноз и шейный спондилёз часто сочетаются друг с другом, и первый, по-видимому, обусловливает периодическое присутствие фасцикуляций в нижних конечностях при шейном спондилёзе.
Дегенеративные и наследственные миелопатии. Прототипом наследственных болезней, вызывающих синдромы поражения спинного мозга, является атаксия Фридрейха — прогрессирующее аутосомно-рецессивное заболевание, характеризующееся атаксией нижних конечностей и туловища, проявляющееся в позднем детстве. Наблюдаются также интенционный тремор, неловкость в руках и позднее — дизартрия. Часто встречается кифосколиоз и pes cavus. При осмотре больного выявляют арефлексию, симптомы Бабинского и грубые расстройства вибрационного и мышечно-суставного чувства. Наблюдают также фрагментарные и легкие формы болезни, встречающиеся наряду с другими синдромами, включая спастический парапарез (форма Штрюмпеля—Лорена), церебеллярную кортикальную дегенерацию с атаксией и оливопонтоцеребеллярную атрофию.
У больных с симметричным спастическим парапарезом без чувствительных расстройств можно предполагать боковой амиотрофический склероз (болезнь двигательного нейрона). Он вызывает чистый синдром двигательных нарушений с одновременным вовлечением в патологический процесс кортико-спинальных, кортико-бульбарных путей и клеток передних рогов. Клинические и электромиографические признаки фасцикуляций и денервации мышц, свидетельствующие о дегенерации двигательных нейронов, подтверждают диагноз (см. гл. 350 и 354).
Подострая сочетанная дегенерация при дефиците витамина В12. Эта поддающаяся лечению миелопатия вызывает прогрессирующий спастический и атактический парапарез с полинейропатией и обычно с выраженными дистальными парестезиями в стопах и кистях. О ее возможном возникновении необходимо помнить в случаях, напоминающих шейный спондилёз, дегенеративные миелопатии с поздним началом и симметричный спинальный множественный склероз с поздним началом. В патологический процесс вовлекаются также периферические и зрительные нервы, а также головной мозг. Диагноз подтверждается низким содержанием витамина В и в сыворотке крови и положительным тестом Шиллинга. Данное состояние и близкие к нему алиментарные дегенерации рассматриваются в гл. 349. Существуют противоречивые мнения относительно того, способна ли недостаточность фолата или витамина Е привести к развитию аналогичного синдрома. В редких случаях у одного и того же больного обнаруживают рассеянный склероз и В12-дефицитную миелопатию.
Сирингомиелия. Сирингомиелия — это прогрессирующая миелопатия, патологоанатомически характеризующаяся образованием полостей в центральной части спинного мозга. Часто заболевание бывает идиопатическим или представляет собой аномалию развития (см. гл. 351), но также может быть обусловлено травмой, первичными интрамедуллярными опухолями, внешней компрессией с центральным некрозом спинного мозга, арахноидитом, гематомиелией или некротическим миелитом. При варианте аномалии развития процесс начинается со средних шейных сегментов и затем распространяется вверх к продолговатому мозгу и вниз до уровня поясничного отдела спинного мозга. Нередко полости располагаются эксцентрически, что определяет одностороннюю проводниковую симптоматику или асимметрию рефлексов. Во многих случаях наблюдают сочетание с краниовертебральными аномалиями, чаще всего с аномалией Арнольда—Киари, а также с миеломенингоцеле, базилярной импрессией (платибазия), атрезией отверстия Мажанди и кистами Денди—Уокера (см. гл. 351).
Основные клинические симптомы сирингомиелии напоминают синдром центрального поражения верхнешейного отдела спинного мозга и определяются протяженностью патологической полости и сопутствующими аномалиями, например Арнольда—Киари. К числу классических проявлений относят: 1) потерю чувствительности диссоциированного типа (утрата болевой и температурной при сохранности тактильной и вибрационной) в области задней части шеи, плеч и верхних конечностей (распределение по типу «накидки» или «пелерины») с возможным вовлечением кистей; 2) атрофию мышц нижней части шеи, плечевого пояса, верхних конечностей, кистей с асимметричным выпадением рефлексов и 3) высокий грудной кифосколиоз. Чаще симптомы возникают асимметрично в виде одностороннего снижения чувствительности. У некоторых больных снижается болевая чувствительность в области лица. что обусловлено поражением ядра спинномозгового пути тройничного нерва на уровне верхних шейных сегментов. Провоцируемые кашлем головные боли и боли в области шеи часто наблюдают при сочетании с мальформацией Арнольда—Киари.
В идиопатических случаях симптомы болезни возникают у подростков или у молодых людей и прогрессируют неравномерно, часто останавливаясь в своем развитии на несколько лет. Лишь небольшое число пациентов не становятся инвалидами, а более половины остаются прикованными к креслу-каталке. Аналгезия способствует появлению травм, ожогов и трофических язв на кончиках пальцев. На развернутых стадиях болезни часто развивается нейрогенная артропатия (сустав Шарко) плечевых, локтевых и коленных суставов. Выраженная слабость в нижних конечностях или гиперрефлексия свидетельствуют о сопутствующей аномалии краниовертебрального сочленения. Сирингобульбия представляет собой результат распространения полости до уровня продолговатого мозга и иногда моста; обычно полость занимает латеральные
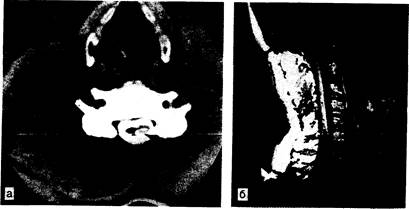
Рис. 353-4. А. Горизонтальная проекция через 1 ч после введения в субарахноидальное пространство водорастворимого контрастного вещества показывает шейный отдел спинного мозга, окруженный контрастным веществом. Это вещество заполняет также крупную интрамедуллярную кистозную полость (показано стрелкой). Б. На ЯМР-изображении в сагиттальной проекции у того же больного видны кистозная полость и расширение шейного отдела спинного мозга (показано стрелками). (Предоставлено Shoukimas G., M. D., Department of Radiology, Massachusetes General Hospital.)
отделы покрышки мозга. Можно наблюдать также паралич мягкого неба и голосовой связки, дизартрию, нистагм, головокружение, атрофию языка и синдром Горнера.
Медленное увеличение полости приводит к сужению или полной блокаде субарахноидального пространства. Полости могут быть отделены от центрального канала, но обычно соединены с ним. Диагноз ставят на основании клинических признаков и подтверждают при обнаружении расширенного шейного отдела спинного мозга при миелографии, а также по результатам КТ, произведенной через несколько часов после введения в субарахноидальное пространство метризамида или другого водорастворимого контрастного вещества (рис. 353-4, а). Лучше всего кистозные полости видны при ЯМР-томографии (см. рис. 353-4, б). В связи с возможностью аномалии развития необходимо дополнительное исследование цервико-медуллярного соединения.
Лечение направлено на декомпрессию полости с целью предотвращения прогрессирующего поражения и декомпрессию спинномозгового канала в случае расширения спинного мозга. При сочетании дилатации шейного отдела спинного мозга с аномалией Арнольда—Киари показаны ламинэктомия и субокципитальная декомпрессия.
Сухотка спинного мозга. Сухотка и менинговаскулярный сифилис спинного мозга редко встречаются в наши дни, но их необходимо иметь в виду при дифференциальной диагностике большинства синдромов поражения спинного мозга. Наиболее распространенными симптомами сухотки спинного мозга служат типичные скоротечные и повторяющиеся простреливающие боли, главным образом в ногах и несколько реже — в области лица, спины, груди, живота и в руках. У 50% больных появляется грубая атаксия походки и ног, обусловленная потерей чувства положения. У 15—30% больных отмечают парестезию, расстройства функций мочевого пузыря, острые боли в животе и рвоту (висцеральные кризы). Наиболее характерные симптомы спинной сухотки — это выпадение рефлексов с нижних конечностей, нарушения чувства положения и вибрационной чувствительности, положительная проба Ромберга, двусторонние зрачковые нарушения, симптом Аргайла Робертсона (отсутствие сужения зрачка при освещении с сохранением их реакции на аккомодацию).
Травматические поражения спинного мозга и его компрессия вторичного характера при ортопедической патологии обсуждаются в главе, посвященной черепно-мозговым и спинномозговым травмам (см. гл. 344).
Дата добавления: 2015-03-17; просмотров: 1706;
