Лобарное внутримозговое кровоизлияние
По мере совершенствования методов контроля артериальной гипертензии в общей популяции увеличивается относительная доля кровоизлияний вне подкорковых узлов и зрительного бугра. На КТ эти «лобарные кровоизлияния» имеют вид овальных или округлых сгустков крови в субкортикальном белом веществе. Роль хронической гипертензии в их генезе вызывает противоречивые суждения, но во многих случаях в анамнезе у больных нет указаний на повышенное артериальное давление. Почти у 50% больных удается выявить другие причины, вызвавшие кровоизлияние. Среди них наиболее распространены артериовенозные мальформации. Встречаются также геморрагический диатез, часто возникающий при применении варфарина, кровоизлияние в опухоль, часто в меланому, аневризмы виллизиева круга, направленные вверх, так что кровоизлияние происходит в вещество мозга. Но довольно часто причина остается неустановленной даже после тщательного обследования, включающего артериографию.
В таких случаях наиболее распространена амилоидная ангиопатия, диагноз которой может быть поставлен при посмертном исследовании, обнаруживающем положительное окрашивание конго красным. Амилоид откладывается в стенках церебральных артерий. При ангиопатии амилоид не накапливается в каких-либо других органах. Данное состояние зачастую является причиной лобарных кровоизлияний у пожилых людей. Часто у больных отмечаются множественные кровоизлияния, но интервал между отдельными эпизодами обычно достигает месяцев.
Большинство лобарных кровоизлияний настолько малы, что вызванные ими нарушения ограничены и напоминают таковые при эмболии сосуда, снабжающего одну долю мозга. Более массивные кровоизлияния, приводящие к возникновению ступора или комы, служат причиной более выраженного неврологического дефицита и поражают одну или больше долей. Большинство больных испытывают местную головную боль: при кровоизлияниях затылочной локализации — вокруг глаза или под ним на стороне поражения, височной локализации — вокруг или вперед уха на той же стороне, лобной локализации — в области лба или диффузно во фронтальном квадранте, теменной локализации — в области виска. В начале заболевания иногда наблюдают ригидность затылочных мышц или эпилептические припадки, но более чем у 50% больных отмечают рвоту или сонливость. Неврологический синдром проявляется внезапно, в течение одной или нескольких минут, но не мгновенно, как при эмболиях. Клинически синдром соответствует локализации гематомы: при кровоизлиянии в затылочную долю основным проявлением неврологического дефицита является гемианопсия, в левую височную долю — афазия и делирий, в теменную долю — выпадение чувствительности по гемитипу, сходное с таковым при таламическом поражении, в лобную долю — парез руки. С областью распространения кровоизлияния связано появление дополнительных, но менее выраженных симптомов.
Лечение определяется формой поражения, послужившего причиной кровоизлияния. В большинстве случаев показана ангиография, но при срочном проведении можно не обнаружить небольшой сосудистой мальформации. При подозрении на сосудистую мальформацию следует повторить ангиографическое исследование через 2—4 мес после того, как сосуды, находящиеся вблизи кровянистого сгустка, претерпят декомпрессию. Хирургическое удаление гематомы у больных, находящихся в сознании или в состоянии сонливости, дает незначительное преимущество по сравнению с консервативной терапией, предусматривающей ограничение приема жидкости, введение кортикостероидов и при необходимости — небольших доз осмотических препаратов. Но больным, находящимся в ступоре или коме, не реагирующим быстро на медикаментозную терапию по поводу повышенного внутричерепного давления, должно быть безотлагательно проведено удаление сгустков крови.
Мешковидная аневризма и субарахноидальное кровоизлияние
Самой частой причиной субарахноидального кровоизлияния служит разрыв внутричерепной аневризмы. По сравнению с ним разрыв интракраниальной артериальной микотической или миксоматозной аневризмы встречается редко. Несколько реже, чем разрыв внутричерепной аневризмы, причиной субарахноидального кровоизлияния является разрыв артериовенозной мальформации. Хотя, по данным аутопсий, аневризмы имеются у 5% населения, частота разрывов мешковидных аневризм составляет около 4 на 100 000 в год. Это очень тяжелое состояние: около 25% больных погибают уже в первый день и примерно 50% в течение первых 3 мес. Среди тех, кто выживает, более чем у 50% пациентов остается грубый неврологический дефект в результате первоначального кровоизлияния или последующих осложнений, таких как повторный разрыв, симптоматический церебральный вазоспазм или гидроцефалия. Более 50% из этих больных, выписавшись домой после нейрохирургического лечения по поводу аневризмы, становятся инвалидами. Поэтому основные усилия должны быть направлены на проведение профилактических мероприятий, т. е. на предупреждение первичного разрыва аневризмы, а если он произошел, — на предотвращение осложнений.
Патофизиология. Мешковидные аневризмы локализуются в бифуркациях крупных артерий основания мозга, при их разрывах кровь поступает в субарахноидальное пространство базальных цистерн (рис. 343-11). Микотические аневризмы располагаются в дистальных участках ветвей средней, передней и задней мозговых, позвоночных или основной артерий. После прорыва аневризмы кровь изливается в субарахноидальное пространство под кортикальной поверхностью, а не в базальные цистерны. Данные различия и определяют особенности клинических проявлений мешковидных и микотических аневризм. Типичными вариантами локализации мешковидных аневризм являются места слияния передней соединительной артерии с передней мозговой артерией, слияния задней соединительной артерии с внутренней сонной артерией, бифуркация средней мозговой артерии, верхняя часть основной артерии, соединения основной артерии с верхней мозжечковой или передней нижней мозжечковой артерией, а также позвоночной артерии с задней нижней мозжечковой артерией (см. рис. 343-11). Примерно в 85% случаев локализация приходится на передний бассейн циркуляции; у 12—31% пациентов имеются множественные аневризмы, у 9—19% — двусторонняя идентичная локализация аневризм.
По мере развития у аневризмы формируются шейка и свод. Длина шейки и размеры свода сильно варьируют, и эти факторы имеют важное значение при планировании микрохирургической облитерации. Внутренний эластический слой исчезает у основания шейки. Средний слой истончается, гладкие мышечные клетки замещаются клетками соединительной ткани. В месте разрыва, чаще в области свода, стенка истончается менее чем до 0.3 мм, и длина разрыва часто не превышает 0,5 мм.
Определить, какая аневризма склонна к разрыву, невозможно, но имеются ограниченные указания на то, что важным параметром в этом отношении является размер аневризмы; при аневризмах крупнее 7 мм оправдано проведение профилактической микрохирургической облитерации.
Клиническая симптоматика, течение болезни и тактика ведения больных. Продромальные симптомы могут свидетельствовать о локализации неразорвавшейся аневризмы и в некоторых случаях указывать на прогрессирующее ее увеличение. Возникновение паралича III черепного нерва, особенно сочетающееся с расширением зрачка, выпадением его реакции на свет и локальной болью под глазным яблоком и позади него, указывает на расширение аневризмы, располагающейся в месте соединения задней соединительной и внутренней сонной артерий. Для того чтобы развился паралич III нерва, длина аневризмы от места ее выхода в задней соединительной артерии должна быть 7 мм или более и увеличиваться. В этом случае показано незамедлительное решение вопроса о хирургическом вмешательстве. Паралич VI нерва может быть признаком аневризмы кавернозного синуса; дефекты полей зрения нередко отмечают при увеличивающейся супраклиновидной аневризме сонной артерии. Боли в затылочной, в заднешейной области могут сигнализировать об аневризме задней/нижней мозжечковой артерии (ЗН МА) или передней/нижней мозжечковой артерии (ПН МА). Боли внутри глазного яблока или позади него и внизу виска обычно отмечают при расширяющейся аневризме средней мозговой артерии.
Вопрос о том, может ли аневризма вызывать небольшие, перемежающегося характера истечения крови в субарахноидальное пространство, остается невыясненным. Однако значимость документирования клинических коррелятов самых небольших разрывов аневризм и утечек крови не вызывает сомнения. Внезапная необъяснимая головная боль любой локализации должна вызывать подозрение на субарахноидальное кровоизлияние, и при этом необходимо проведение КТ с целью обнаружения крови в базальных цистернах. Часто незначительные субарахноидальные кровоизлияния не выявляются на КТ, поэтому для установления присутствия крови в субарахноидальном пространстве показана люмбальная пункция.
Начальные клинические проявления:острое обширное субарахноидальное кровоизлияние. За короткий момент разрыва аневризмы, когда остро развивается обширное субарахноидальное кровоизлияние, внутричерепное давление достигает величины среднего артериального давления, а давление цереб
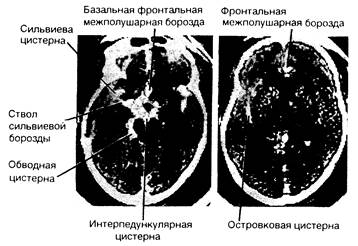
Рис. 343-11. Кровь в базальных цистернах субарахноидального пространства. Показаны основные субарахноидальные цистерны и борозды.
ральной перфузии падает. В 45% случаев это приводит к внезапной преходящей потере сознания. Иногда внезапной потере сознания предшествует короткий момент мучительной головной боли, но большинство больных, приходя в сознание, прежде всего жалуются на головную боль. В 10% случаев кровотечение из аневризмы может быть достаточно массивным и вызывать потерю сознания на несколько дней. Примерно 45% больных жалуются на интенсивную головную боль, обычно усиливающуюся при напряжении, но потери сознания при этом не происходит. Больные часто характеризуют головную боль как «самую ужасную за всю свою жизнь». Нередко используют такие обозначения, как «разрывающая» и «разламывающая». Обычно указывают, что болит «вся голова» или «задние отделы головы и шеи». Каким бы ни было начало заболевания, одним из его симптомов служит рвота; при сочетании рвоты и внезапной головной боли всегда должно возникать подозрение на острое субарахноидальное кровоизлияние.
Хотя характерным признаком разрыва аневризмы служит внезапная головная боль при отсутствии очаговых неврологических симптомов, нередко возникает также и неврологический дефицит. Паралич III черепного нерва на стороне поражения заставляет думать об аневризме задней соединительной артерии. Часто отмечающийся паралич VI черепного нерва не имеет большого значения для локализации поражения, но часто наблюдается при разрыве субтенториальной аневризмы. При разрыве аневризмы передней соединительной артерии или бифуркации средней мозговой артерии кровь изливается в субдуральное пространство или в базальные цистерны субарахноидального пространства, а образующийся при этом сгусток крови может быть достаточно большим и вызвать локальный масс-эффект. В результате развивается неврологический дефицит, включающий гемипарез, афазию при поражении доминантного полушария, анозогнозию (по гемитипу) при поражении недоминантного полушария, потерю памяти и абулию. При разрыве аневризмы, локализующейся в бифуркации средней мозговой артерии, кровь может попасть в сильвиеву цистерну, в височную долю или по направлению вверх в лобную и теменную доли. Такие кровоизлияния могут характеризоваться проявлениями объемного процесса и ошибочно приниматься за внутримозговые кровоизлияния. Часто сопутствующий им отек мозга приводит к утяжелению состояния больного, что требует в ряде случаев неотложного хирургического вмешательства.
Иногда сразу после разрыва аневризмы развивается острый односторонний отек полушария головного мозга, сочетающийся с очаговыми неврологическими симптомами и ступором. Причины этого отека не установлены; не исключено, что происходит транзиторное прекращение церебральной циркуляции в данном артериальном бассейне, возможно, вторичного характера по отношению к сосудистому спазму в области ствола артерии. Часто бывает трудно объяснить причину возникновения первоначального неврологического дефицита, и в большинстве случаев симптомы со временем регрессируют. Для определения тактики ведения больных и времени возникновения и развития остаточной неврологической симптоматики большое значение имеет тщательное документирование исходного неврологического дефицита, направленное на выяснение его причины, а также внимательное прослеживание его динамики.
Первичное обследование. Если исследование проведено в первые 48 ч после разрыва аневризмы, то при проведении КТ без контрастирования более чем у 75% больных обнаруживают изменения, свидетельствующие о наличии сгустков крови в субарахноидальном пространстве (см. рис. 343-11). Количество и место нахождения крови в субарахноидальном пространстве могут помочь определить локализацию аневризмы и выяснить причины первоначального неврологического дефицита, а кроме того, оказать помощь в прогнозировании того, у кого из больных возможно развитие отсроченного неврологического дефицита, обусловленного церебральным вазоспазмом. Вначале следует проводить КТ-исследование без введения контрастного вещества, поскольку контрастирование способно выявить артериальное усиление в базальных цистернах, которое может быть ошибочно принято за сгустки крови. Позднее при КТ с контрастированием удается легче обнаруживать аневризму или демонстрировать непредполагавшуюся артериовенозную мальформацию. Если при проведении КТ не удается ни поставить диагноз субарахноидального кровоизлияния, ни выявить объемный процесс или обструктивную гидроцефалию, следует произвести люмбальную пункцию с целью установить наличие крови в субарахноидальном пространстве.
Если диагноз субарахноидального кровоизлияния, обусловленного разрывом мешковидной аневризмы, установлен, то проведение ангиографии откладывается до момента хирургического вмешательства. Церебральную ангиографию обычно проводят непосредственно перед операцией для уточнения локализации и характеристики анатомии аневризмы, а также для подтверждения наличия или отсутствия очагового церебрального вазоспазма. Если присутствие крови в веществе мозга или субарахноидальном пространстве над большим полушарием, а не в базальных цистернах заставляет предполагать артериовенозную мальформацию или микотическую аневризму, то ангиографическое исследование должно быть осуществлено немедленно. Другим показанием к выполнению неотложной ангиографии является внутримозговая гематома, появившаяся в результате разрыва аневризмы, которая при развитии отека мозга может послужить поводом для экстренного хирургического ее удаления. Обязательным условием в ходе подготовки к операции является установление локализации и анатомии аневризмы.
При ЭКГ часто обнаруживают изменения интервала S—Т, аналогичные таковым при ишемической болезни сердца. Удлинение комплекса QRS, увеличение интервала Q—Т, выступающие или перевернутые Т-волны, хотя и дают основание предполагать первичное поражение сердца, при внутричерепном кровоизлиянии часто носят вторичный характер.
Поскольку гипонатриемия может развиться вторично на фоне неадекватной секреции антидиуретического гормона (АДГ) при увеличении объема или в связи с неустановленными факторами, вызывающими потерю солей и воды с последующим уменьшением объема, показано определение электролитов в сыворотке крови.
Первоначальная тактика ведения больного. После субарахноидального кровоизлияния у больного, находящегося в ступоре или коме, внутричерепное давление может быть повышенным. Необходимо поддержать достаточное давление церебральной перфузии, но при этом следить за тем, чтобы не было чрезмерного повышения среднего артериального давления. Для оценки альвеолярной вентиляции следует часто определять содержание газов в артериальной крови. При гиперкапнии необходимо проведение искусственной вентиляции легких. В тех случаях, когда субдуральная или внутримозговая гематома вызывает нарастание неврологических расстройств, целесообразно ее хирургическое удаление и, если возможно, облитерация аневризмы.
Чтобы избежать повторного кровоизлияния, всем пациентам предписывают постельный режим и помещают в тихую, желательно затемненную палату. Для профилактики запора им назначают слабительные средства. Избыточная сенсорная депривация может привести к тревожному возбуждению, поэтому больному разрешают читать, слушать радио, встречаться с родственниками. При сильной головной боли и болях в области шеи назначают легкие седативные препараты и анальгетики. Прием ацетилсалициловой кислоты (аспирина), обладающей антиагрегационным эффектом, не рекомендуется, но можно использовать парацетамол (ацетаминофен) или меперидин и фенобарбитал или другие седативные средства. Глубокая седация нежелательна, поскольку она затрудняет оценку исходного или отсроченного неврологического дефицита.
Эпилептические припадки в момент разрыва аневризмы отмечаются редко, мелкая дрожь, подергивание и разгибательная поза, часто сопутствующие потере сознания, вероятно, обусловлены резким повышением внутричерепного давления. Поскольку генерализованные судорожные припадки повышают риск повторного разрыва аневризмы, в качестве профилактической терапии иногда назначают фенитоин в дозе 300 мг в день или фенобарбитал в дозе 30 мг 3 раза в день.
Стероиды способствуют уменьшению боли в голове и шее, обусловленной ирритативным действием находящейся в субарахноидальном пространстве крови, но нет данных об их эффективности при отеке мозга, иногда отмечающемся у больных немедленно после субарахноидального кровоизлияния.
Отдаленный неврологический дефицит. Существует три основных причины отдаленного неврологического дефицита (т. е. наблюдающегося после стабилизации или уменьшения выраженности первоначальных неврологических симптомов, как объективных, так и субъективных). Это повторный разрыв аневризмы, гидроцефалия и церебральный вазоспазм. Чтобы распознать возникновение и определить тяжесть каждого из этих вариантов отсроченного неврологического дефицита, необходимо знать причины и степень выраженности исходных неврологических расстройств. Неоценимое значение в диагностике этих трех осложнений имеют раннее проведение КТ-исследования (через 24—48 ч после кровоизлияния) и точное определение размеров желудочков, количества и локализации крови в субарахноидальном пространстве.
Повторный разрыв аневризмы. Частота повторных разрывов в первые
3 нед после субарахноидального кровоизлияния колеблется от 10 до 30%. Поскольку повторный разрыв подчас влечет за собой инвалидизацию и даже смерть больного, проводятся многочисленные клинические испытания антифибринолитических препаратов. Несмотря на широкое использование этих препаратов, данные обих эффективности в предупреждении повторных кровоизлияний противоречивы. Более того, их применение может вызывать ишемический инсульт, предположительно в связи с церебральным вазоспазмом. Чтобы выяснить взаимосвязь между количеством крови и локализацией ее в субарахноидальном пространстве, выявленными с помощью КТ, и частотой повторных разрывов и симптоматического вазоспазма, необходимо выполнить проспективное рандомизированное исследование.
Пациенты, у которых развивается церебральный вазоспазм, достаточно выраженный для того, чтобы вызвать инсульт в связи с эффектом крови, находящейся в базальной цистерне, вероятно, обречены на это независимо от того, назначались им антифибринолитические средства или нет.
Несмотря на то что нет подтверждений благоприятного влияния антифибринолитической терапии, влияние повторного разрыва представляется настолько разрушительным, что многие врачи отстаивают применение эпсилон-аминокапроновой кислоты, назначая ее в виде продолжительных внутривенных вливаний в дозе 30 г в день с момента поступления больного до проведения операции, но не дольше 3 нед. Не назначают ее тем больным, у которых имеется тенденция к развитию выраженного симптоматического вазоспазма.
Гидроцефалия. В любое время после разрыва аневризмы, но чаще между
4 и 20 днями, может развиться сообщающаяся гидроцефалия, сопровождающаяся расширением боковых, III и IV желудочков мозга. Не существует какого-либо клинического или лабораторного метода, позволяющего прогнозировать, у кого из больных существует риск развития гидроцефалии и насколько выраженной она может быть. Однако неблагоприятным прогностическим признаком служит скопление значительного количества крови в субарахноидальном пространстве в области обводной и супраселлярной цистерн. Иногда гидроцефалия не сопровождается видимыми неврологическими нарушениями, но может привести к глубокому ступору, развивающемуся в течение минут или часов. Ранняя стадия легко или умеренно выраженной сообщающейся гидроцефалии характеризуется небольшой сонливостью, недержанием мочи и невозможностью переводить взор вверх из среднего положения глазных яблок. Часто гидроцефалия бывает преходящей, и в этом случае хирургического вмешательства не требуется. Если же отмечается значительное нарастание неврологических расстройств, может возникнуть необходимость в дренировании желудочка или вен-трикулопредсердное шунтирование. До введения катетера в желудочек мозга надо точно знать локализацию и особенности расположения аневризмы.
Церебральный вазоспазм. В настоящее время известно, что сужение калибра артерий основания мозга после субарахноидального кровоизлияния при разрыве мешковидной аневризмы (церебральный вазоспазм) может привести к ишемии и инфаркту мозга (симптоматический церебральный вазоспазм).
Симптоматический церебральный вазоспазм — это основная причина отсроченной инвалидизации и смертности; отмечается примерно у 30% больных. При наблюдении за большинством пациентов складывается впечатление об улучшении или стабилизации состояния за время между разрывом аневризмы и возникновением симптоматического вазоспазма. Симптомы обычно появляются на 4—14-й день после первого субарахноидального кровоизлияния, при этом пик приходится на 7-й день. Вновь появившиеся неврологические симптомы можно различить лишь в том случае, если был четко определен исходный дефицит и велось наблюдение за клиническим течением болезни. Появившаяся симптоматика соответствует ишемии в специфических артериальных бассейнах, а тяжесть вазоспазма определяет степень вероятности развития инфаркта мозга.
Церебральный вазоспазм — это очаговый феномен, обусловленный присутствием крови в спинномозговой жидкости, но почему он возникает, неясно. Данные лабораторных исследований свидетельствуют о том, что такие химические вещества, как серотонин, простагландины и катехоламины, могут привести к сужению артерий. Однако все эти вещества быстро распадаются in vivo и лишь в больших количествах провоцируют спазм in vitro. Более продолжительный артериальный вазоспазм был получен в экспериментах с инкубированной цельной кровью и продуктами распада эритроцитов.
Клинические данные указывают на то, что величина и локализация сгустков крови, видимых на КТ в области базальных цистерн и борозд субарахноидального пространства, могут быть использованы для прогнозирования частоты, локализации и тяжести церебрального вазоспазма у больных, перенесших субарахноидальное кровоизлияние. Особенно высокая частота симптоматического церебрального вазоспазма была обнаружена у тех больных, у которых на ранней КТ определялись шарообразные сгустки крови размерами больше 5х3 мм в базальных цистернах или слои свернувшейся крови толщиной 1 мм и больше в бороздах мозга. Кроме того, локализация сгустка в субарахноидальном пространстве, как это видно по данным КТ, почти постоянно коррелирует с локализацией спазма в артерии, лежащей в субарахноидальном пространстве. Но если эти исследования показали, что результаты КТ позволяют надежно предсказывать локализацию и тяжесть вазоспазма в передней и средней мозговых артериях, точность прогноза в отношении позвоночных, основной и задних мозговых артерий ниже. КТ не обеспечивает четкой визуализации большого сгустка в задней черепной ямке. Чтобы прогноз был точным, КТ исследования следует проводить в интервале от 24 до 96 ч после субарахноидального кровоизлияния. Появляющееся на КТ в течение первых часов после субарахноидального кровоизлияния изображение крови может исчезать при повторном исследовании через 24 ч, вероятно, вследствие ее «вымывания». Со временем показатели ослабления рентгеновских лучей сгустками крови снижаются настолько, что весь их объем и локализацию не удается надежно охарактеризовать через 96 ч.
Вследствие тесной взаимосвязи локализации церебрального вазоспазма и окружающей сосуд свернувшейся крови любая гипотеза, рассматривающая механизм вазоспазма, должна принимать во внимание пролонгированное действие сгустка крови. Согласно наиболее удачной гипотезе, сгусток окружает артерию; затем через несколько дней продукты распада гемоглобина, обладающие спазмогенным эффектом, индуцируют спазм. Как только происходит спазм сосуда, нарушается метаболизм высокоэнергетических фосфатов, поскольку окружающая сосуд свернувшаяся кровь препятствует его питанию за счет спинномозговой жидкости (Vasa vasorum отсутствуют в сосудах основания мозга и кортикальной поверхности). Такая изоляция в дальнейшем может препятствовать расслаблению артерии, поскольку оно требует затрат энергии.
Клинические синдромы манифестирующего церебрального вазоспазма. Клинически выраженный церебральный вазоспазм проявляется симптоматикой, относящейся к бассейну кровоснабжения определенной артерии. Так, при вовлечении ствола или основных ветвей средней мозговой артерии развиваются контралатеральный гемипарез и/или дисфазия (доминантное полушарие) или анозогнозия, апроктогнозия (недоминантное полушарие). Но даже тяжелый вазоспазм может не давать симптомов ишемии, если формируется достаточный коллатеральный кровоток через анастомотические каналы зон смежного кровоснабжения (см. рис. 343-1, а). Ишемия в бассейне передней мозговой артерии проявляется абулией, характеризующейся тем, что больной находится в бодрствующем состоянии, он лежит с открытыми или закрытыми глазами, реагирует на инструкции, но с запаздыванием, не может активно вести беседу, но отвечает короткими фразами, произносимыми шепотом. Он длительно пережевывает пищу и часто удерживает ее между щекой и деснами. Резкий спазм задней мозговой артерии может сопровождаться гомонимными дефектами полей зрения. Сильный спазм основной или позвоночных артерий иногда вызывает симптомы очаговой ишемии ствола мозга. Все очаговые неврологические симптомы развиваются на протяжении нескольких дней или возникают внезапно, достигая максимальной выраженности в течение минут — часа.
Если ишемии или инфаркту подвергается вся территория бассейна средней мозговой артерии, то развивается отек мозга, который может привести к повышению внутричерепного давления фатального характера. Раннее КТ-исследование позволяет предсказать подобный исход, если обнаруживается крупный сгусток крови в стволе сильвиевой борозды и/или сильвиевой цистерне и второй значительный сгусток в базальной фронтальной межполушарной борозде. Одновременное присутствие свернувшейся крови в этих областях коррелирует с выраженным симптоматическим спазмом средней и передней мозговых артерий. В подобной ситуации поверхностные кортикальные коллатерали от передней мозговой артерии не в состоянии компенсировать ишемию в бассейне средней мозговой артерии.
Лечение. Лечение при манифестирующем выраженном церебральном вазоспазм е. Все попытки медикаментозного предупреждения или лечения при клинически выраженном церебральном вазоспазме оказались неэффективными. Безрезультатным было и назначение резерпина и канамицина с целью снижения уровней серотонина в сыворотке крови, изопротеренола и аминофиллина для опосредованного увеличения циклического АМФ, а также нитропруссида для прямого расширения артерий.
Неудачный поиск более эффективных средств при церебральном вазоспазме побудил врачей к изысканию профилактических мер, предотвращающих или сводящих к минимуму его проявления. Было сообщение о благоприятном влиянии немодипина (Nemodipine) — препарата, блокирующего кальциевые каналы, но симптоматический вазоспазм развивался как у пациентов, получивших этот препарат, так и у больных контрольной группы. В настоящее время ведутся исследования по подтверждению этих данных и работы по апробации других сосудорасширяющих препаратов. Поскольку у больных церебральным вазоспазмом отмечается увеличение объема крови и у многих из них — отек мозга, то даже незначительное увеличение внутричерепного объема, происходящее при воздействии вазодилататоров, может сыграть пагубную роль. Поэтому, если у больного установлен выраженный симптоматический вазоспазм, применять вазодилататоры не рекомендуется.
Широко применяемой формой терапии при симптоматическом церебральном вазоспазме является увеличение мозгового перфузионного давления посредством повышения среднего артериального давления в результате увеличения объема плазмы наряду с правомочным назначением вазопрессорных средств, обычно фенилэфрина или допамина. Допамин применяют в дозах 3—6 мкг/кг в 1 мин. Лечение, направленное на увеличение перфузионного давления, приводит к улучшению картины неврологического статуса у некоторых больных, но высокое артериальное давление сопряжено с риском повторного кровоизлияния. При назначении данного метода лечения требуется информация о давлении церебральной перфузии и минутном сердечном выбросе, необходимо прямое исследование центрального венозного давления и в тяжелых случаях — внутричерепного давления и давления заклинивания легочной артерии.
Развитие массивного отека мозга у больных с симптоматическим церебральным вазоспазмом может привести к повышению внутричерепного давления, достаточному для резкого снижения мозговой перфузии. При данном состоянии требуется увеличение осмоляльности сыворотки крови с помощью введения маннитола при поддержании адекватного внутрисосудистого объема и среднего артериального давления:
125 мл 20% раствора маннитола назначают каждые 4 ч до тех пор, пока осмоляльность плазмы не возрастет до 300—310 мосм/л. В крайнем случае для снижения внутричерепного давления ипользуется барбитуратная кома. Хотя у некоторых больных она снижает внутричерепное давление, не доказано, что этот метод имеет существенное клиническое преимущество.
В заключение следует отметить, что пока нет эффективного терапевтического метода для предупреждения и лечения симптоматического церебрального вазоспазма после субарахноидального кровоизлияния. Если дальнейшие исследования покажут, что при помощи КТ можно дать надежный прогноз о том, для кого из больных существует риск развития церебрального вазоспазма, то потребуется более тщательное изучение проведенных ранее операций по удалению спазмогенной свернувшейся крови, а также профилактического использования вазодилататоров и агонистов простагландина.
Медицинские осложнения субарахноидального кровоизлияния. К числу осложнений после перенесенного субарахноидального кровоизлияния относятся тромбофлебит с эмболией легочной артерии, индуцированная стрессом прободная язва двенадцатиперстной кишки, изменения на ЭКГ, свидетельствующие об инфаркте или ишемии миокарда. Субарахноидальное кровоизлияние влечет за собой усиление активности симпатической нервной системы, приводящее к миофибриллярной дегенерации миокарда. Возможно развитие аритмий сердца. Целесообразно назначение бета-адреноблокаторов, но применять их следует осторожно, особенно при наличии атриовентрикулярной блокады. Дополнительным осложнением является гипонатриемия, возникающая при несоответствующей секреции АДГ или при секреции натрийуретического гормона. Лечение заключается в ограничении свободной жидкости при поддержании достаточного внутрисосудистого объема.
Хирургическое лечение при аневризмах. Создание операционного микроскопа сделало микрохирургичскую облитерацию разорвавшейся аневризмы мягким и эффективным методом предупреждения катастрофического повторного разрыва. Большинство нейрохирургов откладывают оперативное вмешательство по меньшей мере на 10—14 дней. Операцию проводят после стабилизации клинического состояния пациента. При отсроченных операциях есть время для разрешения отека мозга после первого разрыва аневризмы и сводится к минимуму риск симптоматического вазоспазма в постоперационном периоде.
Операцию вряд ли целесообразно откладывать, если нервная система у больного осталась неповрежденной. Хирургическое вмешательство в течение первых 48 ч снимает проблему повторного кровоизлияния и дает возможность удалить из базальных цистерн потенциально спазмогенные сгустки крови и предупредить развитие вазоспазма данной локализации. Хотя раннее удаление локальных сгустков и облитерация аневризмы технически доступны, некоторые кровяные сгустки слишком велики, чтобы их можно было удалить полностью и без последствий. Таким образом, время хирургической операции выбирают индивидуально для каждого больного. Если при КТ в субарахноидальном пространстве не обнаруживают больших сгустков крови или если потенциально опасный сгусток можно мягко и эффективно извлечь, то не исключена целесообразность раннего хирургического вмешательства.
Дата добавления: 2015-03-17; просмотров: 1426;
