Дифференциальная диагностика: специальные тесты
Дифференциальную диагностику гиперкальциемических состояний лучше всего обеспечивают клинические критерии (рис. 336-2 и табл. 336-3). Лабораторные тесты, если одновременно производить не один, а несколько, приносят пользу, но каждый из них в отдельности обладает недостаточной чувствительностью и/или специфичностью. Правильной диагностике особенно помогает учет наличия или отсутствия симптомов, а также длительности заболевания. У больных с бессимптомной гиперкальциемией (если не считать широко распространенных среди населения утомляемости и депрессии) более чем в 90% случаев имеется первичный гиперпаратиреоз. Если гиперкальциемия связана с раком, то, как правило, имеется онкологическая симптоматика. Все другие причины, кроме гиперпаратиреоза и рака, определяют не более 10% случаев гиперкальциемии, причем некоторые непаратиреоидные причины имеют специфические проявления, например почечная недостаточность, признаки и симптомы которой выявляются уже при первом обычном лабораторном исследовании.
Вторым важнейшим клиническим ориентиром служит длительность состояния. Если гиперкальциемия существует более года, то из числа ее причин можно исключить злокачественную опухоль. Отличительной особенностью гиперкальциемии, связанной со злокачественным ростом, является быстрота течения, в силу чего признаки и симптомы имеющейся опухоли появляются в пределах месяцев после первого обнаружения гиперкальциемии. У больных с хронической гиперкальциемией наиболее вероятен диагноз гиперпаратиреоза. Другие заболевания (например, саркоидоз) лишь в редких случаях бывают причиной хронической гиперкальциемии. Тщательный опрос относительно особенностей диеты и принимаемых лекарств часто позволяет с легкостью выявить интоксикацию витамина D или А или прием тиазидов.
Хотя клинические данные способствуют установлению правильного диагноза причин гиперкальциемии, диагностической ценностью обладают и соответствующие лабораторные тесты. Теоретически отличить гиперпаратиреоз от всех других причин гиперкальциемии можно путем радиоиммунологического определения ПТГ; при гиперпаратиреозе уровень иПТГ должен быть повышенным, несмотря на гиперкальциемию, а у больных с опухолевой гиперкальциемией и другими ее причинами (кроме связанных с первичным гиперпаратиреозом, таких как литиевая гиперкальциемия и семейная гипокальциурическая гиперкальциемия) он должен быть ниже нормы или даже не поддаваться определению. Следовало бы ожидать повышения уровня 1,25(OH)2D при первичном гиперпаратиреозе (как следствие увеличения содержания ПТГ), а также при интоксикации витамином D и саркоидозе. При других состояниях, сопровождающихся гиперкальциемией, уровень 1,25(OH)2D должен был бы быть сниженным или в лучшем случае нормальным. Однако столь четкие различия лабораторных показателей при дифференциальной диагностике гиперкальциемии не являются правилом.
Как отмечалось в гл. 335, присутствующий в крови иПТГ гетерогенен. Поэтому с помощью разных методов не всегда определяется одно и то же вещество. Это зависит от участка молекулы, распознаваемого разными антисыворотками к гормону. Действительно, при почечной недостаточности может возрастать концентрация фрагментов ПТГ, что не означает соответствующего повышения уровня биологически активного интактного гормона.
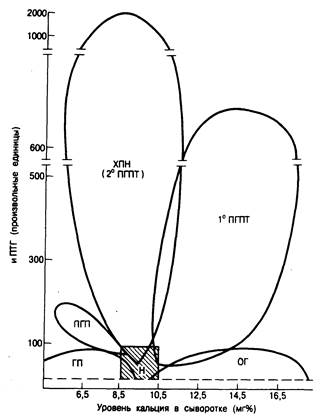
Рис. 336-2. Схематическое изображение результатов одновременного определения уровня иммунореактивного паратиреоидного гормона (иПТГ) и кальция в сыворотке у здоровых людей (Н), больных с опухолевой гиперкальциемией (ОГ), гипопаратиреозом (ГП), псевдогипопаратиреозом (ПГП), хронической почечной недостаточностью и вторичным гиперпаратиреозом (ХПН) и первичным гиперпаратиреозом (ПГПТ).
Указаны пределы колебаний показателей, типичные для больных каждой группы. Следует обратить внимание на взаимопроникновение разных областей и разрывы в оси ординат (см. текст).
Как показано на рис. 336-2, результаты радиоиммунологического определения ПТГ в клинике легче всего интерпретировать с помощью ковариантного анализа [(иПТГ)•(Са2+)], помещая на графике уровни иПТГ (определяемые конкретным методом) у каждого больного против одновременно фиксируемой концентрации кальция с последующим сравнением индивидуальных результатов теста с оценкой клинических коррелятов. При таком графическом изображении прямоугольная область охватывает показатели, выявленные у многих здоровых (контрольных) лиц; по бокам эта область ограничивается верхними и нижними пределами колебаний уровня кальция в сыворотке, а снизу и сверху — нижним пределом чувствительности использованного метода и максимальной концентрацией иПТГ в норме.
Если при хирургически доказанном гиперпаратиреозе концентрация иПТГ оказывается ниже верхней границы нормы, то (особенно при совпадении результатов нескольких
Таблица 336-3. Дифференциальная диагностика гиперкальциемии: клинические критерии
| Заболевания | Кровь1 | Моча2 | |||||
| Са | Фн | 1,25 (OH)2D | иПТГ | НцАМФ2 | Са | МРФ/ СКФ | |
| Первичный гиперпаратиреоз | | | | [] | | , | |
| Гиперкальциемия,связанная со злокачественным ростом: гуморально опосредованная | | | , | , | | | |
| локальная деструкция (остеолитические метастазы) | | | | | | | |
1 В скобках показаны редко наблюдаемые при данном заболевании сдвиги. 2 Данные об уровне циклического АМФ при злокачественных опухолях сильно варьируют
(, , ) независимо от системной или локальной опосредованности костной резорбции, и даже наличия или отсутствия гиперкальциемии.
Обозначения: Фн — неорганический фосфат, иПТГ — иммунореактивный паратиреоидный гормон, НцАМФ — нефрогенный циклический АМФ, МРФ — максимальная реабсорбция фосфата в почечных канальцах, СКФ — скорость клубочковой фильтрации. повторных определений) ее следует все же считать повышенной, так как в условиях нормальной чувствительности околощитовидных желез к гиперкальциемии иПТГ вообще не должен был бы определяться. Показатели, характерные для больных с различными видами гиперкальциемии, иногда перекрывают друг друга и особенно норму. С помощью некоторых методов при опухолевой гипергликемии обнаруживаются более высокие уровни ПТГ, чем показанные на рис. 336-2.
Методы, основанные на распознавании исключительно концевой части молекулы, позволяют обойти трудности, возникающие при определении 4фагментов. Однако, как правило, все радиоиммунологические методы определения ПТГ должны «работать» вблизи пределов определимости, чтобы охватить все цифры, обнаруживаемые у здоровых лиц. В таких условиях на результатах определения может сказываться влияние присутствующих в плазме факторов, особенно при почечной недостаточности и злокачественных заболеваниях. Именно это, по-видимому, объясняет многие ложноположительные и ложноотрицательные результаты. При определении 1,25(ОН)2D также можно столкнуться с методическими трудностями.
У некоторых больных с хирургически доказанным гиперпаратиреозом концентрации ПТГ находятся на верхней границе нормы (ложноотрицательные результаты иммунологических определений) (см. рис. 336-2). Концентрация гормона у больных с опухолевой гиперкальциемией, по данным большинства методов, нормальна или даже несколько повышена (ложноположительные результаты). Однако при той же степени повышения уровня кальция содержание иПТГ у них ниже, чем у больных с гиперпаратиреозом. Следовательно, чем тяжелее гиперкальциемия, тем большее значение приобретает иммунологическое определение паратиреоидного гормона для разграничения первичного гиперпаратиреоза и опухолевой гиперкальциемии. У таких больных уровни 1,25(OH)2D нормальны или снижены, что также отличает их от большинства больных с первичным гиперпаратиреозом, у которых они повышены.
При хронической почечной недостаточности содержание ПТГ повышено. Отчасти это отражает накопление фрагментов гормона вследствие почечной недостаточности, а не истинную гиперсекрецию околощитовидных желез, но отчасти определяется истинным вторичным гиперпаратиреозом. У больных с саркоидозом уровни иПТГ понижены или не поддаются определению. Для многих других причин гиперкальциемии, не связанной с паратиреоидным гормоном (см. табл. 336-1), данные систематических радиоиммунологических определений ПТГ отсутствуют. В основном это объясняется редкостью соответствующих заболеваний.
Таким образом, уровни иПТГ повышены более чем у 90% больных с гиперкальциемией, связанной с функцией околощитовидных желез; нормальны или умеренно повышены при опухолевой гиперкальциемии; повышены в разной степени (и поэтому, как правило, неинформативны) при гиперкальциемии, связанной с почечной недостаточностью: и нормальны или ниже пределов чувствительности метода при гиперкальциемии, связанной с витамином D и высоким кругооборотом костной ткани (хотя данные в отношении последних групп скудны).
Определение уровня нефрогенного циклического АМФ имеет ограниченное значение для разграничения двух основных причин гиперкальциемии — первичного гиперпаратиреоза и злокачественных новообразований. Высокое содержание нефрогенного циклического АМФ встречается у некоторых больных с опухолевой гиперкальциемией и практически у всех больных с первичным гиперпаратиреозом. Для подтверждения диагноза конкретного заболевания применяют и некоторые другие лабораторные тесты.
В табл. 336-3 суммированы лабораторные данные, характерные для первичного гиперпаратиреоза, злокачественных заболеваний с локальной деструкцией костной ткани (остеолитические метастазы) и опухолевой гиперкальциемии, связанной с выделением гуморальных факторов (псевдогиперпаратиреоз). Анализ приведенных данных в отношении иПТГ и 1,25(OH)2D показывает, что эти показатели не всегда позволяют четко отличить первичный гиперпаратиреоз от опухолевой гиперкальциемии. Однако в среднем содержание иПТГ при первичном гиперпаратиреозе повышено, а при опухолевой гиперкальциемии нормально; такие же результаты характерны и для содержания 1,25(OH)2D.
В отношении дифференциальной диагностики гиперкальциемии можно дать ряд рекомендаций. Если гиперкальциемия сопровождает какое-либо явное клиническое состояние, о котором известно, что оно вызывает это осложнение (см. табл. 336-1), то резонно предполагать, что именно это состояние служит причиной гиперкальциемии. При необходимости гиперкальциемию можно корригировать вначале общими мероприятиями, а подозреваемое заболевание лечить специфическими средствами. Если гиперкальциемия исчезает в ответ на специфическую терапию (как, например, при хирургическом лечении гиперпаратиреоза или уменьшении чрезмерного потребления жирорастворимых витаминов или щелочей и кальция в случае интоксикации витамином D или молочно-щелочном синдроме соответственно), то не нужно искать другие причины гиперкальциемии. Если специфическое лечение не приводит к исчезновению гиперкальциемии, следует искать другие причины, такие как первичный гиперпаратиреоз. Могут иметь место признаки злокачественного процесса, и с самого начала обследование должно быть сосредоточено на его выявлении.
Когда диагностические указания отсутствуют либо из-за бессимптомности случая, либо потому, что хроническое заболевание затушевывает симптомы и признаки, которые могли бы указывать на наличие опухоли, можно руководствоваться следующим. Если у больного нет симптомов и если гиперкальциемия имеет хронический характер, ее причиной почти наверняка служит гиперпаратиреоз. Если наряду с типичными проявлениями гиперпаратиреоза, описанными выше, при нескольких случайных определениях иПТГ обнаруживают повышенный его уровень, вряд ли необходимы какие-либо дополнительные исследования. Гиперпаратиреоз можно подтвердить только после того, как хирургическое удаление аномальной паратиреоидной ткани приведет к исчезновению гиперкальциемии. Больных же с бессимптомной гиперкальциемией, у которых на основании повышения концентраций иПТГ предполагают этот диагноз, можно просто наблюдать, как описано выше, или рекомендовать им операцию с достаточной уверенностью в успехе. Если у таких больных семейный анамнез свидетельствует о наличии других эндокринных расстройств, следует провести более тщательное обследование как самого больного, так и членов его семьи в поисках множественной эндокринной неоплазии.
Если у больного отсутствует четкая симптоматика и имеется очень короткий анамнез или вообще нет указаний на длительность существования гиперкальциемии, искать скрытую злокачественную опухоль необходимо более тщательно, чем при хронической гиперкальциемии. Даже в случае убедительного повышения уровня иПТГ у такого больного с отсутствием симптомов целесообразно, по-видимому, определить у него и содержания 1,25(OH)2D и при меньшей уверенности в диагнозе первичного гиперпаратиреоза продолжать наблюдение.
При наличии у больных общих симптомов и/или отсутствии повышения уровня иПТГ следует очень тщательно искать злокачественную опухоль, производя рентгенографию грудной клетки, компьютерную томографию грудной клетки и живота и сканирование скелета. Необходимо также обращать внимание на возможные признаки гематологических нарушений, такие как анемию, повышение содержание глобулинов в плазме и изменения иммуноэлектрофореграммы сыворотки; у больных с множественной миеломой результаты сканирования костей могут быть отрицательными. В отсутствие каких-либо признаков опухоли у больного может иметь место гиперпаратиреоз с сомнительным повышением уровня иПТГ, и со временем диагноз гиперпаратиреоза может стать более отчетливым.
Наконец, если у больного имеется бессимптомная хроническая гиперкальциемия, но уровень иПТГ не повышен, целесообразно направить поиски на другое хроническое заболевание, которое вызывает гиперкальциемию, но может иметь нетипичные проявления (например, скрытый саркоидоз).
Дата добавления: 2015-03-17; просмотров: 2001;
