СУБТОТАЛЬНАЯ (ТОТАЛЬНАЯ) КОЛЭКТОМИЯ. Показания: диффузный полипоз, осложненный неспецифический язвенный колит, осложненный распространенный дивертикулит
Показания: диффузный полипоз, осложненный неспецифический язвенный колит, осложненный распространенный дивертикулит, первично множественные злокачественные опухоли ободочной кишкии др. Схема тотальной колэктомии с илеоректальным анастомозом и тонкоки-шечным резервуаром представлена на рис. 36, а, б.
Операция: срединная лапаротомия от мечевидного отростка до лобка.
После осмотра органов брюшной полости производят мобилизацию ободочной кишки, которую начинают с правой или с левой половины, там, где более выражен патологический процесс. При мобилизации правой половины слепую кишку и восходящую ободочную отводят кнутри (см. рис. 12). Рассекают ножницами брюшину правого бокового канала от илеоцекального угла по наружному краю слепой и восходящей ободочной кишки до правого изгиба. Тупфером на зажиме тупо отделяют слепую и восходящую ободочную кишку вместе с брыжейкой к средней линии. На задней брюшной стенке виден мочеточник и часть 12-перстной кишки. Затем мобилизуют правый изгиб и правую половину поперечной ободочной кишки. Для этого пересекают по частям между зажимами и перевязывают шелком печеночно-ободочную и желудочно-ободочную связки (рис. 37, а). Восходящую ободочную и слепую кишку отводят кнаружи. Между зажимами по частям пересекают брыжейку подвздошной кишки на протяжении 10—15 см от слепой кишки и перевязывают шелком. Разрез брыжейки продлевают кверху на заднюю париетальную брюшину вдоль внутреннего края восходящей ободочной кишки до корня брыжейки поперечной ободочной кишки. Раздельно пересекают между зажимами и перевязывают шелком подвздошно-ободочную, правую ободочную и среднюю ободочную артерии и вены (рис. 37,6). Ушивают кетгутом дефект в брюшине правого бокового канала. На этом заканчивают мобилизацию правой половины толстой кишки.

Рис. 36. Субтотальная (тотальная) колэктомия (схема).
а -— границы субтотальной (тотальной) колэктомии; б — наложение илеоректального анастомоза с тонкокишечным резервуаром и разгрузочной илеостомой.
Мобилизацию левой половины ободочной кишки начинают от ректосигмоидного отдела (см. рис. 27). Для этого сигмовидную ободочную кишку отводят к средней линии. Рассекают ножницами брюшину левого бокового канала вдоль корня брыжейки сигмовидной ободочной и нисходящей ободочной кишки от наружного края ректосигмоидного отдела до левого изгиба. Тупфером тупо смещают край наружного листка брыжейки сигмовидной ободочной кишки и нисходящую ободочную кишку с забрюшинной клетчаткой к средней линии. На дне раны обнажается нижний полюс почки и левый мочеточник. Трудным моментом является мобилизация левого изгиба, так как его угол располагается высоко и часто срастается с передним краем ворот селезенки и ее нижним полюсом. В связи с этим для мобилизации левого изгиба осторожно пересекают между зажимами указанные сращения и диафрагмально-ободочную связку и перевязывают их шелком. После этого левый изгиб свободно выводят в рану и мобилизуют вместе с левой половиной поперечной ободочной кишки путем пересечения и перевязки желудочно-ободочной связки (рис. 37,в) до места, где закончена мобилизация правой половины ободочной кишки. Затем сигмовидную ободочную кишку оттягивают кнаружи и рассекают внутренний листок брюшины корня брыжейки от внутреннего края ректосигмоидного отдела, продлевая разрез кверху на брюшину задней брюшной стенки и брыжейку поперечной ободочной кишки. Между зажимами по частям пересекают и перевязывают шелком брыжейку, сигмовидные артерии и левую ободочную артерию у места их отхождения от нижней брыжеечной артерии. При субтотальной колэктомии сохраняют верхнюю прямокишечную артерию и по возможности нижнюю сигмовидную артерию в зависимости от уровня нижней границы резекции сигмовидной ободочной кишки.
При тотальной колэктомии пересекают между зажимами нижнюю брыжеечную артерию у места ее отхождения от аорты и вену с перевязкой их раздельно двумя шелковыми лигатурами (рис. 37, г). На этом заканчивают мобилизацию всей ободочной кишки с терминальной частью подвздошной кишки.
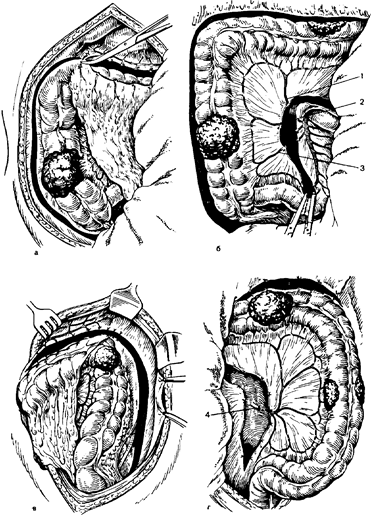

Рис. 37. Субтотальная (тотальная) колэктомия. Этапы операции.
а — мобилизация правой половины ободочной кишки; 6 — пересечение брыжейки подвздошной кишки, задней париетальной брюшины вдоль восходящей ободочной кишки и брыжейки поперечной ободочной кишки с перевязкой сосудов и наложением зажимов на месте пересечения подвздошной кишки; в — мобилизация левой половины ободочной кишки; г — рассечение внутреннего листка брюшины, брыжейки сигмовидной ободочной кишки, задней париетальной брюшины вдоль нисходящей ободочной кишки до места пересечения брыжейки поперечной ободочной кишки с перевязкой сосудов;
д — пересечение сигмовидной ободочной кишки в ректосигмоидном отделе: 1 — средняя ободочная артерия; 2 — правая ободочная артерия; 3 — подвздошно-ободочная артерия; 4 — нижняя брыжеечная артерия.
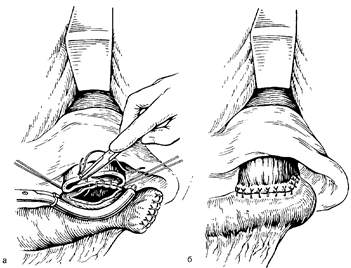
Рис. 38. Наложение илеоректального анастомоза конец прямой кишки в бок подвздошной после колэктомии. Этапы операции. а— формирование задней стенки; б — сформированный анастомоз.
Ушивают кетгутом дефект брюшины левого бокового канала. Края желудочно-ободочной связки сшивают с краями оставшейся брыжейки поперечной ободочной кишки.
Между кишечными зажимами пересекают мобилизованную часть подвздошной кишки (см. рис. 37, б) и дистальный конец сигмовидной ободочной кишки (ректосигмоидный отдел) в пределах здоровых участков кишок рис.37, д). Удаляют всю мобилизованную ободочную кишку с терминальным отрезком подвздошной кишки.
Некоторые авторы при субтотальной (тотальной) резекции [Федоров В. Д., Никитин А. М., 1985 и др.) мобилизацию толстой кишки начинают с выделения левых отделов ободочной кишки. Для этого вначале рассекают париетальную брюшину левого бокового канала снизу вверх о левого изгиба. Затем мобилизуют левый изгиб и поперечную ободочную кишку.
При этом вначале пересекают левую треть желудочно-ободочной связки, отсекают большой сальник и пересекают между зажимами диафрагмально-ободочную и желудочно-ободочную связки. Далее мобилизуют правые отделы толстой кишки, начиная с выделения правого изгиба. Для этого пересекают печеночно-ободочную связку и рассекают париетальную брюшину по ходу правого бокового канала, мобилизуя слепую кишку и терминальный отрезок подвздошной кишки.
Концы подвздошной и прямой кишки (или ректо-сигмоидного отдела) обрабатывают раствором антисептика и закрывают стерильными марлевыми салфетками. Операцию заканчивают наложением илеоректального анастомоза (рис. 38) или илеостомы в зависимости от изменений в оставшейся прямой кишке и общего состояния больного.
При язвенном проктите или полипах, требующих дальнейшего лечения, культю прямой кишки ушивают наглухо непрерывным кетгутовым швом и одним — двумя рядами узловых шелковых швов. Конец подвздошной кишки выводят через отдельный разрез в правой подвздошной обһасти и формируют временную губовидную илеостому. Срединную рану зашивают послойно. При нормальной прямой кишке или после устранения в ней патологических изменений (например, элекроэксцизия одиночных полипов) производят формирование илеоректального анастомоза (с ликвидацией илеостомы) в один или два этапа. Наложение илеоректального анастомоза по типу конец в бок или бок в бок, а также в виде перевернутой девятки не избавляет больного от частого жидкого стула. Мы разработали и успешно применяем с хорошими функциональными результатами способ формирования илеоректального анастомоза с тонкокишечным резервуаром из удвоенной петли подвздошной кишки с кольцом-жомом [Юхтин В. И., 1965]. Операцию выполняют одно-моментно с колэктомией при нормальной прямой кишке, или в два этапа при патологических изменениях в прямой кишке (после их ликвидации).
Дата добавления: 2014-12-14; просмотров: 1322;
