Местное применение на поверхность кожи или слизистых оболочек.
Некоторые препараты, применяемые наружно (глюкокортикоиды), кроме местного эффекта могут оказывать и системное действие.
Наружные лекарственные средства используют путем прикладывания их к поверхности кожи, на раневую поверхность, закапывают в глаза, нос и ухо. Смазывание кожи йодной настойкой или другими средствами производят ваткой, намотанной на деревянную палочку. Для втирания в кожу применяют различные мази, пасты или жидкости. Втирание делают продольными движениями пальцев и всей ладони до тех пор, пока лекарственное вещество полностью не впитается в кожу. Если мазь обладает раздражающим действием, втирание лучше производить рукой с надетой на нее резиновой перчаткой.
Трансдермальные лекарственные средства (ТДЛС) доставляются через кожу и системный кровоток. В последние годы разработаны многие лекарственные формы на клейкой основе, обеспечивающие медленное и длительное всасывание, за счет чего повышается продолжительность действия препарата (пластыри с нитроглицерином и др.). При этом устраняется колебание концентрации препаратов в крови, обусловленное элиминацией его при первом прохождении через печень. Таким путем применяется нитроглицерин, который наносят на кожу в форме пластыря. Трансдермально используют скополамин при длительных морских путешествиях, что позволяет морякам избежать побочных эффектов холинолитиков в виде нарушения зрения и сухости во рту. В форме пластырей применяется клофелин. Однако у ТДЛС отмечено одно неожиданное свойство: они могут незаметно для больного отклеиваться и их может найти и наклеить себе другой человек. В частности, необходимо предупреждать родителей, что эти лекарственные формы особенно привлекательны для детей, поэтому они могут использовать их в играх, что приводило уже к тяжелым интоксикациям. Правила хранения для них те же, что и для всех лекарственных средств.
Закапывание лекарственных веществ в нос, глаз и ухо. Закапывание лекарства в нос проводится попеременно сначала в одну, а затем в другую ноздрю с помощью пипетки после тщательного очищения носовых ходов от слизи и корочек. Голова больного должна быть повернута на бок и слегка назад, так чтобы лекарство после закапывания растеклось по внутренней перегородке носа. При насморке именно здесь воспаляется и отекает слизистая оболочка носа. Ошибочно голову больного сильно запрокидывать назад, в этом случае лечебные капли попадут на заднюю стенку глотки. В каждую половину носа взрослым закапывают по 6–7 капель лекарства, а детям по 2–3 капли.
Закапывание капель в глаз, то есть в конъюнктивальный мешок, проводится только стерильной пипеткой, стараясь не задеть кончиком пипетки ресниц больного. Перед закапыванием оттягивают нижнее веко и впускают капли в наружный угол глаза. Во внутренний угол не рекомендуют капать лекарство, так как оно через протоки слезного мешка частично выливается в носовую полость. В пипетку набирают не более двух капель лекарства, так как в конъюнктивальном пространстве глаза помещается не более 1 капли, вторая капля вытекает и ее необходимо снять с кожи ваткой. Если врач прописал больному закапывать по 2 капли 3 раза в день, то необходимо в каждый глаз капать 2 раза и так 3 раза в день.
Закапывание капель в ухо проводится после очищения слухового прохода ватной турундой от гноя. В ухо капают только подогретое до температуры тела лекарство, так как холодные капли, раздражая лабиринт, могут вызвать головокружение и рвоту. Перед закапыванием необходимо больного уложить на бок, левой рукой оттянуть ушную раковину больного уха кзади и вверх для выпрямления наружного слухового прохода, а правой рукой в этот момент закапать подогретое лекарство. Повернуть голову и лечь на больное ухо можно только через 10 минут, для того чтобы не всосавшиеся капли могли вытечь. Взрослым закапывают в среднем 6–8 капель, детям – по указанию врача.
Введение лекарственных средств в конъюнктивальный мешок требует большой осторожности, так как роговица глаза имеет нежный эпителий, повреждение которого может привести к необратимым изменениям. Растворы солей ртути, свинца в глаз не закапывают, а серебра нитрат используют не выше 2% концентрации. Вторая особенность глаза состоит в том, что его конъюнктива обильно снабжена капиллярами, через которые легко всасываются в кровь лекарственные вещества. При закапывании в глаз ядовитых веществ может произойти отравление. Третья особенность глаза связана с поверхностным расположением окончании, чувствительных нервов в роговице и других тканях глаза. В связи с этим сильно и длительно раздражающие и прижигающие вещества в конъюнктивальный мешок не вносят.
Растворы лекарственных веществ в конъюнктивальный мешок вносят в количестве 2 капель, так как большее количество конъюнктивальный мешок не вмещает.
На слизистые оболочки носа, глотки, гортани, бронхов наносят растворы лекарственных веществ в виде капель пара, аэрозолей. Некоторые из них могут быть нанесены на слизистую оболочку носа, например сухой питуитрин. Раздражающие вещества на эти слизистые оболочки (за исключением умеренной концентрации паров раствора аммиака) не наносят из-за возникновения кашлевого и рвотного рефлексов. Через указанные слизистые оболочки (за исключением гортани) легко всасываются лекарственные вещества в кровь, поэтому следует соблюдать осторожность в применении сильнодействующих веществ (например, местного анестетика дикаина).
В гайморову полость носа вводят шприцем противомикробные и противовоспалительные лекарственные вещества в смеси с коллоидными растворами, чтобы удлинить их местное действие и замедлить всасывание лекарственного вещества в кровь.
С целью местного действия на слизистые оболочки желудочно-кишечного тракта и влагалища применяют трудно растворимые вещества или вещества средней растворимости, но в лекарственных формах с регулируемой (постепенной) их отдачей или ограниченным всасыванием в кровь. Для этих целей применяют порошки, таблетки, пасты, мази, эмульсии, суппозитории кишечные и влагалищные, спринцевания, клизмы. Выбор той или иной лекарственной формы или готового лекарственного средства для местного нанесения на различные слизистые оболочки зависит от свойств лекарственных препаратов и их лекарственных форм, а также от особенностей слизистых оболочек.
В мочевой пузырь вводят не раздражающие растворы. Опасности резорбции из полости мочевого, пузыря нет, так как его слизистая оболочка практически не всасывает лекарственные вещества. В противоположность ему слизистая оболочка мочеиспускательного канала хорошо всасывает лекарственные вещества. В мужскую уретру вводят не раздражающие бужи и растворы.
Для прямого местного действия лекарственных веществ на внутренние органы, которые не имеют непосредственных сообщений с внешней средой, вводят лекарственные вещества шприцем через проколы наружных тканей. В полости вводят мелкодисперсные суспензии, коллоидные растворы, эмульсии или производят промывание их водными растворами, например, противомикробных, противоопухолевых средств. В плевральную полость вводят через прокол между ребрами, в полость брюшины — через прокол в брюшной стенке, а в полость сустава — через прокол кожи и суставной капсулы. Внутрибрюшинный путь введения лекарственных средств для резорбтивного действия очень часто используется в экспериментальной медицине, но в клинических условиях он применяется редко.
В спинномозговой канал вводят растворы шприцем через прокол между позвонками. При этом нужно исключить ранения мозга и учитывать, что спинномозговая жидкость сообщается, с желудочком продолговатого мозга, в основании которого находятся жизненно важные центры дыхательный и сердечно-сосудистый. Прямое проникновение к ним лекарственных веществ мажет очень легко превысить допустимую концентрацию и вызвать необратимый паралич, поэтому калиевые соли лекарственных веществ в спинномозговой канал не вводят. В спинномозговой канал обычно вводят водные растворы натриевых солей.
Местные анестетики вводят в нервные стволы или в окружающую клетчатку.
В артерию органа вводят растворы веществ струйным или капельным способом с целью максимального воздействия на инфекционный или неопластический процесс. В артерию органа с диагностическими целями вводят растворы рентгеноконтрастных веществ. При таком способе введения вещество из капилляров проникает в ткани данного органа.
При прекращении сердечной деятельности с целью ее возобновления в общую сонную артерию нагнетают (по направлению к сердцу) кровь, физиологический раствор или противошоковые растворы с добавлением нескольких капель ампульного раствора адреналина, при этом рассчитывают на проникновение нагнетаемого раствора в коронарные сосуды и последующее возбуждение сердца.
В тело органа вводят растворы лекарственных веществ для наибольшего лечебного воздействия, например, противоопухолевые средства — непосредственно в злокачественную опухоль.
В полость гнойника вводят растворы и суспензии противомикробных средств, ферментов и других препаратов в тех случаях, когда вокруг гнойника образовалась капсула, препятствующая проникновению лекарственных веществ из него в кровь.
Выбор лекарственных веществ и лекарственной формы для введения в полости и тело органов зависит от анатомических особенностей тела и цели применения средства. При всех условиях следует исключить возможность прямого попадания суспензии в кровеносный сосуд во избежание закупорки ее частицами мелких сосудов мозга и сердца, которая может повлечь серьезные последствия вплоть до внезапной смерти.
Электрофорез.Этот путь основан на переносе лекарственных веществ с поверхности кожи в глубоколежащие ткани с помощью гальванического тока.
2. Ингаляции(от лат. inhalo — вдыхать).
Таким путем вводятся в организм газы (летучие анестетики), легко испаряющиеся жидкости, порошки (хромогликат натрия), аэрозоли (бетта-адреномиметики). Через тончайшие стенки легочных альвеол, имеющих богатое кровоснабжение, лекарственные вещества быстро всасываются в кровь, оказывая местное и системное действие. При прекращении ингаляции газообразных веществ наблюдается и быстрое прекращение их действия (эфир для наркоза, фторотан и др.). Вдыханием аэрозоля (беклометазон, сальбутамол) достигается их высокая концентрация в бронхах при минимальном системном эффекте. В большинстве случаев частицы размером более 5 мкм в диаметре оседают в верхних дыхательных путях, размером около 2 мкм достигают концевых разветвлений бронхов и бронхиол; большинство частиц размером менее 1 мкм выдыхается. По мере разветвления бронхов скорость воздушного потока снижается и частицы, находящиеся в нем, оседают на слизистые оболочки.
Преимущества состоят в том, что при ингаляции в форме газов препараты могут быстро захватываться и элиминироваться, что позволяет тщательно контролировать их действие. Это послужило основанием для такого метода введения лекарственных средств в анестезиологии. Аэрозоли обеспечивают большую концентрацию препарата местно и оказывают действие на бронхи (сальбутамол, беклометазон), максимально уменьшают системные эффекты; лекарственные формы в аэрозолях больной может применять самостоятельно.
К недостаткам относятся необходимость специального устройства, сложность использования аэрозолей под давлением для некоторых больных; если больной находится в сознании, препарат не должен оказывать раздражающего действия. Лекарственные средства, предназначенные для местного воздействия, должны применяться только в том случае, если бронхи проходимы, т. е. не должно быть слизистых пробок, например при бронхиальной астме.
Раздражающие вещества путем ингаляции не вводятся в организм, кроме того, поступающие лекарственные средства в левые отделы сердца через вены могут вызвать кардиотоксический эффект.
3. Парентеральным (греч. para - рядом, вблизи, entern - кишечник) называется способ введения лекарственных веществ в организм, минуя пищеварительный тракт.
Парентеральное введение лекарственных средств:
· Обеспечивает быстрое поступление в кровь при невозможности перорального введения;
· Предпочтительно в случае разложения веществ в желудочно-кишечном тракте или затрудненного всасывания.
Различают следующие парентеральные пути введения лекарственных веществ.
1. В ткани:
• внутрикожно;
• подкожно;
• внутримышечно;
• внутрикостно.
2. В сосуды:
• внутривенно;
• внутриартериально;
• в лимфатические сосуды.
3. В полости:
• в плевральную полость;
• в брюшную полость;
• внутрисердечно;
• в суставную полость.
4. В субарахноидальное пространство.
Определенные инъекции выполняет врач,
но все необходимое готовит медсестра.
Преимущества парентерального способа:
1. Быстрота действия –при оказании экстренной помощи, рвоте, бессознательном состоянии.
2. Большая точность дозировки - т.к. исключается влияние желудочного сока и ферментов пищеварительного тракта на лекарственные средства.
3. Исключается – барьерная роль печени.
4. Применяется длябольных находящихся в бессознательном состоянии.
Недостатки:
1. Необходимость соблюдения правил асептики и антисептики.
2. Возможность осложнений.
3. Наличие страха боли пациента перед вмешательством.
4. Обязательность профессиональной компетентности.
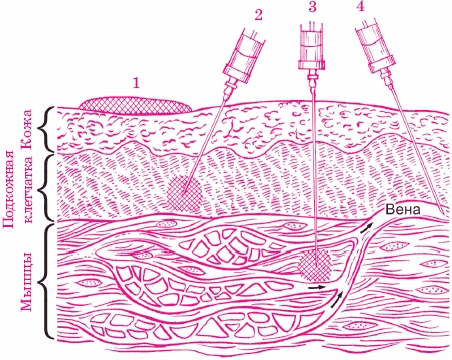 К парентеральным способам применения лекарственных средств относятся различные виды инъекций, ингаляции, электрофорез, поверхностное нанесение препаратов на кожу и слизистые оболочки (рис. 48).
К парентеральным способам применения лекарственных средств относятся различные виды инъекций, ингаляции, электрофорез, поверхностное нанесение препаратов на кожу и слизистые оболочки (рис. 48).
Рис. 48. Парентеральные пути введения лекарства в организм: 1 - накожный; 2 - подкожный; 3 - внутримышечный; 4 – внутривенный
Парентеральное введение лекарств осуществляют посредством
инъекции (лат. injectum -вбрасывать, впрыскивать) - введения в организм жидкости с помощью шприца.
В современной медицине в связи с распространением особо опасных болезней, передающихся с кровью (ВИЧ-инфекция, гепатиты и др.), во всём мире применяют одноразовые шприцы и иглы.
Кроме того, по показаниям при проведении различных процедур в настоящее время продолжают использовать специальные шприцы - такие, как шприц Жане.
Устройство шприца:
Шприц состоит из цилиндра (2 отверстия), поршня со стержнем и рукояткой, подыгольного конуса.
Ёмкость шприца необходимо выбирать в зависимости от количества раствора, которое необходимо ввести.
Иглу необходимо выбирать в зависимости от места инъекции, от количества и характера раствора. Длина иглы зависит от предполагаемой глубины инъекции.
| Вид инъекции | Введение лекарственного раствора | Емкость шприца |
| в/к | не более 0,5 мл. | 1,0 |
| п/к | от 0,5 мл до 2 мл | 2,0 |
| в/м | от 1 мл до 10мл | 5,0 – 10,0 |
| в/в | до 20 мл | 20,0 |
Как правило, для инъекций применяют шприцы ёмкостью 1 мл, 2 мл, 5 мл, 10 мл и 20 мл. Кроме стандартных шприцев, для парентерального введения лекарственных веществ, применяют и другие разновидности шприцев.
Внутривенно вводятся лекарственные вещества в форме водных растворов, что обеспечивает быстрое наступление и точное дозирование эффекта; быстрое прекращение поступления препарата в кровь при возникновении побочных реакций и др.
Преимущества состоят в обеспечении немедленной доставки лекарственного вещества с кровью в необходимой легко регулируемой концентрации. При появлении побочных эффектов введение можно прекратить. Этим путем вводят препараты, не всасывающиеся в кишечнике или обладающие сильным раздражающим свойством, например противораковые средства, которые не могут быть использованы другим путем. Препараты, быстро разрушающиеся (t1/2 несколько минут), можно вводить длительно путем вливания (окситоцин) и таким образом обеспечивать его стабильную концентрацию в крови.
Существенным отрицательным моментом введения в вену является отсутствие биологической фильтрации их, которая имеет место при других способах применения. Между тем в вену могут попасть мельчайшие частицы, которые проникают в препарат в процессе приготовления или пузырьки воздуха, когда раствор набирают в шприц. Посторонние частицы могут находиться в системах склянок, трубок, игл, катетеров, используемых при капельном способе введения. Поэтому внутривенное введение применяют только при оказании экстренной медицинской помощи для получения быстрого эффекта или в тех довольно редких случаях, когда лекарственное средство при других путях введения разрушается или не всасывается в кровь.
При введении лекарственных средств парентеральными путями необходимо соблюдать антисептику. Недопустимо введение в вену и костный мозг масляных растворов, суспензий и водных растворов с пузырьками газов, так как в этом случае может произойти эмболия (закупорка) артерий с образованием инфарктов в органах или даже может наступить моментальная смерть.
Недостатки заключаются в том, что при слишком быстром введении концентрация препарата в крови может значительно увеличиться, так как физиологические механизмы распределения и элиминации не способны сбалансировать быстро увеличивающееся количество вещества. Сердце и мозг особенно чувствительны к некоторым лекарственным средствам, действие которых может быть непродолжительным: всего в течение однократного прохождения через них крови. Время циркуляции, определяемое по скорости, с которой кровь проходит от руки до языка, составляет в норме 13±3с, поэтому внутривенное введение дозы препарата в течение 4—5 таких периодов позволяет в большинстве случаев избежать чрезмерно высокой его концентрации в плазме.
При внутривенном способе введения по ходу вены могут возникнуть боль и местные тромбозы, которые могут быть обусловлены длительным введением веществ, раздражающих ткани, например диазепама (сибазона) или микрокристаллических веществ. При длительных инфузиях также существует риск инфицирования катетера, поэтому следует периодически изменять место его введения в вену. Внутривенный способ является также основным путем инфицирования вирусами гепатита В и иммунодефицита человека.
Внутриартериалъное введение используется, когда необходимо быстро создать высокую концентрацию препарата только в соответствующем органе (печень, сосуды конечностей и др.) Оно используется в случаях заболеваний некоторых органов (печень, сосуды конечности), когда лекарственные вещества быстро метаболизируются или связываются тканями, создавая высокую концентрацию препарата только в соответствующем органе. Тромбоз артерии — более серьезное осложнение, чем венозный тромбоз.
Интратекальноевведение (в субарахноидальное пространство). Этот путь применяют для спинномозговой анестезии, а также в тех случаях, когда необходимо создать высокую концентрацию вещества непосредственно в центральной нервной системе (например, антибиотика или глюкокортикоида).
Внутримышечно вводятся водные, масляные растворы и суспензии лекарственных веществ, что дает относительно быстрый эффект.
Преимущества состоят в том, что препарат всасывается быстрее, чем при подкожном введении. Внутримышечно можно вводить вещества, обладающие раздражающим свойством, депо-препараты, например пенициллины, нейролептики, гидроксипрогестерон.
К недостаткам относится тот факт, что больной не может вводить препарат самостоятельно, введение может быть болезненным. Связывание в тканях или выпадение в осадок из раствора замедляет поступление препарата в кровоток (дифенин, диазепам), замедляется всасывание при недостаточности периферического кровообращения. Суспензии и масляные растворы в связи с медленной всасываемостью способствуют формированию местной болезненности. Не исключен риск инфекции (абсцедирование). Введение лекарственных средств вблизи нервных стволов может вызвать их раздражение и сильные боли. Опасным может оказаться случайное попадание иглы в кровеносный сосуд. При введении иглы в мышцу необходимо исключить ее попадание в крупные кровеносные сосуды. Если из иглы вытекает кровь, то вводить суспензии, масляные растворы и эмульсии нельзя: частицы попадут в общий кровоток и может наступить эмболия сосудов жизненно важных органов.
Подкожно вводятся водные и масляные растворы. При этом всасывание лекарств происходит медленнее, лечебный эффект проявляется постепенно. К преимуществам относятся обеспечение надежности действия препаратов, возможность их введения самим больным.
Недостатки заключаются в неудобстве введения по сравнению с приемом внутрь. Под кожу нельзя вводить растворы раздражающих веществ, которые могут вызвать омертвение (некроз) тканей. Следует помнить, что при недостаточности периферического кровообращения (шок) подкожно введенные вещества всасываются слабо. Повторные инъекции инсулина вызывают атрофию жировой ткани, что сопровождается колебаниями всасываемости препарата. Часто использовать этот путь введения нельзя из-за накопления посторонних частиц в соединительной ткани и образования вокруг мест инъекций гранулем.
Путем ингаляции вводятся в организм газы (летучие анастетики), порошки и аэрозоли.
Для получения локального эффекта на поверхность кожи или слизистых оболочек лекарственные средства наносятся местно, или накожно.
С помощью электрофореза осуществляется перенос лекарственных веществ с поверхности кожи в глубоколежащие ткани с помощью гальванического тока.
Правила проведения инъекций. В настоящее время инъекции производятся только одноразовыми шприцами различного объема (от 1 до 20 см3 и более). Иглы к ним выпускаются длиной от 1,5 до 10 см и более и диаметром от 0,3 до 2 мм, стерилизуются в заводских условиях с указанием срока применения.
Перед тем как набрать лекарство из ампулы, необходимо внимательно сверить соответствие его названия названию препарата, назначенного больному, определить годность лекарственного средства по внешнему виду и маркировке. Чтобы открыть ампулу, ее надпиливают пилочкой, обрабатывают ватным шариком, смоченным в спирте. Открытую ампулу берут в левую руку, правой рукой вводят в нее иглу шприца и набирают лекарственное вещество. Держа шприц вертикально, вытесняют из него воздух до появления на конце иглы капли жидкости, затем ее заменяют на стерильную. Если препарат набирают из флакона, то вначале его металлический колпак обрабатывают ватным шариком, смоченным в спирте, стерильным пинцетом снимают его центральную часть и открывшуюся пробку протирают спиртом. В готовый шприц набирают воздух в объеме вводимого лекарства для образования повышенного давления и прокалывают иглой резиновую пробку. Флакон поворачивают дном вверх и набирают необходимое количество лекарства, меняют иглу и, вытолкнув из шприца воздух, производят укол.
Лекарственные средства для инъекций, которые находятся во флаконе в виде порошка, нужно предварительно растворить. Для этого применяют 0,25-0,5%-ные растворы новокаина, изотонический раствор натрия хлорида, дистиллированную воду.
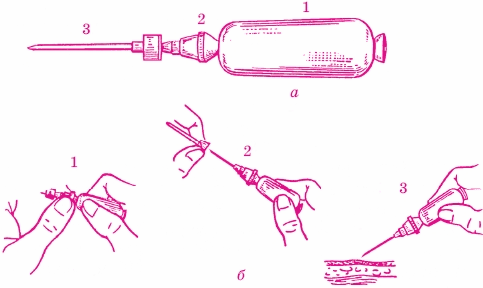 Особую конструкцию шприцев представляет шприц-тюбик в виде полиэтиленовой прозрачной ампулы (рис. 49). На суженной ее части привинчена игла, которая имеет полиэтиленовую канюлю с ребристым ободком. Нижней частью игла выходит в просвет канюли и при заворачивании до конца прокалывает герметически запаянную ампулу с лечебным средством. Сверху на иглу надевается полиэтиленовый колпачок. Лекарственное вещество в ампуле и игла шприц-тюбика стерильны, в исходном состоянии игла не завинчена до конца. При введении лекарственного вещества шприц-тюбик берут в одну руку, а другой вращательным движением продвигают ободок в сторону ампулы до конца. После этого снимают колпачок и держат шприц-тюбик иглой вверх, выжимают из него воздух до появления капли жидкости на конце иглы и делают инъекцию.
Особую конструкцию шприцев представляет шприц-тюбик в виде полиэтиленовой прозрачной ампулы (рис. 49). На суженной ее части привинчена игла, которая имеет полиэтиленовую канюлю с ребристым ободком. Нижней частью игла выходит в просвет канюли и при заворачивании до конца прокалывает герметически запаянную ампулу с лечебным средством. Сверху на иглу надевается полиэтиленовый колпачок. Лекарственное вещество в ампуле и игла шприц-тюбика стерильны, в исходном состоянии игла не завинчена до конца. При введении лекарственного вещества шприц-тюбик берут в одну руку, а другой вращательным движением продвигают ободок в сторону ампулы до конца. После этого снимают колпачок и держат шприц-тюбик иглой вверх, выжимают из него воздух до появления капли жидкости на конце иглы и делают инъекцию.
Рис. 49. Шприц-тюбик: а - общий вид: 1 - корпус, 2 - канюля с иглой, 3 - защитный колпачок; б - использование: 1 - прокалывание мембраны в корпусe поворотом канюли до упора, 2 - снятие колпачка с иглы; 3 - положение при вкалывании иглы
При выполнении инъекций потенциально возможно возникновение осложнений: появление инфильтрата, абсцесса, инфицирование организма, медикаментозная эмболия, аллергические реакции и др.
Инфильтратом называется накопление в ткани клеточных элементов, крови, лимфы, которое сопровождается местным уплотнением и увеличением объема тканей. Это наиболее частое осложнение подкожных и внутримышечных инъекций, выполненных с нарушением техники введения лекарств. При образовании инфильтратов рекомендуются местные согревающие компрессы, грелки.
Абсцесс - гнойное воспаление мягких тканей с образованием полости. Его образование может быть следствием недостаточного обеззараживания места проведения инъекции, применения загрязненных игл и др. Лечение абсцессов чаще всего хирургическое.
Передача инфекции (вирусный гепатит, СПИД) также происходит при использовании недостаточно стерильных шприцев.
Медикаментозная эмболия наблюдается иногда при подкожных инъекциях масляных растворов или при внутримышечных инъекциях, когда нарушается техника введения лекарств.
Аллергические реакции - очень частые осложнения инъекций. Наиболее серьезной аллергической реакцией на фоне лекарственной терапии является анафилактический шок, который может развиться внезапно и характеризуется резким снижением артериального давления, спазмом бронхов, потерей сознания.
| <== предыдущая лекция | | | следующая лекция ==> |
| ФИЗИЧЕСКИЕ, ХИМИЧЕСКИЕ И ЭКСПЛУАТАЦИОННЫЕ СВОЙСТВА МАТЕРИАЛОВ | | | Методы педагогического исследования, их классификация |
Дата добавления: 2017-01-29; просмотров: 3371;
