Физикальное обследование
• Целью обследования являются:
• исключение внесердечных причин боли, заболеваний сердца неишемическо-
го происхождения (перикардит, поражения клапанов), а также внесердечных причин, потенциально способствующих усилению ишемии (например, анемии):
• выявление сердечных причин, усиливающих (или вызывающих) ишемию
миокарда (сердечная недостаточность, артериальная гипертония).
ЭКГ
ЭКГ покоя - основной метод оценки больных с ОКС. Регистрацию ЭКГ следует стремиться проводить во время симптомов и сравнивать с ЭКГ, зарегистрированной после их исчезновения. Желательно сравнение зарегистрированной ЭКГ со "старыми" (снятыми до настоящего обострения), особенно при наличии гипертрофии левого желудочка или предшествовавшего ИМ. Зубцы О, указывающие на рубцы после инфарктов, высоко специфичны для наличия выраженного коронарного атеросклероза, но не свидетельствует о нестабильности в настоящий момент.
Таблица 1. Классификация нестабильной стенокардии
(СW Натт, Е. Вrаипwald Circulation 2000: 102:118.)
•
| А развивается в присутствии экстракардиальных факторов которые усиливают ишемию миокарда. Вторичная НС | В развивается без экстракардиальных факторов Первичная НС | С - возникает в пределах 2-х недель после инфаркта Постинфарктная НС | |
| I - Первое появление тяжелой стенокардии, прогрессирующая стенокардия; без стенокардии покоя | 1А | 1В | 1С |
| II - Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 ч; (стенокардия покоя, подо-страя | НА | ИВ | НС |
| III- Стенокардия покоя в предшествующие 45 ч (стенокардия покоя, острая | ША | ШВ ШВ - Тропоннн -И1В - Тропонин + |
• ЭКГ- признаки нестабильной КБС - смещения сегмента SТ и изменения зубца Т. Особенно велика вероятность наличия НС при сочетании соответствующей клинической картины с депрессиями сегмента SТ, превышающими 1 мм в двух и более смежных отведениях, а также инверсией зубца Т >1мм в отведениях с преобладающим зубцом R (последний признак менее специфичен). Глубокие симметричные инверсии зубца Т в передних грудных отведениях часто свидетельствуют о выраженном проксимальном стенозе нисходящей ветви левой коронарной артерии. Неспецифические изменения сегмента ST и изменения зубца Т, не превышающие по амплитуде 1 мм, менее информативны.
• Примечание автора. В условиях скорой помощи, во избежание диагностической ошибки, при неубедительных данных ЭКГ следует ориентироваться не на высоту смещения сегмента ST, не на «подсчёт пресловутых миллиметров», а на клиническую манифестацию приступа, сравнение его с предыдущими, на вдумчивый анализ всех имеющихся данных.
А.Л. Сыркин с соавторами [27] считает, «что раздел классификации IIIВ устарел, поскольку, по сегодняшним представлениям, положительный тропониновый тест служит основанием для установления диагноза «инфаркт миокарда».
Ещё два примера, которые иллюстрируют, (в который раз!) к чему приводит недооценка клинических данных и переоценка данных ЭКГ.
Б-й Н.,70 лет,
Жалобы: Диффузные головные боли, тяжесть в области сердца.
Заболел остро, около 2-х часов назад, приступ протекает типично. Предыдущий приступ был давно. (Стиль написания карты сохранен полностью).
Из анамнеза морби: перенес инфаркт миокарда, когда не помнит, справок дома нет. Страдает гипертонической болезнью. Данные объективного обследования: число дыханий - 16 в 1 мин., частота пульса – 100 в 1 мин. Артериальное давление – 200/120 мм. (обычного - не знает). Записана ЭКГ (См. рис 40,) ЭКГ-заключение – синусовая тахикардия, ч.с.с 100 в 1 мин. , гипертрофия левого желудочка. Без динамики.
Диагноз - ГБ, III, криз, ИБС, ПИКС.
Оказанная помощь: Р-р магнезии 25% - 10,0 в/в, Фуросемид 1%-1,0 в/в.
После терапии – Приступ купирован, артериальное давление 150/90, число сердечных сокращений – 90 в 1 мин., больной оставлен дома, от госпитализации отказался.
Через 1 час 32 минуты поступает повторный вызов. (Направлена кардиологическая бригада).
Жалобы: Интенсивные, раздирающие боли за грудиной без иррадиации, резкая слабость, потливость. Заболел остро в 23 часа, когда отметил давящие загрудинные боли, ( у первого врача только тяжесть в области сердца), повысилось артериальное давление, вызвал скорую помощь. После терапии первой бригады боль на короткое время прошла, снизилось артериальное давление. Через 5 минут после отъезда бригады вновь появилась боль, нитроглицерин – без эффекта. Из-за нарастающей боли, потливости вызвал скорую помощь.
Из анамнеза: ИБС,ПИКС( 99, 08 г.г.) Стенокардия II ф.к., ГБ II. Отмечено удлинение и учащение приступов. Ухудшение состояния связывает с работой в саду.
Заключение ЭКГ , записана кардиологической бригадой)- (Рис41).
Ритм синусовый, 66 в 1 мин, миграция водителя ритма. Диагноз: ИБС, ОКС с подъемом сегмента ST, ПИКС (99, 08). Экстрасистолическая аритмия. Больной госпитализирован в горбольницу № 33.
При сравнении двух карт вызовов обращает внимание разница в полученной информации у одного и того же больного, но полученная разными врачами. При этом следует учесть, что при повторном вызове состояние больного было гораздо тяжелее: АД 95/60мм. рт ст. ( против 150/90 при первом посещении), число дыханий 20 в 1 мин ( 16 в 1 мин. при первом вызове), кожный покров бледный, влажный (против физиологической окраски на первом вызове). В ЭКГ-заключении у первого врача сказано: без динамики. С чем сравнивалась электрокардиограмма, по какому поводу она записывлась? Очевидно, эти «мелочи» врача не интересовали. В первом случае - набор информации без надлежащего анализа. Например: «Приступ протекает типично». И эта фраза сразу успокаивает врача. Во избежание такой «демобилизации» больному следовало задать вопрос: Вызывал ли и раньше скорую помощь ? И такой вопрос может подтвердить (или не подтвердить) идентичность приступа. А именно такой вопрос задан не был. Далее. Частота сердечных сокращений 100 в 1 минуту. Чем объяснить тахикардию у больного без гипертермии, лежащего в постели?. Не обратил внимания врач и на такие «детали» как депрессия сегмента ST I , II, avL, V3 –V5, QRS I, II, avL - в виде «.М». И как результат, именно в этих отведениях через 1,5 часа изменения, настолько убедительны, что увидеть инфаркт миокарда сможет даже человек мало знакомый с ЭКГ. Вот к чему приводит приоритет «миллиметров» в ущерб клинической картине. И в итоге - неверный диагноз, неверная тактика ( больной ОКС оставлен дома), и поздняя госпитализация ( через 3 часа !).
.
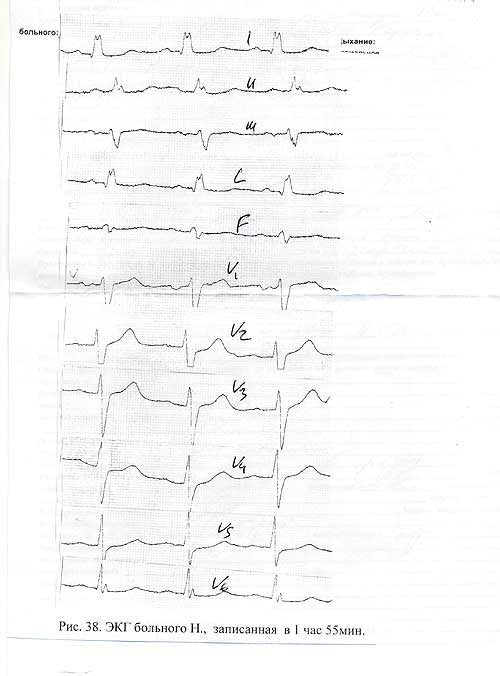
Рис. 40.
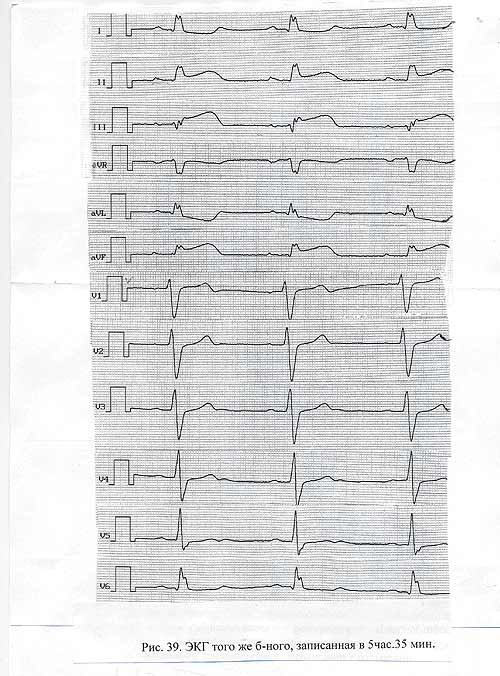
Рис. 41
Б-я З-а 77 лет, вызов поступил 11.12.09. в 10 часов 41 мин., прибытие в 11часов 20 мин. Жалобы. (Приводим дословно). «На интенсивные боли за грудиной с иррадиацией в обе стороны от грудины, не купируются после двух доз нитроминта. Аналогичные приступы второй день. Сегодня с 10 часов не купируются подручными средствами. Отмечает усиление болевого приступа, обратилась в скорую помощь. В анамнезе: Сахарный диабет, ИБС, стенокардия напряжения, ГБ.III. Отмечена длительность болевого приступа 1час 20 мин., усиление приступов. Из объективных данных: Тоны сердца приглушены, ритмичные, АД 180/100 мм. рт. ст, Ч.С.С - 100 в 1 мин. Характеристика пульса не указана. ЭКГ – (Рис. 42). Синусовый ритм, гипертрофия левого желудочка. Ишемические изменения по передне-перегородочной с переходом на верхушку (- ST V2 – V4). На основании всех этих данных ставится диагноз: ИБС, ОКС без подъёма ST. Сахарный диабет, II тип. После проведения терапии больная госпитализирована в ГКБ № 14. Уже на этапе приёмного отделения (по информации заведующего отделением) у больной диагностирован инфаркт миокарда, заднебазальный.
А теперь проанализируем приведенный пример. Хорошо описаны жалобы, что сразу должно было направить мысль врача в направление диагноза «инфаркт миокарда» – интенсивные боли за грудиной, с иррадиацией в обе стороны от грудины, без эффекта от двух доз нитроминта, чего не было раньше, длительность болевого приступа – 1 час 20 мин., усиление боли. Глухость тонов сердца у больной гипертензивной болезнью при наличии высокого давления ( 180/100 мм . рт. ст.) Короче говоря, имеющихся данных было достаточно для того, чтобы диагностировать или хотя бы заподозрить инфаркт миокарда (клинически, даже без данных ЭКГ). Что касается данных ЭКГ. Нельзя не увидеть выраженную депрессию сегмента ST в отведениях V2 – V5. Само ЭКГ-заключение практически отсутствует, Есть перечень патологических признаков без анализа. В результате – нет заключения, неправильный диагноз (ОКС без подъёма ST, что соответствует нестабильной стенокардии, при которой не бывает изменений, которые есть на ЭКГ и которые описала врач. Если бы рассуждения врача были логическим продолжением тех жалоб, которые предъявила больная, если были сняты дополнительные отведения, врач, безусловно, увидела бы картину инфаркта миокарда задней стенки, что и было подтверждено в стационаре. Больная была бы госпитализирована в тот стационар, где в соответствии с приказом УЗ и должны лечиться больные инфарктом миокарда. Короче говоря, мы имеем классический пример нарушения принципа логического треугольника - отсутствие логической связи между жалобами, объективными данными, включая ЭКГ, и диагнозом, а значит и тактикой. А результат нам известен. Для большей объективности данные, содержащиеся в карте вызова были введены в автоматизированную компьютерную систему «Неотложная кардиология». Вот её ответ «Инфаркт межжелудочковой перегородки сердца, наиболее вероятный». Вот, что такое «ОКС без подъёма сегмента ST» в понимании не очень грамотного, чтобы не сказать более категорично, врача с большим стажем. Чтобы не сказать более категорично.
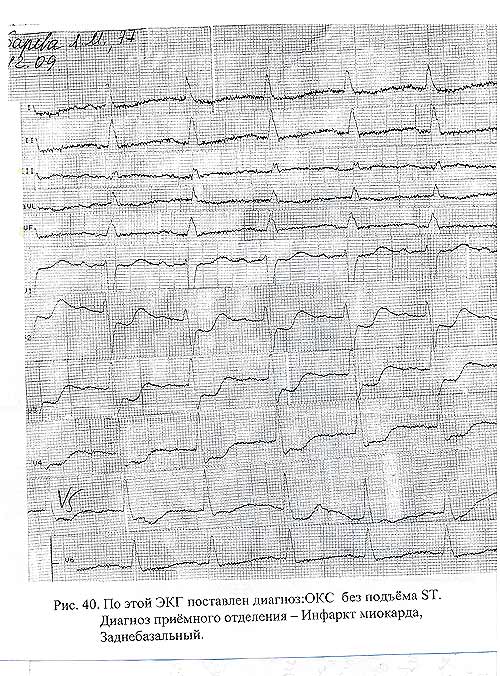
Рис. 42
По мнению ряда отечественных и зарубежных авторов чувствительность ЭКГ-диагностики инфаркта миокарда составляет всего 56 %, следовательно, у 44 % пациентов с острым инфарктом миокарда ЭКГ-признаки инфаркта миокарда – отсутствуют. [26] Это замечание имеет особенное значение для работников скорой помощи, которые встречаются с такими больными буквально с первых минут, когда возможно не отреагировали и эти 56 %.
Профессор Л. М. Рахлин сказал как-то:
Дата добавления: 2016-05-11; просмотров: 786;
