Гипоурикемия — состояние, характеризующееся снижением концентрации мочевой кислоты в крови ниже нормы.
Наиболее частая причина: недостаточность ксантиноксидазы и/или сульфитоксидазы (см. статью «Недостаточность ферментов» в приложении «Справочник терминов»).
Проявляется гиперурикемия:
• Образованием кристаллов ксантина и конкрементов в тканях почек, вокруг суставов, в мышцах.
• Мышечными судорогами и нистагмом (обусловлены миозитами, поражением центральных и периферических нейронов, а также нервных стволов).
Глава 11
ТИПОВЫЕ РАССТРОЙСТВА ЛИПИДНОГО ОБМЕНА
Липиды – разнородные по химическому составу вещества. В организме человека имеются разнообразные липиды: жирные кислоты, фосфолипиды, холестерин, триглицериды, стероиды и др. Потребность человека в жирах колеблется в диапазоне 80-100 г в сутки.Ы Вёрстка. Имеется ПОДСТРАНИЧНОЕ ПРИМЕЧАНИЕ (отноской не оговорено). Текст подстраничного примечания в тёмно-зелёном:
Типовые формы патологии
Наиболее распространенными типовыми формами патологии липидного обмена являются: –ожирение, –истощение, –липодистрофии, –липидозы и –дислипопротеинемии (рис. 11–1).
Ы ВЁРСТКА вставить файл «ПФ Рис 11 01 Типовые формы патологии липидного обмена»

Рис.11–1.Типовые формы патологии липидного обмена.
•В зависимости от уровня нарушений метаболизма липидов выделяют расстройства:
– Переваривания и всасывания липидов в ЖКТ (например, в результате дефицита липаз поджелудочной железы, нарушения желчеобразования и желчевыделения, расстройств полостного и «мембранного» пищеварения).
– Трансмембранного переноса липидов из кишечника в кровьи утилизации их клетками (например, при энтеритах, нарушении кровообращения в стенке тонкого кишечника).
– Метаболизма липидов в тканях (например, при дефекте или недостаточности липаз, фосфолипаз, ЛПЛазы).
•В зависимости от клинических проявлений различают:–ожирение, – истощение, – дислипопротеинемии, – липодистрофии,–липидозы.
Ожирение
В норме содержание жировой ткани у мужчин составляет 15–20% массы тела, у женщин — 20–30%.
Ожирение — избыточное (патологическое) накопление жира в организме в виде триглицеридов. При этом масса тела увеличивается более чем на 20–30%.
По данным экспертов ВОЗ, в развитых странах Европы избыточную массу тела имеют от 20 до 60% населения, в России — около 60%.
Ожирение увеличивает риск возникновения ИБС (в 1,5 раза), атеросклероза (в 2 раза), гипертонической болезни (в 3 раза), СД (в 4 раза), а также некоторых новообразований (например, рака молочной железы, эндометрия и простаты).
Виды ожирения
Основные виды ожирения представлены на рис. 11–2.
Ы ВЁРСТКА вставить файл «ПФ Рис 11 02 Виды ожирения»
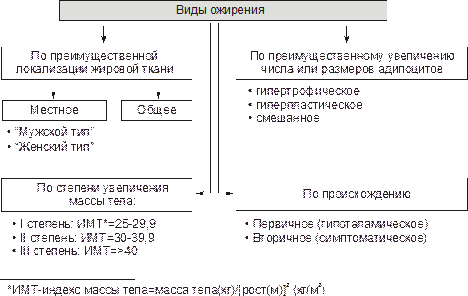
Рис.11–2.Виды ожирения. ИМТ — индекс массы тела (см. в тексте).
•В зависимости от степени увеличения массы тела выделяют три степени ожиренияв сравнении с понятием «идеальная масса тела».
Для оценки идеальной массы тела используют различные формулы. Наиболее простая из них — индекс Брока. Он рассчитывается путем вычитания из показателя роста (в см) цифры 100.
Индекс массы тела вычисляют по следующей формуле:
Ы ВЁРСТКА.Вставить формулу по центру, файл «Формула ИМТ Индекс массы тела»
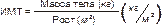
Масса тела считается нормальной при диапазоне индекса массы тела в диапазоне 18,5–24,9. При превышении этих значений говорят об избыточной массе тела (табл. 11–1).
Ы ВЁРСТКА.К таблице имеется примечание, от таблицы не отрывать.
Таблица 11–1.Степени ожирения
| ИМТ | Степень | Описательная оценка |
| 18,5–24,9 | Норма | |
| 25–29,9 | I | Повышенная масса тела («степень зависти окружающих») |
| 30–39,9 | II | Тучность («степень улыбки окружающих») |
| >40 | III | Болезненная тучность («степень сочувствия окружающих») |
Примечание. ИМТ — индекс массы тела
•По преимущественной локализации жировой ткани различают ожирение – общее (равномерное) и – местное (локальная липогипертрофия).
Выделяют две разновидности местного ожирения:
–Женский тип (гиноидный).При нем избыток подкожного жира отмечается преимущественно в области бёдер и ягодиц.
–Мужской тип (андроидный).Он характеризуется накоплением жира в области живота, спины и грудной клетки. Чаще он встречается у мужчин, но нередко развивается и у женщин.
•По преимущественному увеличению числа или размеров жировых клеток выделяют:
–Гиперпластическое ожирение (формируется за счёт преимущественного увеличения числа адипоцитов). Оно более устойчиво к лечению и в тяжёлых случаях требует хирургического вмешательства по удалению избытка жира.
–Гипертрофическое (развивается вследствие преимущественного увеличения массы и размеров адипоцитов). Такой вид ожирения чаще наблюдается после 30 лет.
–Гиперпластическо‑гипертрофическое (смешанное). Такая форма ожирения нередко выявляется и в детском возрасте.
•По генезу выделяют первичное ожирение и вторичные его формы.
–Первичное (гипоталамическое) ожирение.Это результат расстройств системы регуляции жирового обмена (липостата), т.е. самостоятельное заболевание нейроэндокринного генеза.
–Вторичное (симптоматическое) ожирение. Является следствием других форм патологии в организме, обусловливающих снижение энергозатрат (и следовательно — расхода триглицеридов жировой ткани, например, при гипотиреоидных состояниях или гиподинамии) либо активацию синтеза липидов (например, при СД, или гиперкортицизме).
Причины ожирения
•Причина первичного ожирения — нарушение функционирования системы «адипоциты – гипоталамус». Это является результатом дефицита и/или недостаточности эффектов лептина (по подавлению выработки нейронами гипоталамуса нейропептида Y, который повышает аппетит и чувство голода).
•Вторичное ожирение развивается при избыточной калорийности пищи и пониженном уровне энергозатрат организма. Энерготраты зависят от степени активности (прежде всего физической) и образа жизни человека. Недостаточная физическая активность является одной из важных причин ожирения.
Патогенез ожирения
В качестве основных выделяют: – нейрогенные, – эндокринные и – метаболические механизмы возникновения ожирения.
•Нейрогенные варианты ожирения
Нейрогенные (центрогенный и гипоталамический) варианты патогенеза ожирения представлены на рис. 11–3.
Ы ВЁРСТКА вставить файл «ПФ Рис 11 03 Нейрогенные механизмы ожирения»
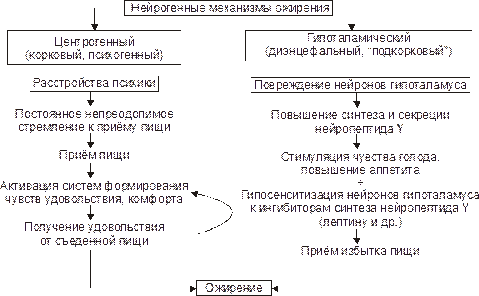
Рис.11–3.Нейрогенные механизмы ожирения.
– Центрогенный (корковый, психогенный) механизм — один из вариантов расстройства пищевого поведения (два других: неврогенная анорексия и булимия).
Причинамизапускаэтого механизма являются различные расстройства психики, проявляющиеся постоянным, иногда непреодолимым стремлением к приёму пищи.
К числу основных звеньев патогенеза центрогенного ожирения относят: 1) активацию серотонинергической, дофаминергической, опиоидергической и других систем, участвующих в формировании ощущений удовольствия и комфорта; 2) восприятие пищи как сильного положительного стимула (допинга), что ещё более активирует указанные системы — замыкается порочный круг центрогенного механизма развития ожирения.
– Гипоталамический (диэнцефальный, подкорковый) механизм.
Его причина: повреждение нейронов вентромедиального и паравентрикулярного ядер гипоталамуса (например, после сотрясения мозга, при энцефалитах, краниофарингиоме, метастазах опухолей в гипоталамус).
Наиболее важные звенья патогенезагипоталамического ожирения:
● Повышение синтеза и секреции нейропептида Y (без выясненной причины) нейронами заднелатерального вентрального ядра гипоталамуса.
●Прямое повреждение или раздражение нейронов названного выше ядра. Это стимулирует синтез и секрецию нейропептида Y и снижает чувствительность к факторам, ингибирующим синтез нейропептида Y (главным образом — к лептину). При этом, нейропептид Y стимулирует чувство голода и повышает аппетит, а лептин подавляет образование стимулятора аппетита — нейропептида Y.
●Нарушение участия гипоталамуса в формировании чувства голода. Это чувство формируется при снижении ГПК, сокращении мышц желудка при эвакуации пищи и его опорожнении (чувство пищевого дискомфорта — «сосёт под ложечкой»). Информация от периферических чувствительных нервных окончаний интегрируется в нервных ядрах гипоталамуса, ответственных за пищевое поведение.
●В результате вышеназванных процессов усиливается выработка нейромедиаторов и нейропептидов, формирующих чувство голода и повышающих аппетит(ГАМК, дофамина, β-эндорфина, энкефалинов) и/или нейромедиаторов и нейропептидов, формирующих чувство сытости и угнетающих пищевое поведение (серотонина, норадреналина, холецистокинина, соматостатина).
• Эндокринные варианты ожирения
К числу наиболее значимых эндокринных механизмов ожирения относят: ‑ лептиновый, ‑ гипотиреоидный, ‑ надпочечниковый и ‑ инсулиновый (рис. 11–4).
Ы ВЁРСТКА вставить файл «ПФ Рис 11 04 Патогенез ожирения»
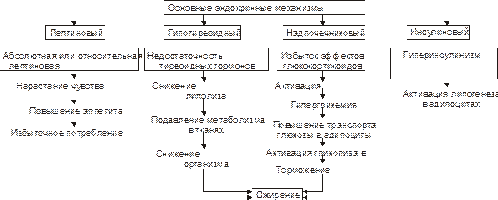
Рис.11–4.Варианты эндокринного патогенеза ожирения.
●Лептиновый механизм –ведущий в развитии первичного ожирения.
Лептин образуется в жировых клетках. Он уменьшает аппетит и повышает расход энергии организмом. Уровень лептина в крови прямо коррелирует с количеством белой жировой ткани. Рецепторы к лептину имеют многие клетки, в том числе — нейроны вентромедиального ядра гипоталамуса. Лептин подавляет образование и выделение гипоталамусом нейропептида Y.
Нейропептид Y формирует чувство голода, повышает аппетит, снижает энергорасходы организма. Между гипоталамусом и жировой тканью существует своего рода отрицательная обратная связь: избыточное потребление пищи, сопровождающееся увеличением массы жировой ткани, приводит к усилению секреции лептина. Это (посредством торможения выработки нейропептида Y) ослабляет чувство голода. Однако, у тучных людей этот регуляторный механизм может быть нарушен, например, из‑за повышенной резистентности к лептину или мутации гена лептина.
Липостат. Контур «лептин‑нейропептид Y» обеспечивает поддержание массы жировой ткани тела — липостата (или установочной точки организма в отношении интенсивности энергетического обмена). Помимо лептина, в систему липостата включены инсулин, катехоламины, серотонин, холецистокинин, эндорфины.
●Гипотиреоидный механизм ожирения является результатом недостаточности эффектов йодсодержащих гормонов щитовидной железы. Это снижает интенсивность липолиза, скорость обменных процессов в тканях и энергетические затраты организма.
●Надпочечниковый(глюкокортикоидный, кортизоловый)механизм ожирения активируется вследствие гиперпродукции глюкокортикоидов в коре надпочечников (например, при болезни или синдроме Иценко‑Кушинга). Под влиянием избытка глюкокортикоидов активизируется глюконеогенез (в связи с этим развивается гипергликемия), транспорт глюкозы в адипоциты, и гликолиз (происходит торможение липолитических реакций и накопление триглицеридов).
●Инсулиновый механизм развития ожирения развивается вследствие прямой активации инсулином липогенеза в жировой ткани.
●Другие эндокринные механизмы ожирения. Ожирение может развиваться также при других эндокринопатиях (например, при дефиците СТГ и гонадотрофных гормонов). Механизмы развития ожирения при этих состояниях описаны в главе 28 «Эндокринопатии»).
• Метаболические механизмы ожирения
Запасы углеводов в организме относительно малы. Они примерно равны их суточному приёму с пищей. В связи с этим выработался механизм экономии углеводов.
При повышении в рационе доли жиров скорость окисления углеводов снижается. Об этом свидетельствует соответствующее уменьшение дыхательного коэффициента (отношение скорости образования CO2 к скорости потребления O2). Если этого не происходит (при расстройстве механизма ингибирования гликогенолиза в условиях высокой концентрации жиров в крови), активируется механизм, обеспечивающий повышение аппетита и увеличение приёма пищи, направленное на обеспечение необходимого количества в организме углеводов. В этих условиях жиры накапливаются в виде триглицеридов. Развивается ожирение.
Истощение
Дата добавления: 2016-12-08; просмотров: 1015;
