Вторичный шов нерва
Больные, которым выполняют вторичный шов нерва, оперируются в плановом порядке врачами-нейрохирургами в специально оборудованных операционных. Операции выполняют при заживших ранах, у большинства больных они сводятся лишь к вмешательству на повреждённых нервах. Перед операцией проводят тщательное неврологическое обследование с использованием дополнительных электрофизиологических методов, что расширяет возможности диагностики и позволяет в последующем полнее оценивать степень восстановления функций пострадавшего нерва. В послеоперационном периоде в условиях неврологического стационара широко применяют различные способы консервативного лечения. Оперативные вмешательства, проводимые спустя значительные сроки после травмы нерва, имеют и отрицательные моменты. В некоторых случаях на месте бывшего повреждения возникают рубцовые изменения тканей, значительно затрудняющие наложение шва на нерв и отрицательно влияющие на регенерацию нерва.
Показания к наложению вторичного шва: • отсутствие признаков восстановления функции повреждённого нерва в течение 3 нед и более после травмы;
• выраженный болевой синдром в различные сроки после повреждения нерва, не поддающийся консервативным методам лечения. Отсроченный шов нерва накладывают также при отсутствии признаков регенерации после выполнения первичного шва в условиях общих хирургических отделений. Такие повторные операции предпринимаются, как правило, спустя длительные сроки после первой, так как врачи, наблюдавшие больных после выписки из хирургических отделений, учитывая указания о проведённом сшивании нерва, долго ждут появления признаков регенерации. Необходимо иметь в виду, что острые инородные тела, не удалённые при первичной хирургической обработке раны, могут перемещаться по тканям конечности и внедряться в нервный ствол. В таких случаях они являются причиной нарушения проводимости нерва и болевого синдрома.
При отсроченных операциях для доступа к повреждённому нерву применяют проекционные, внепроекционные доступы или нервный ствол обнажают с помощью эллипсовидного разреза, при котором удаляют весь рубцовый конгломерат (кожу, апоневроз и часть мышцы) до нервного ствола. Нервный ствол выделяют сначала со стороны здоровых участков в пределах неизменённых тканей выше и ниже уровня повреждения. Затем ткани разделяют в зоне повреждённого участка нерва. Выделенный нерв берут на резиновые держалки.
Если мобилизовать нерв в необходимых пределах без повреждения сосудов невозможно, то такие сосуды рекомендуют выделить, перевязать и пересечь не вплотную к нерву, а в окружающей клетчатке на некотором расстоянии от него, выше деления артерий нерва на их восходящие и нисходящие ветви. Такую же технику применяют и при операциях на венах, которые образуются из восходящих и нисходящих ветвей.
Пределы необходимой мобилизации нерва вверх и вниз определяются в основном размерами предполагаемой резекции. Мобилизацию нерва проводят после определения границ резекции. Последние устанавливаются по границам изменений нервных пучков, которые при отсроченных операциях видны сравнительно четко.
Не рекомендуют введение обезболивающего раствора в толщу нерва между пучками на участке повреждения. Вводимая под давлени-
312 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ «- Глава 4
ем жидкость в таких случаях разрушает волокна нервного ствола. Раствор новокаина вводят в нерв тонкой иглой под эпиневрий под небольшим давлением и в пределах здоровых участков. Нервный ствол после выделения прикрывают влажными марлевыми салфетками.
При полном анатомическом перерыве и разобщении концов нерва с наличием регенера-ционной невромы на центральном конце необходимо установить границы резекции и степень необходимой мобилизации концов для устранения диастаза.
Операция заключается только в выделении нерва из окружающих рубцов (внешний невро-лиз), если при:
• раздражении центрального отрезка наблюда-
ют сокращение мышц, иннервируемых ветвями нерва, отходящими ниже уровня повреждения;
• раздражении периферического отрезка будут
получены не только движения, но и соответствующие проекционные ощущения. Внутриствольные рубцовые изменения служат показанием для резекции и шва нерва. Иссечение грубых рубцов в толще нервного ствола после вскрытия эпиневрия (внутренний невролиз) сопровождается повреждением соседних, ранее не повреждённых пучков. В результате реакции внутриствольной соединительной ткани на новую травму развиваются ещё более грубые рубцы.
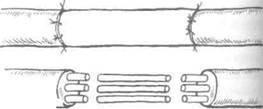
Повреждённые концы нерва отсекают с минимальной травмой в строго поперечном направлении. При необратимых внутриствольных изменениях и необходимости резецировать повреждённый нерв такие разрезы проводят выше и ниже изменённого участка. Удобным приёмом при резекции нерва является пересечение его на подведённом пальце, защищенном марлевым шариком. Пучки нерва на поперечном срезе должны иметь зернистый вид и своеобразный блеск, сосуды эпи- и пери-неврия — хорошо кровоточить. О достаточном иссечении концов нерва свидетельствует также отсутствие внутриствольных уплотнений.
При отсроченных операциях, выполняемых спустя несколько месяцев после травмы, периферический отрезок нерва может быть тоньше центрального за счёт вторичного перерождения и атрофии. Такое несоответствие отражается на точности сопоставления освежённых поверхностей. В этих случаях между концами нерва допускается диастаз не более 1 мм. С целью умень-
шения разницы в размерах центрального и пе- I риферического концов нерва применяют еле- I дующий приём. Перед сшиванием нерва под I эпиневрий периферического отрезка тонкой I иглой вводят раствор новокаина или изотони- I ческий раствор натрия хлорида. Данный приём I значительно облегчает тщательное сопоставле- I ние эпиневрия. Наложение эпиневральных I швов выполняют с применением тех же мето- I дических приёмов, что и при первичном шве. I При отсроченных операциях подготовка ложа I для сшитого нерва заключается в иссечении I рубцово-изменённых мышц. Иссечению подле- I жат все рубцы в окружности нерва.
НЕЙРОТОМИЯ
Нейротомия — пересечение нерва. Впервые нейротомию в России произвёл русский хирург И.В. Буялъский в 1835 г.
Нейротомия заключается в рассечении нерва, обычно с последующим сшиванием его. | Операцию производят с целью временного или окончательного перерыва проводимости содержащихся в нём волокон. Нейротомию приме- | няют при каузалгии, контрактурах, спастических параличах (с целью ослабить силу мышц, вызывающих контрактуру), а также при некоторых формах трофических расстройств. Операцию производят на участках нерва заведомо I здоровых, расположенных выше очага поражения нерва, так как главный её эффект основан на разрыве связей периферии с центральной нервной системой.
Техника. По обнажении нерва покрывающий его слой клетчатки и тонкое фасциальное вла- ] галище вскрывают небольшим (1 см) разрезом и высвобождают нерв с помощью маленького изогнутого тупого крючка. Наметив уровень рассечения нерва, накладывают через эпиневрий по краям будущего разреза провизорные швы из тончайшего шёлка круто изогнутой круглой тонкой иглой. Два шва, по одному и по другому краю нерва, накладывают так, чтобы линия сечения приходилась между выколом первого и вколом второго хода швов; разрез проводят сразу одним движением бритвенно-острого скальпеля или бритвы. Нерв при этом поддерживают на весу крючком. Швы тотчас затягивают одновременно с обеих сторон до тех пор, пока концы нерва не сойдутся почти до полного соприкосновения и между ними не
Оперативная хирургия конечностей ♦ 313
останется промежуток 1 мм. Очень важно, чтобы при затягивании швов концы нерва не надвинулись один на другой или не произошло поворота их по оси, так как главной целью наложения шва является точное сведение концов перерезанных пучков друг с другом. По окончании этого момента сшивают поверх нерва фасциальное влагалище и рану закрывают послойно; лучше, если область шва нерва будет закрыта соседней мышцей во избежание образования обширных рубцов.
Если операцию производят на более крупном нерве (например, п. ischiadicus), то швы не следует затягивать раньше остановки кровотечения, которую осуществляют прижатием тампона к поверхности разреза или наложением тончайшей лигатуры только на сосуд без ущемления нервных пучков. После затягивания первых двух швов для прочности накладывают добавочные спереди и сзади (лигатуры проводят также только через эпиневрий).
Ввиду того что на месте операции внутри нервного ствола и в его окружности образуются рубцы, часто являющиеся препятствием для правильного прорастания осевых цилиндров, нейротомия не всегда даёт желаемый лечебный эффект, и с ней в настоящее время конкурируют главным образом методы физиотерапевтического лечения и описываемая ниже операция Лериша.
Ряд авторов предлагали вызывать временный перерыв проводимости нервных стволов вместо нейротомии другими, менее травматичными приёмами, например инъекцией в нерв 0,5 мл 70-80% алкоголя или замораживанием нерва, но эти приёмы не получили распространения из-за непостоянного лечебного эффекта. Из всех вариантов нейротомии наиболее широко применяется френикотомия.
Френикотомия
Френикотомия — пересечение диафрагмаль-ного нерва в переднем средостении. К этой операции раньше часто прибегали для создания временного паралича диафрагмы с целью сдавления нижней доли лёгкого при её поражении туберкулёзом.
Ваготомия
В настоящее время наиболее распространена ваготомия при язвенной болезни желудка и
двенадцатиперстной кишки. Различают три типа ваготомий: стволовую, селективную и селективную проксимальную (рис. 4-40).
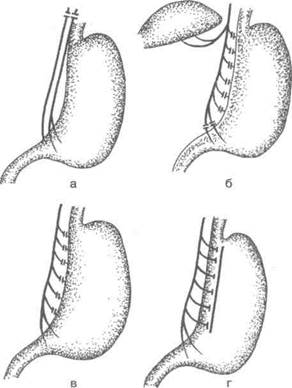
Рис. 4-40. Основные виды ваготомий.а— двусторонняя стволовая (тотальная) ваготомия, б — двусторонняя селективная желудочная ваготомия, в — проксимальная селективная желудочная ваготомия, г — серозно-мышечная ваготомия. (Из: Шапошников А.В., Неделько А.И., Пантелеева Л.А. Ваготомия в лечении пилородуоденальных язв. — Ростов н/Д, 1989.)
• Суть стволовой ваготомий заключается в пе-
ресечении правого и левого стволов п. vagus на уровне абдоминального отдела пищевода. Недостаток этого способа — расстройства функции печени и кишечника.
• Суть селективной ваготомий заключается в изолированной денервации желудка. При этом сохраняются висцеральные ветви блуждающего нерва к другим органам (кишечнику, поджелудочной железе, жёлчным путям), что предотвращает развитие таких нежелательных последствий полной ваготомий, как диарея, нарушение функции жёлчного пузыря, жёлчных путей и поджелудочной железы.
• В 1966 г. В.Харт предложил селективную проксимальную ваготомию (селективная ваготомия зоны париетальных клеток). Этот способ ваготомий обеспечивает частичную
314 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 4
денервацию верхних отделов желудка, слизистая оболочка которых содержит клетки, продуцирующие кислоту. Сохранение основных ветвей переднего и заднего стволов блуждающего нерва к антральному отделу (нервы Латаржъе) обеспечивает нормальную двигательную функцию желудка.
yv^.VN.4<>.^>
ПЛАСТИКА НЕРВНЫХ СТВОЛОВ
Пластикой нерва называют восстановление нерва на уровне дефекта свободным или несвободным трансплантатом с помощью микрохирургической техники. Впервые пластику нервных стволов консервированным отрезком нерва, взятого у недавно умершего человека, предложил в 1916 г. Нажотт.
Требования, предъявляемые к пластике нервов
1. Пластику нерва выполняют при минимальной величине дефекта 2—3 см, когда мобилизация нерва нецелесообразна или вредна, а изменение положения в суставе не может компенсировать дефект.
2. Благоприятный исход пластики нерва бывает при величине дефекта до 5 см, при более обширных повреждениях результаты, как правило, неудовлетворительные.
3. Использование для пластики цельного ствола нерва нежелательно ввиду возможного некроза центрально расположенных волокон из-за их недостаточного кровоснабжения.
4. Пластика алло- и гетеротрансплантатом неэффективна.
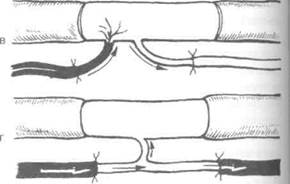


Рис. 4-41. Виды пластики нерва,а — свободная пластика цельным стволом, б —свободная межпучковая пластика несколькими трансплантатами, в — свободная пластика вас-куляризированным нейротрансплантатом, г—несвободная пластика по Странгу, д — тубулизация нерва, е — лоскутная пластика. (Из: Дольницкий О.В. Атлас микрохирургических операций на периферических нервах. — Киев, 1991.)
Виды пластики нерва
• Свободная пластика цельным стволом (рис. 4-41, а).
• Свободная межпучковая пластика несколькими трансплантатами (рис. 4-41, б).
• Свободная пластика васкуляризированным нейротрансплантатом (рис. 4-41, в).
• Несвободная пластика по Странгу (рис. 4-41, г).
• Тубулизация нерва (рис. 4-41, д).
• Лоскутная пластика (рис. 4-41, е).
• Пластика дефекта нерва его ветвями.
Методы свободной пересадки нерва для замещения дефекта нервного ствола основаны на предположении, что трансплантат за счёт
своей структуры служит благоприятной почвой для прорастания молодых аксонов. Суть лоскутной пластики состоит в том, что периферический отрезок нерва расщепляют, а образовавшийся лоскут подшивают к центральному отрезку. Этот лоскут служит протезом для центрального отрезка нерва, прорастающего на периферию. Методы пластики дефекта нерва его ветвями заключаются в использовании ветвей нерва, не имеющих большого значения и отходящих выше дефекта. Метод тубулизации нерва — соединение концов повреждённого нерва при помощи различных трубок (желатиновых, агаровых и т.д.). Наибольшее распространение получил способ тубулизации с использованием отрезков вены.
Оперативная хирургия конечностей ♦ 315
ОПЕРАЦИИ
НА СИМПАТИЧЕСКИХ СТВОЛАХ
ПОЯСНИЧНАЯ СИМПАТЭКТОМИЯ
Первую поясничную симпатэктомию произвёл в 1924 г. Диес из Буэнос-Айреса больному, страдавшему облитерирующим эндартери-итом. В СССР первая операция была сделана ЕЛ. Герценом в 1925 г.
Поясничная симпатэктомия —резекция симпатического нерва, его ствола, узлов или волокон. Цель симпатэктомии — воздействие на симпатическую иннервацию области патологического процесса в направлении, способствующем благоприятному течению этого процесса. С помощью симпатэктомии достигают перерыва неадекватных центростремительных импульсов, исходящих из очага поражения и вызывающих возникновение стойких очагов возбуждения в спинном и головном мозге, а также центробежных импульсов, вызывающих трофические и гуморальные расстройства в зоне очага поражения. Терапевтический эффект вмешательства особенно выражен при заболеваниях, в патогенезе которых важное место занимают спазм сосудов и значительная ишемия, например эндартериит.
Устранение спазма сосудов после симпатэктомии значительно увеличивает пропускную способность коллатералей как «второго», так и «третьего плана кровообращения» по Леришу, обеспечивающих кровоснабжение магистралей.
До симпатэктомии необходимо провести новокаиновую блокаду симпатических узлов, намеченных для удаления. Благоприятный (хотя и временный) эффект новокаиновой блокады указывает на органическую достаточность коллатералей и, следовательно, на целесообразность проведения блокады.
Показание. Симпатэктомия показана при облитерирующем эндартериите нижних конечностей в случаях медленно прогрессирующего течения заболевания на ранней стадии. Вначале поясничную симпатэктомию производили через вскрытие брюшной полости, но через брюшинный разрез при доступе к симпатическому стволу требовалось отводить кишечник кверху, что в послеоперационном периоде вызывало парез кишечника.
Техника. В последние годы симпатэктомию производят внебрюшным доступом. Мы изложим более щадящий (на наш взгляд) раз-
рез, применяемый проф. А.Н. Шабановым (рис. 4-42).
Под поясничную область подкладывают валик. Операцию лучше производить под инт-ратрахеальным наркозом с хорошей релаксацией. Отступив от пупка кнаружи, делают поперечный разрез длиной 12 см. Пересекают наружную косую мышцу живота. Далее тупым путём расслаивают волокна внутренней косой, а затем и поперечной мышцы живота вместе с поперечной фасцией, иногда подсекают влагалище прямой мышцы живота.
Марлевым тупфером на корнцанге отделяют брюшинный мешок с забрюшинной клетчаткой от большой поясничной мышцы и боковой поверхности позвоночника и отодвигают кнут-ри. У внутреннего края большой поясничной мышцы и на переднебоковой поверхности позвоночника слегка прикрытый слева брюшной аортой, а справа нижней полой веной располагается симпатический ствол с узлами серого цвета. Узлы иногда визуально трудно дифференцировать от окружающих тканей. В таком случае помогает пальпация зоны с предполагаемыми узлами, которые плотны на ощупь, ово-идной формы, почти не смещаются.
Количество, величина и расположение симпатических узлов различны. Симпатический ствол может располагаться под поясничными венами и над ними. В любом случае производят раминотомию на уровне второго—четвертого поясничных узлов. При хорошей релаксации мышц удаление второго, третьего, а иногда и четвёртого узла не представляет трудностей. Во время удаления узлов возможно кровотечение из мелких венозных ветвей, которое останавливают прижатием кровоточащего участка плотными марлевыми шариками на зажиме в течение 2—3 мин.
Кровотечение из поясничных вен чаще возникает при операции справа. Следует отметить, что при операции справа нужно очень осторожно отвести нижнюю полую вену, застраховав её от возможной травмы инструментами.
ГРУДНАЯ СИМПАТЭКТОМИЯ
Грудную симпатэктомию производят при болезни Рейно, каузалгиях, облитерирующем эндартериите верхних конечностей и др.
После симпатэктомии снижается периферическое сопротивление в сосудистой сети де-
316 «• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о Глава 4

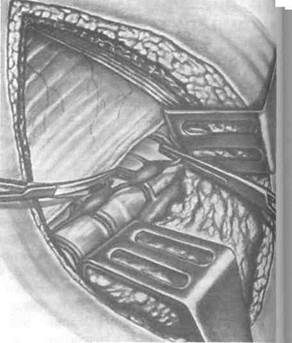
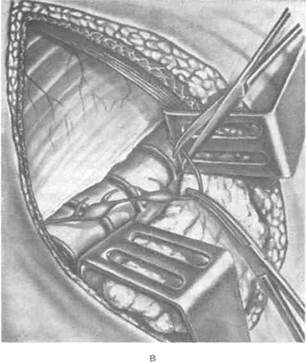
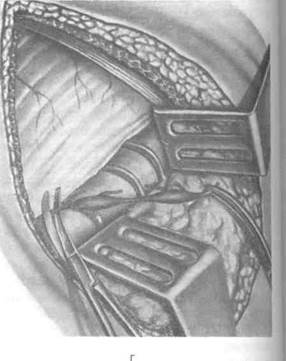
Рис. 4-42. Поясничная симпатэктомия.а — брюшинный мешок отодвинут кнутри с обнажением позвонков и симпатического нервного ствола, б — этап пересечения ветвей симпатического ствола, в, г — этапы пересечения симпатического ствола. После иссечения узлов рану мышцы послойно ушивают кетгутовыми швами. (Из: Шабанов В.А., Кушхабиев В.И., Вели-Заде Б.Е. Оперативная хирургия: Атлас. — М., 1977.)
Оперативная хирургия конечностей <*• 317
симпатизированной конечности, причём происходит активное расширение сосудов, а не пассивное парасимпатическое, как считают большинство авторов.
При одинаковой выраженности патологического процесса производят левостороннюю сим-патэктомию, при преимущественно правостороннем поражении производят резекцию третьего грудного симпатического узла справа, т.е. ближе к очагу поражения.
Дата добавления: 2016-07-09; просмотров: 2276;
