Посевы крови на стерильность 2 страница
Аускультация сердца
I тон на верхушке ослаблен. При развитии легочной гипертензии определяется акцент и расщепление II тона. Нередко на верхушке выслушивается протодиастолический ритм галопа (за счет появления III патологического тона), что связано с выраженной объемной перегрузкой желудочков.
Характерны систолические шумы на верхушке и в точке выслушивания трехстворчатого клапана, которые указывают на формирование относительной недостаточности митрального и трикуспидального клапанов.
При возникновении фибрилляции предсердий или экстрасистолии тоны сердца аритмичные.
Специфических изменений артериального пульса нет. При значительном снижении сердечного выброса отмечается снижение систолического и пульсового АД, а в тяжелых случаях — уменьшение наполнения и напряжения пульса. При возникновении фибрилляции предсердий пульс аритмичный. Тахисистолическая форма мерцательной аритмии сопровождается дефицитом пульса.
Внезапная смерть при ДКМП может наступить в результате фибрилляции, асистолии или тромбоэмболии в легочный ствол или мозговые сосуды. К числу частых осложнений относятся также тромбоэмболии в легочную артерию и артерии большого круга кровообращения (мозговые, почечные, мезентериальные, артерии верхних и нижних конечностей и др.), сопровождающиеся характерной клинической картиной.
| 10.1.4. Лабораторные и инструментальные исследования |

|
Электрокардиография
Электрокардиографическое исследование не позволяет выявить специфические особенности электрического поля сердца, характерные для ДКМП. На ЭКГ обычно определяются:
- признаки гипертрофии ЛЖ и ЛП, иногда в сочетании с гипертрофией ПЖ. Особенно характерна депрессия сегмента RS–Т в левых грудных отведениях (V5 и V6) и отведениях I и аVL;
- признаки блокады левой ножки пучка Гиса (частая находка);
- фибрилляция предсердий и/или другие нарушения ритма сердца;
- удлинение интервала Q–Т.
Следует подчеркнуть, что в ряде случаев на ЭКГ можно выявить признаки крупноочагового или трансмурального рубца миокарда в виде патологических зубцов Q и комплекса QS. Эти изменения отражают характерное для ДКМП развитие очагового фиброза миокарда ЛЖ.
Эхокардиография
ЭхоКГ является наиболее информативным неинвазивным методом исследования больных ДКМП. Во многих случаях эхокардиографическое исследование позволяет впервые выдвинуть диагностическую концепцию ДКМП, оценить степень нарушений систолической и диастолической функций желудочков, а также доказать отсутствие клапанных поражений, заболеваний перикарда и т.д.
Наиболее характерными эхокардиографическими признаками ДКМП являются значительная дилатация ЛЖ при нормальной или уменьшенной толщине его стенок (рис. 10.4) и снижение ФВ (ниже 30–20%). Часто отмечается расширение других камер сердца (ПЖ, ЛП). Как правило, развиваются тотальная гипокинезия стенок ЛЖ, а также значительное снижение скорости кровотока в восходящем отделе аорты и выносящем тракте ЛЖ и в ЛА (допплеровский режим). Нередко визуализируются внутрисердечные пристеночные тромбы.
Следует, однако, помнить, что в некоторых случаях при ДКМП можно обнаружить региональные нарушения сократимости ЛЖ и даже аневризму верхушки ЛЖ, что затрудняет дифференциальную диагностику этого заболевания с ИБС.
Кроме того, исследование в двухмерном и допплеровском режимах позволяет выявить характерные признаки относительной недостаточности митрального и трехстворчатого клапанов без деформации их створок.
Рентгенография
Рентгенологическое исследование позволяет выявить следующие изменения (рис. 10.5):
- признаки кардиомегалии;
- сглаженность контуров левых отделов сердца;
- шаровидную форму сердца за счет дилатации всех полостей (в тяжелых случаях);
- признаки венозной и артериальной легочной гипертензии и расширение корней легких.
Коронароангиография и вентрикулография
Эти инвазивные методы исследования используются обычно в тех случаях, когда возникает необходимость проведения дифференциальной диагностики ДКМП и ИБС, в частности, при решении вопроса о хирургическом лечении. У больных ДКМП отсутствует гемодинамически значимое сужение КА, определяются повышение показателей КДО и резкое снижение ФВ. Иногда можно выявить нарушения локальной сократимости миокарда ЛЖ.
Эндомиокардиальная биопсия
Эндомиокардиальная биопсия проводится в специализированных научных центрах. Метод позволяет оценить степень разрушения мышечных филаментов в биоптате, что имеет определенное прогностическое значение.
| 10.1.5. Лечение |

|
Лечение больных ДКМП представляет собой весьма трудную задачу. Поскольку причину заболевания в подавляющем большинстве случаев установить не удается, патогенетическая терапия больных должна быть направлена на:
- коррекцию ХСН;
- лечение и профилактику аритмий;
- лечение и профилактику тромбоэмболических осложнений.
Больные ДКМП, как правило, рефрактерны к лечению традиционными инотропными средствами, которые не только не приводят к уменьшению клинических проявлений ХСН, но нередко способствуют возникновению сердечных аритмий. Современное лечение ХСН у больных ДКМП основано на следующих принципах:
1. Ограничение физических нагрузок, а также потребления поваренной соли, особенно при наличии отечного синдрома.
2. Ингибиторы АПФявляются средством первого выбора в лечении больных ДКМП. Назначение этих препаратов (при отсутствии противопоказаний) целесообразно на всех стадиях развития болезни, даже при отсутствии выраженных клинических проявлений ХСН. Ингибиторы АПФ способны предупреждать некроз кардиомиоцитов, развитие кардиофиброза; способствуют обратному развитию гипертрофии, снижают величину постнагрузки (внутримиокардиальное напряжение), уменьшают степень митральной регургитации, давление в ЛП и секрецию ПНУФ. Под влиянием длительного регулярного приема ингибиторов АПФ улучшается качество жизни больных ДКМП. Доказано, что применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных ДКМП.
Эффект ингибиторов АПФ при этом заболевании объясняется угнетением чрезмерной активации РААС, САС и других, в том числе тканевых, нейрогормональных систем, ответственных за неуклонное прогрессирование болезни.
Применять ингибиторы АПФ у больных ДКМП следует с осторожностью, главным образом, из-за возможности гипотензивной реакции и возникновения ортостатической гипотонии. Начальная доза препарата должна быть минимальной:
- эналаприл 2,5 мг 2 раза в сутки;
- рамиприл 1,25 мг 1 раз в сутки;
- периндоприл 2 мг 1 раз в сутки и т.д.
При хорошей переносимости дозы должны быть увеличены (соответственно, до 20–40 мг в сутки для эналаприла, 10 мг для рамиприла и 4 мг для периндоприла и т.д.).
3. b-адреноблокаторы целесообразно комбинировать с ингибиторами АПФ. Особенно показаны b-адреноблокаторы у больных со стойкой синусовой тахикардией, а также у пациентов с мерцательной аритмией (возможно в сочетании с сердечными гликозидами).
У больных ДКМП b-адреноблокаторы используются не только как средство профилактики и лечения нарушений сердечного ритма и контроля ЧСС, но и как препараты, оказывающие влияние на гиперактивированные САС и РААС. Их действие на эти системы сопровождается улучшением гемодинамики, уменьшением ишемии миокарда и повреждения кардиомиоцитов. Так же как и ингибиторы АПФ, b-адреноблокаторы улучшают качество жизни, прогноз и выживаемость больных ДКМП.
Используют любые b-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол и др.). Лечение также начинают с малых доз препаратов, постепенно увеличивая их до максимально переносимых.
Следует помнить, что у части больных в первые 2–3 недели лечения b-адреноблокаторами могут наблюдаться уменьшение ФВ, УО и некоторое ухудшение состояния, что связано преимущественно с отрицательным инотропным действием этих препаратов. Однако у большинства таких больных со временем начинают преобладать положительные эффекты b-адреноблокаторов, обусловленные стабилизацией нейрогормональной регуляции кровообращения, восстановлением плотности b-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов. Постепенно возрастает ФВ и уменьшаются клинические проявления ХСН.
Применение b-адреноблокаторов при ДКМП требует осторожности, особенно у больных ХСН III–IV ФК по NYHА, хотя принципиально они не противопоказаны и при тяжелой декомпенсации.
4. Диуретики применяют при наличии застоя крови в легких или/и в большом круге кровообращения. Применяют тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме (см. главу 2). При наличии выраженного отечного синдрома целесообразно перечисленные диуретики комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
5. Нитраты. Для лечения больных с хронической левожелудочковой недостаточностью в качестве дополнительного лекарственного средства можно использовать нитраты — изосорбид-динатраты или изосорбид-5-мононитраты. Последние отличаются высокой биодоступностью и предсказуемостью действия (оликард, имдур, моночинкве-ретард и др.). Эти лекарственные средства способствуют депонированию крови в венозном русле большого круга кровообращения, уменьшают величину преднагрузки и признаки застоя крови в легких.
6. Сердечные гликозиды. Эти препараты несомненно показаны больным с постоянной формой мерцательной аритмии. В этих случаях положительные эффекты сердечных гликозидов (уменьшение ЧСС) объясняются, главным образом, не положительным инотропным действием этих препаратов, а их ваготропным действием, проявляющимся увеличением рефрактерных периодов АВ-узла и замедлением проведения электрического импульса по АВ-соединению. В результате тахисистолическую форму мерцательной аритмии удается перевести в нормосистолическую, что улучшает процессы диастолического наполнения ЛЖ, снижает давление в ЛП и венах малого круга кровообращения и способствует уменьшению одышки и других проявлений застоя крови в легких.
Дискуссионным остается вопрос о целесообразности применения сердечных гликозидов у больных ДКМП с синусовым ритмом и выраженной систолической дисфункцией ЛЖ (ФВ 25–30%). Монотерапия сердечными гликозидами, как правило, бывает неэффективной, поскольку в большистве случаев отсутствует морфологический субстрат для действия этих инотропных лекарственных средств, а именно: имеется значительное и распространенное повреждение кардиомиоцитов, уменьшение количества миофибрилл, нарушения клеточного метаболизма и выраженный кардиофиброз. С другой стороны, именно у больных ДКМП терапия дигоксином очень быстро приводит к развитию гликозидной интоксикации и возникновению жизнеопасных желудочковых аритмий и нарушений проводимости.
Риск побочных эффектов сердечных гликозидов еще больше увеличивается при наличии гипокалиемии, гипомагниемии, ХПН, а также у пожилых больных.
Таким образом, применение сердечных гликозидов у тяжелых больных с выраженной систолической дисфункцией ЛЖ и синусовым ритмом, хотя и возможно, но только в комбинации с ингибиторами АПФ, диуретиками и обязательно под контролем содержания электролитов и мониторинга ЭКГ.
Длительное применение негликозидных инотропных средств у больных ДКМП и ХСН не рекомендуется, так как достоверно увеличивает смертность этих больных. Кратковременное применение негликозидных инотропных лекарственных средств (леводопа, добутамин, милринон, амринон и др.) оправдано лишь в некоторых случаях, например, при подготовке больных к операции трансплантации сердца.
7. Применение антиагрегантов показано у всех больных ДКМП, поскольку в 30% случаев течение заболевания осложняется внутрисердечным тромбозом и развитием тромбоэмболий. С этой целью используется постоянный прием ацетилсалициловой кислоты в дозе 0,25–0,3 г в сутки или применение других антиагрегантов по схемам (трентал, дипиридамол, вазобрал, тонакан, Вессель Дуэ Ф и др.).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под строгим контролем показателей коагулограммы. Дозы препарата подбираются таким образом, чтобы величина МНО составляла 2,0–3,0 ед.
Многие специалисты считают показанием для назначения непрямых антикоагулянтов эхокардиографическое выявление у больных ДКМП внутрисердечных тромбов.
8. Трансплантация сердца. Эта операция является высокоэффективным способом лечения больных ДКМП, рефрактерных к медикаментозной терапии. Показаниями для операции трансплантации являются:
- быстрое прогрессирование сердечной недостаточности у больных ДКМП и отсутствие эффекта от проводимой терапии;
- возникновение жизнеопасных нарушений сердечного ритма;
- высокий риск тромбоэмболических осложнений.
10-летняя выживаемость больных ДКМП, перенесших операцию трансплантации сердца, достигает 70%. Понятно, что серьезной проблемой, ограничивающей распространение этого метода лечения, является, прежде всего, высокая стоимость оперативного вмешательства и некоторые организационные проблемы.
9. Двухкамерная электростимуляция сердца с помощью имплантируемого электрокардиостимулятора типа DDD (см. главу 3) в некоторых случаях позволяет добиться улучшения внутрисердечной гемодинамики, повышая систолическую функцию желудочков, и предупредить развитие некоторых осложнений заболевания.
| 10.1.6. Прогноз |

|
В целом ДКМП характеризуется весьма неблагоприятным прогнозом. В течение 5 лет умирает до 50% больных, большинство из них — внезапно вследствие фибрилляции желудочков. К другим причинам летальных исходов относятся прогрессирующая сердечная недостаточность и тромбоэмболические осложнения.
 Запомните
Предикторами неблагоприятного исхода ДКМП являются:
· высокий функциональный класс ХСН (ФК IV по NYHА);
· КДР больше 7,6 см (по данным одномерной ЭхоКГ);
· ФВ меньше 35%;
· возникновение блокады левой ножки пучка Гиса;
· появление при суточном мониторировании ЭКГ высоких градаций желудочковых аритмий;
· наличие постоянной формы мерцательной аритмии. Запомните
Предикторами неблагоприятного исхода ДКМП являются:
· высокий функциональный класс ХСН (ФК IV по NYHА);
· КДР больше 7,6 см (по данным одномерной ЭхоКГ);
· ФВ меньше 35%;
· возникновение блокады левой ножки пучка Гиса;
· появление при суточном мониторировании ЭКГ высоких градаций желудочковых аритмий;
· наличие постоянной формы мерцательной аритмии.
|
Следует отметить, что в последние годы контингент больных ДКМП существенно изменился, возросло число больных с доклиническими и субклиническими проявлениями болезни. Это связано с широким внедрением в клиническую практику эхокардиографического метода исследования, позволяющего осуществлять раннюю диагностику заболевания. По данным 1995 г., 5-летняя выживаемость такого контингента больных ДКМП составляет 76% (Gavazzi А. et al.). Операция трансплантации сердца существенно улучшает прогноз больных ДКМП: 10-летняя выживаемость достигает 70%.
| 10.2. Гипертрофическая кардиомиопатия |

|
Гипертрофическая кардиомиопатия (ГКМП) — это первичное поражение миокарда, характеризующееся выраженной гипертрофией миокарда ЛЖ (реже ПЖ), нормальными или уменьшенными размерами полости ЛЖ, значительным нарушением диастолической функции желудочка и частым возникновением нарушений сердечного ритма.
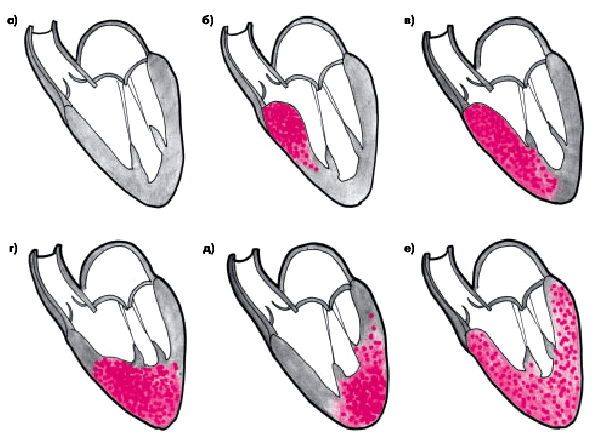
Различают асимметричную и симметричную формы ГКМП. Чаще встречается асимметричная форма с преимущественной гипертрофией верхней, средней или нижней трети МЖП, толщина которой может быть в 1,5–3 раза больше толщины задней стенки ЛЖ и превышает 15 мм (рис. 10.6, б, в). Иногда толщина МЖП достигает 50–60 мм. В части случаев гипертрофия МЖП сочетается с увеличением мышечной массы передней или переднебоковой стенки ЛЖ, тогда как толщина задней стенки остается почти нормальной (рис. 10.6, г). Наконец, в некоторых случаях преобладает гипертрофия верхушки (апикальная форма ГКМП) с возможным переходом на нижнюю часть МЖП (рис. 10.6, д) или переднюю стенку ЛЖ.
Для симметричной формыГКМП (рис. 10.6, е) характерно почти одинаковое утолщение передней, задней стенки ЛЖ и МЖП (концентрическая гипертрофия ЛЖ). Кроме того, в некоторых случаях, наряду с описанными изменениями ЛЖ, может гипертрофироваться миокард ПЖ.
Масса сердца резко увеличивается, достигая в отдельных случаях 800–1000 г. Полость ЛЖ обычно сужена. Особый интерес представляют случаи так называемой обструктивной формы ГКМП с асимметричным (или тотальным) поражением МЖП и обструкцией выходного тракта ЛЖ (рис. 10.6, б, в). В этих случаях говорят о наличии у больного идиопатического субаортального подклапанного (мышечного) стеноза, который приводит к наиболее выраженным изменениям внутрисердечной гемодинамики.
При гистологическом исследовании миокарда больных ГКМП обнаруживают несколько специфичных для этого заболевания признаков:
- дезориентированное хаотичное расположение кардиомиоцитов;
- фиброз миокарда в виде диффузного или очагового развития соединительной ткани в сердечной мышце, причем во многих случаях с образованием обширных и даже трансмуральных рубцовых полей;
- утолщение стенок мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и увеличения содержания фиброзной ткани в сосудистой стенке.
Заболеваемость ГКМП составляет 2–5 человек на 100 тысяч населения или 2–3 случая на 1000 человек молодого возраста (20–35 лет). Преобладают необструктивные формы ГКМП, частота обнаружения которых примерно в 2–3 раза больше чем обструктивных. Мужчины заболевают чаще женщин. Первые клинические проявления болезни, как правило, возникают в молодом возрасте (20–35 лет).
| ||
| Рис. 10.6. Схематическое изображение различных форм асимметричной (б–д) и симметричной (е) ГКМП: а — норма; б — преимущественная гипертрофия верхней части МЖП; в — гипертрофия верхней, средней и нижней частей МЖП; г — гипертрофия нижней части МЖП и верхушки ЛЖ; д — преимущественная гипертрофия верхушки с переходом на переднюю стенку ЛЖ; е — симметричная форма ГКМП. Красным цветом обозначены участки преимущественной гипертрофии миокарда | ||
| 10.2.1. Этиология | ||

| ||
В настоящее время можно лишь условно говорить о ГКМП как о заболевании неизвестной этиологии. Благодаря достижениям современной генетики установлено, что в основе возникновения ГКМП лежат генетические факторы, а именно: передающиеся по наследству аномалии или спонтанные мутации в локусах нескольких генов, контролирующих структуру и функцию сократительных белков миокарда (b-миозина тяжелых цепей, тропонина Т, тропонина I, a-тропомиозина и миозинсвязывающего белка С). Гены располагаются в хромосомах 1, 2, 7, 11, 14 и 15. Генный дефект заключается в изменении последовательности аминокислот.
В большинстве случаев известные мутации генов приводят к синтезу аномальной тяжелой цепи b-миозина, реже — тропонина Т и a-тропомиозина. Аномальные белки как бы запускают процесс дезорганизации саркомера и приводят к нарушению его структуры и функции. Таким образом, примерно в половине случаев ГКМП носит семейный характер, и наследование аномалий генов происходит по аутосомно-доминантному типу. Примерно у половины близких родственников больных семейной ГКМП (родителей, родных братьев и сестер) выявляются эхокардиографические признаки гипертрофии МЖП. В других случаях не удается доказать семейный характер ГКМП и заболевание связывают со спонтанными мутациями названных генов, возможно, происходящими под действием неблагоприятных факторов среды (спорадические формы ГКМП). Дифференциация семейных и спорадических форм ГКМП затруднена.
Определенное значение в формировании заболевания придается действию нейрогормональных факторов: катехоламинов, инсулина, соматотропного гормона, нарушениям функции щитовидной и паращитовидной желез.
| 10.2.2. Патогенез изменений гемодинамики |

|
Формирование выраженной асимметричной или симметричной гипертрофии ЛЖ, наряду с фиброзом миокарда и аномальным утолщением стенки мелких КА, приводит к выраженным изменениям внутрисердечной гемодинамики и коронарного кровообращения, которые объясняют практически все клинические проявления ГКМП.
1. Диастолическая дисфункция ЛЖ составляет основу гемодинамических нарушений при любых формах ГКМП (обструктивных и необструктивных). Диастолическая дисфункция вызвана увеличением ригидности гипертрофированной и склерозированной сердечной мышцы и нарушением процесса активного диастолического расслабления желудочков. Закономерными следствиями нарушения диастолического наполнения ЛЖ являются:
- возрастание конечно-диастолического давления в ЛЖ;
- повышение давления в ЛП и в венах малого круга кровообращения;
- расширение ЛП (при отсутствии дилатации ЛЖ);
- застой крови в малом круге кровообращения (диастолическая форма ХСН);
- уменьшение сердечного выброса (на более поздних стадиях развития заболевания) в результате затруднения диастолического наполнения желудочка и снижения КДО (уменьшения полости ЛЖ).
2. Систолическая функция желудочка у больных ГКМП, как правило, не нарушена или даже повышена: сила сокращения гипертрофированного ЛЖ и скорость изгнания крови в аорту обычно резко возрастают. Увеличивается и ФВ. Однако это вовсе не противоречит отмеченному выше снижению ударного объема и сердечного выброса, поскольку и высокие значения ФВ, и низкие значения УО объясняются резким уменьшением КДО и КСО. Вспомните:
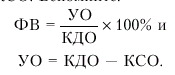
|
Поэтому при снижении КДО увеличивается ФВ и уменьшается УО.
3. Относительная коронарная недостаточность — один из характерных признаков ГКМП. Нарушения коронарного кровотока обусловлены:
- сужением мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и развития соединительной ткани в стенке артерий (“болезнь мелких КА”);
- повышением КДД в ЛЖ, что приводит к падению градиента давления между аортой и полостью ЛЖ и, соответственно, уменьшению коронарного кровотока (см. главу 5);
- высоким внутримиокардиальным напряжением стенки сердца, что способствует сдавлению мелких субэндокардиальных коронарных сосудов;
- несоответствием значительно увеличенной мышечной массы ЛЖ и капиллярного русла сердца;
- повышением потребности миокарда в кислороде на фоне гиперконтрактильности сердечной мышцы.
4. Высокий риск желудочковых и наджелудочковых аритмий, а также риск внезапной смерти, обусловлен преимущественно выраженной электрической негомогенностью и нестабильностью миокарда желудочков и предсердий, которые у больных ГКМП возникают в результате очагового мозаичного расположения участков миокарда, обладающих различными электрофизиологическими свойствами (гипертрофия, очаговый фиброз, локальная ишемия). Определенное значение в возникновении аритмий имеет растяжение стенки дилатированного ЛП, а также токсическое воздействие катехоламинов на миокард желудочков.
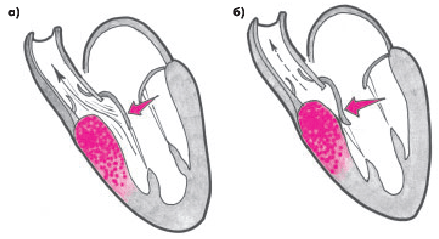
Динамическая обструкция выносящего тракта ЛЖ при идиопатическом субаортальном мышечном стенозе развивается у больных с обструктивной формой ГКМП преимущественно при асимметричной гипертрофии МЖП (рис. 10.7). Как известно, выносящий тракт ЛЖ образован проксимальным отделом МЖП и передней створкой митрального клапана. При выраженной гипертрофии проксимальной части МЖП происходит сужение выносящего тракта. В результате во время изгнания крови в этом отделе резко возрастает линейная скорость кровотока и, согласно феномену Бернулли, значительно уменьшается боковое давление, которое оказывает поток крови на структуры, образующие выносящий тракт (рис. 10.7, а).
Иными словами, в области сужения выносящего тракта образуется зона низкого давления, которая оказывает присасывающее действие на переднюю створку митрального клапана (эффект насоса Вентури). Эта створка сближается с МЖП и в течение некоторого времени даже полностью смыкается с ней, создавая препятствие на пути изгнания крови в аорту. Такое препятствие может сохраняться в течение 60–80 мс, т.е. на протяжении  продолжительности всего периода изгнания (рис. 10.7, б).
продолжительности всего периода изгнания (рис. 10.7, б).
Патологическое движение передней створки митрального клапана навстречу МЖП усугубляется при аномальном расположении папиллярных мышц, неспособных удерживать створки митрального клапана в сомкнутом состоянии. В результате относительно продолжительного смыкания передней створки МЖП создается внутрижелудочковый градиент давления, величина которого характеризует степень обструкции выносящего тракта ЛЖ. В тяжелых случаях внутрижелудочковый градиент давления может достигать 80–100 мм рт. ст.
На величину градиента давления и степень обструкции выносящего тракта оказывают существенное влияние 3 основных фактора:
1. Сократимость миокарда ЛЖ.
2. Величина преднагрузки.
3. Величина постнагрузки.
Чем выше сократимость ЛЖ, тем больше линейная скорость кровотока в суженном участке выносящего тракта и выше присасывающий эффект Вентури. Поэтому все факторы, увеличивающие сократимость желудочка, усиливают обструкцию выносящего тракта (физическая нагрузка, тахикардия, психоэмоциональное напряжение, введение сердечных гликозидов и других инотропных средств, любая активация САС, гиперкатехоламинемия). Наоборот, брадикардия или введение лекарственных средств, обладающих отрицательным инотропным действием (b-адреноблокаторы, блокаторы медленных кальциевых каналов, дизопирамида и др.), способствуют уменьшению обструкции.
|
| Рис. 10.7. Возникновение динамической обструкции выносящего тракта ЛЖ при асимметричной обструктивной форме ГКМП: а — патологическое движение передней створки митрального клапана в сторону гипертрофированной верхней части МЖП (эффект Вентури); б — смыкание передней створки митрального клапана и МЖП и кратковременное прекращение изгнания крови в аорту. Объяснение в тексте |
Снижение преднагрузки приводит к дальнейшему уменьшению объема желудочка и, соответственно, размеров выносящего тракта и сопровождается усугублением его обструкции. Поэтому степень обструкции возрастает при внезапном переходе больного из горизонтального в вертикальное положение, при пробе Вальсальвы, приеме нитратов, при тахикардии. Наоборот, горизонтальное положение больного, любое увеличение ОЦК уменьшают степень обструкции.
Наконец, уменьшение постнагрузки (например, снижение АД при приеме артериальных вазодилататоров) приводит к увеличению обструкции выносящего тракта ЛЖ, тогда как ее увеличение (подъем АД, длительная статическая нагрузка, воздействие холода, введение мезатона, норадреналина и т.п.) способствует уменьшению внутрижелудочкового градиента давления и степени обструкции.
В табл. 10.2 суммированы сведения о факторах, влияющих на степень обструкции выносящего тракта ЛЖ у больных с обструктивной ГКМП.
Таблица 10.2
Факторы, влияющие на степень динамической обструкции выносящего тракта левого желудочка у больных с обструктивной ГКМП
| Факторы, увеличивающие степень обструкции | Факторы, уменьшающие степень обструкции |
| Изменения сократимости | |
| Физическая нагрузка | Введение b-адреноблокаторов |
| Психоэмоциональное напряжение | Введение блокаторов медленных кальциевых каналов (без резкого снижения АД) |
| Введение инотропных лекарственных средств | Введение дизопирамида |
| Прием симпатомиметиков | |
| Тахикардия | |
| Изменение преднагрузки | |
| Переход в вертикальное положение | Горизонтальное положение |
| Проба Вальсальвы | Увеличение ОЦК |
| Прием нитратов | |
| Гиповолемия | |
| Изменение постнагрузки | |
| Снижение ОПСС и АД | Подъем АД |
| Длительная статическая нагрузка | |
| Воздействие холода | |
| Введение мезатона, норадреналина |
Дата добавления: 2016-04-22; просмотров: 839;
