Другие клинико-лабораторные признаки повреждения почек
Гематурия, особенно впервые выявленная, требует тщательного обследования пациента. В первую очередь, исключают «урологические» причины гематурии, особенно при отсутствии белка в моче: у детей и подростков – аномалии почек и мочевых путей, почечных сосудов, нефроптоз. У людей старшего возраста, или употребляющих большое количество анальгетиков, или работающих с нитросоединениями, а также другими канцерогенами, необходимо, в первую очередь, исключить опухоль почек и мочевых путей. Это требует тщательного урологического обследования с использованием лучевых методов: УЗИ почек и органов малого таза – в качестве исследования первого уровня, экскреторная урография, КТ или МРТ мочевых путей с контрастированием – на втором этапе; при необходимости – цистоскопия. Другие возможные причины гематурии – мочекаменная болезнь, тромбоз почечных артерий, микротромбозы и эмболия почечных сосудов мышечного типа, тромбоз почечной вены, травмы (например, катетеризация мочевого пузыря послеоперационных больных).
Среди «нефрологических» или гломерулярных причин гематурии могут обсуждаться аутоиммунное поражение почек – острый и хронический гломерулонефрит (гематурический нефрит, IgA-нефропатия), синдром Альпорта (наследственное заболевание почек, часто ассоциированное с нарушением слуха), доброкачественная семейная гематурия / болезнь тонких мембран.
В качестве скринингового метода исследования используется общий анализ мочи. Более точную картину дает анализ мочи по Нечипоренко. Также как и протеинурия, гематурия часто является довольно изменчивым показателем. При впервые выявленной гематурии рекомендуется повторное исследование мочи через 2 недели. Нарастание гематурии после ортостатических нагрузок характерно для больных с нефроптозом. Нарастание гематурии, эпизоды макрогематурии (моча цвета «мясных помоев») на фоне респираторных инфекций («синфарингитная гематурия») характерны для гломерулонефрита.
Для дифференциальной диагностики гематурий могут применяться дополнительные исследования: двухстаканная проба для женщин, трехстаканная проба для мужчин, ортостатическая проба, фазово-контрастная микроскопия мочевого осадка. Решающее значение для определения природы гломерулярной гематурии и выбора тактики лечения имеет пункционная биопсия почки с применением световой, электронной микроскопии и иммуногистохимического исследования.
Лейкоцитурия также диагностируется с помощью общего анализа мочи и более точно – в анализе мочи по Нечипоренко. Диагностически ценным является окрашивание мочевого осадка (подобно мазку крови), позволяющее типировать лейкоциты и проводить дифференциальную диагностику. Нейтрофилурия характерна для бактериальных неспецифических инфекций мочевых путей, лимфоцитурия – для специфических и вирусных инфекций, аутоиммунного поражения почек (например, обострения волчаночного нефрита), эозинофилурия – для острого интерстициального нефрита и холестериновой эмболии. При обнаружении лейкоцитурии проводится бактериологический посев (до назначения антибиотиков или уроантисептиков!) с определением титра возбудителя и его чувствительности к препаратам. Диагностическим традиционно считается титр 10 5 .
Стойкая депрессия удельного веса мочи, сохраняющаяся при повторных исследованиях и подтвержденная в пробе Зимницкого (в норме в пробе Зимницкого соотношение дневного и ночного диуреза должно составлять 2/1-3/1; удельный вес должен колебаться в широких пределах – 1004-1024), глюкозурия при нормальном уровне сахара в крови, стойкая щелочная реакция мочи могут свидетельствовать о повреждении почечных канальцев.
Изменения в анализах крови (нарушения вводно-электролитного и кислотно-щелочного равновесия) могут также отражать поражение почечных канальцев.
Артериальная гипертония тесно связана с поражением почек и может отмечаться:
· в рамках активного аутоиммунного поражения (остронефритический синдром);
· как осложнение стеноза почечных артерий и ишемии почечной ткани иного генеза;
· как следствие снижения функции почек.
Повышение АД может служить первым симптомом, заставившим пациента с заболеванием почек обратиться к врачу. Особенно пристальное внимание должна привлекать АГ развившаяся в возрасте моложе 40 лет и старше 60. Все больные с впервые выявленной АГ должны проходить расширенное обследование для исключения ее почечного генеза. Пациенты с эссенциальной АГ нуждаются в регулярном контроле уровня альбуминурии/протеинурии и фильтрационной функции. При появлении признаков ХБП показана консультация нефролога. АГ играет большую роль не только как маркер повреждения почек, но и фактор прогрессирования ХБП (см. далее).
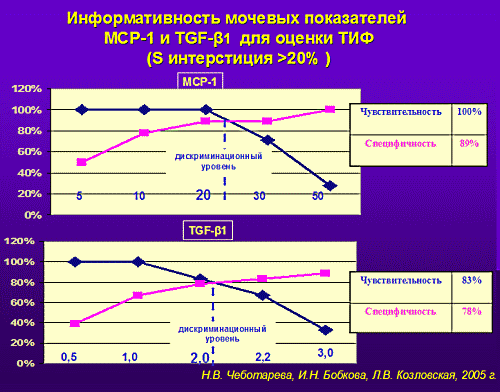
В настоящее время разрабатываются и внедряются более чувствительные и специфичные маркеры острого и хронического почечного повреждения: MCP-1 (моноцитарный хемотаксический протеин), PAI-1 (ингибитор активатора плазминогена), NGAL (липокалин, ассоциированный с желатиназой нейтрофилов), KIM-1 (молекула почечного повреждения) и др., что должно существенно расширить возможности диагностики и мониторинга ХБП.
Дата добавления: 2016-04-22; просмотров: 966;
