ГРЫЖИ ПУПОЧНОГО КАНАТИКА
Грыжа пупочного канатика — тяжелое врожденное заболевание, летальность при котором до настоящего времени остается высокой: от 20,1 до 60%. За последние 30 лет в нашей клинике наблюдались 154 ребенка с указанным патологическим состоянием. Летальность составила 18%, но следует отметить, что в период 1980—1992 гг. она снизилась до 4.1%, что обусловлено прежде всего строгим индивидуальным подходом к выбору метода лечения для каждого больного, рациональным вскармливанием и уходом.
Клиническая картина. Грыжа пупочного канатика имеет типичное внешнее проявление. При первом осмотре после рождения у ребенка в центре живота обнаруживают не покрытое кожей опухолевидное выпячивание, исходящее из основания пупочного канатика. Выпячивание имеет все элементы грыжи: грыжевой мешок, состоящий из растянутых амниотических оболочек, грыжевые ворота, образованные краем дефекта кожи и апоневроза, а также содержимое грыжи — органы брюшной полости.
Клиническая картина грыжи пупочного канатика, а также врачебная тактика зависят от величины грыжевого выпячивания, возможных осложнений и сочетанных дефектов развития. В связи с этим в нашей клинике принята следующая классификационная схема разделения порока:
1) небольшие грыжи (до 5 см в диаметре, для недоношенных — 3 см);
2) средние грыжи (до 8 см в диаметре, для недоношенных — 5 см);
3) большие грыжи (более 8 см в диаметре, для недоношенных— 5 см). Все грыжи, независимо от их размера, мы делим на две группы:
1) неосложненные;
2) осложненные:
а) врожденной эвентрацией органов брюшной полости,
б) эктопией сердца,
в) сочетанными пороками развития (встречаются у 45—50% детей),
г) гнойным расплавлением оболочек грыжевого выпячивания.
Неосложненная грыжа пупочного канатика покрыта влажными гладкими, растянутыми амниотическими оболочками сероватого цвета. В первые часы после рождения оболочки настолько прозрачны, что можно видеть содержимое грыжи: печень, петли кишечника, желудок и другие органы. Местами оболочка утолщена ввиду неравномерного распределения вартонова студня, который обычно скапливается у вершины грыжевого мешка. В месте вхождения пупочных сосудов (вены и двух артерий) прощупывается плотная циркулярная борозда. Амниотические оболочки переходят непосредственно в кожу передней брюшной стенки по краю "грыжевых ворот". Линия перехода имеет ярко-красную окраску (зона перерыва кожных капилляров) шириной до 2—3 мм. В ряде случаев кожа распространяется на основание грыжи в виде кольца высотой до 1,5— 2 см. Форма грыжевого выпячивания чаще полушаровидная (размеры дефекта брюшной стенки и грыжи совпадают), шаровидная (размеры выпячивания значительно превышают диаметр основания) и грибовидная (имеется высокая «ножка»). Небольшие грыжи пупочного канатика иногда напоминают расширенную пуповину. При невнимательном осмотре ребенка в родильном доме подобная «пуповина» может быть перевязана вместе с находящимися там кишечными петлями.
Содержимым небольших грыж бывает кишечник. Общее состояние таких новорожденных не страдает. Грыжи средних размеров заполнены значительным количеством кишечных петель и могут содержать часть печени. Дети обычно поступают в клинику в тяжелом состоянии, с выраженным цианозом, охлажденные. Новорожденные с большими грыжами пупочного канатика, как правило, плохо переносят транспортировку из родильного дома, и состояние их расценивается как тяжелое или крайне тяжелое. В грыжевом мешке всегда определяется, кроме кишечника, значительная часть печени. Объем грыжевого выпячивания заметно превышает размеры брюшной полости.
Осложнения грыж пупочного канатика имеют своеобразную клиническую картину, носят врожденный или приобретенный характер.
Наиболее тяжелым осложнением является разрыв оболочек грыжевого мешка. Ребенок рождается с выпавшими из брюшной полости петлями кишечника. Среди поступивших в клинику 45 детей с этим видом осложнения выделены две основные группы:
1) внутриутробная врожденная эвентрация (38 новорожденных) — характеризуется измененными выпавшими кишечными петлями, они покрыты фибринозным налетом, стенки отечны, сосуды брыжейки расширены. Дефект брюшной стенки, как правило, небольшой (3— 5 см), края его регидны, кожа частично переходит в остатки амниотических оболочек пупочного канатика;
2) «акушерская» врожденная эвентрация (7 новорожденных), возникшая в связи с частичным разрывом оболочек во время рождения ребенка с большой грыжей пупочного канатика; оболочки повреждаются обычно у основания грыжевого выпячивания; выпавшие кишечные петли вполне жизнеспособны, видимых признаков перитонита нет (серозная оболочка блестящая, чистая, фибринозные налеты не определяются); детей с врожденной эвентрацией обычно доставляют в клинику в первые часы после рождения; общее состояние их крайне тяжелое.
Эктопия сердца встречается у детей с большими грыжами пупочного канатика. Диагностика порока несложна, так как при осмотре отчетливо определяется в верхней части грыжи под амниотическими оболочками пульсирующее выпячивание — смещенное сердце.
Сочетанные пороки развития в большинстве своем не влияют на общее состояние новорожденного и не требуют экстренного хирургического вмешательства {расщелины лица, уродства конечностей и др.). Однако часть сочетанных врожденных заболеваний затрудняет или делает невозможным оперативное лечение грыжи пупочного канатика.
Неполное обратное развитие (незаращение) желточного протока выявляется при первом внимательном осмотре грыжевого выпячивания: у основания пупочного остатка определяется кишечный свищ с ярко-красными краями вывернутой слизистой оболочки. Диаметр его обычно не превышает 0,5—1 см. Из отверстия периодически выделяется меконий, который загрязняет и инфицирует окружающие ткани.
Экстрофия мочевого пузыря нередко сочетается с грыжей пупочного канатика. При наличии этих пороков брюшная стенка отсутствует почти на всем протяжении — в верхнем отделе она представлена грыжевым выпячиванием, оболочки которого непосредственно переходят в слизистую оболочку расщепленного мочевого пузыря и уретры.
Врожденная непроходимость кишечника — наиболее «коварный», с диагностической точки зрения, сочетанный порок развития. Чаще наблюдается высокая непроходимость, обусловленная атрезией двенадцатиперстной кишки или нарушением нормального поворота «средней кишки». Упорная рвота с желчью, возникающая к концу первых суток после рождения, позволяет заподозрить наличие этого заболевания. При низкой непроходимости первыми признаками будет задержка мекония. Рентгенологическое обследование уточняет диагноз.
Тяжелые врожденные пороки сердца резко ухудшают общее состояние новорожденного и выявляются по соответствующему комплексу клинических признаков.
Гнойное расплавление поверхностных оболочек грыжевого мешка неизбежно наступает в тех случаях, когда ребенок не был оперирован в первые сутки после рождения. У таких детей грыжевое выпячивание представляет собой грязно-серую гнойную рану со слизистым отделяемым и участками некроза в виде темных сгустков. Воспалительные изменения в первые дни распространены только на поверхностные слои грыжевого мешка (амнион, вартонов студень), и явлений перитонита не выявляется. Общее состояние новорожденного обычно бывает тяжелым, температура тела повышена, выражены явления интоксикации. Анализы крови показывают значительный лейкоцитоз с нейтрофильным сдвигом влево и анемию.
Рентгенологическое обследование новорожденного с грыжей пупочного канатика проводят для уточнения характера содержимого грыжевого выпячивания и выявления сочетанных аномалий. На обзорных рентгенограммах, произведенных при вертикальном положении ребенка в двух взаимно перпендикулярных проекциях, отчетливо видны петли
-кишки и размер выступающего в грыжевое отверстие края печени. Равномерное заполнение газом кишечных петель исключает врожденную непроходимость. Выявленные горизонтальные уровни в желудке и двенадцатиперстной кишке дают основание диагностировать высокую врожденную непроходимость. Наличие широких множественных уровней позволяет заподозрить низкую непроходимость. Для уточнения диагноза проводят ирригографию.
Лечение. Основным методом лечения грыжи пупочного канатика является немедленная операция. Ребенок непосредственно «из рук» акушера должен быть переведен в хирургическое отделение. В первые часы после рождения оболочки грыжи не воспалены, тонкие, нежные — они легче поддаются хирургической обработке, кишечник не растянут газами, и вправление его в брюшную полость проходит менее травматично. Промедление с госпитализацией вызывает ухудшение общего состояния ребенка, значительное инфицирование грыжевых оболочек, спаяние их с подлежащими органами, в первую очередь с печенью. Попытки проведения радикальной операции у новорожденных старше суток со средними и большими грыжами при наличии гнойно-некротических изменений оболочек в большинстве случаев заканчивались гибелью детей от перитонита, кровотечения или шока. Это послужило причиной изменения тактики лечения подобных больных. Мы считаем, что в таких случаях хирургическое вмешательство противопоказано и следует назначать консервативную терапию, методика которой детально разработана в нашей клинике. Консервативное лечение должно применяться также при наличии у ребенка тяжелых сочетанных пороков развития, которые делают операцию технически невозможной или непосредственно угрожающей жизни новорожденного.
Оперативное лечение. Основная цель операции — вправление органов в брюшную полость, иссечение оболочек грыжевого мешка и закрытие дефекта передней брюшной стенки. Выбор рационального метода хирургического вмешательства зависит от величины грыжи, имеющихся осложнений и наличия таких сочетанных пороков развития, которые одновременно нуждаются в срочной коррекции.
Предоперационную подготовку следует начинать с момента рождения ребенка. Сразу после обычного туалета новорожденного на грыжевое выпячивание накладывают салфетки, смоченные теплым раствором антибиотиков. В случаях врожденного разрыва оболочек с эвентрацией внутренних органов последние закрывают многослойным марлевым компрессом, обильно смоченным теплым 0,25% раствором новокаина с антибиотиками. Ребенка заворачивают в стерильные пеленки и обкладывают грелками. Подкожно вводят витамин К и антибиотики. При поступлении в хирургическое отделение больного помещают в обогреваемый кувез с постоянной подачей увлажненного кислорода. Перед операцией через тонкий зонд промывают желудок. В прямую кишку вводят газоотводную трубку.
Длительность подготовки не должна превышать 1—2 ч. За это время проводят необходимые исследования, согревают больного, повторно вводят антибиотики, сердечные средства. Детей с грыжами, осложненными разрывом оболочек, или с выявленным каловым свищом необходимо немедленно доставлять в операционную для срочной операции. Перед вмешательством всем детям назначают соответствующую медикаментозную подготовку к анестезии и ставят систему для внутривенного капельного вливания.
У больных этой группы все внутривенные инфузии как во время операции, так и после нее следует проводить только в сосуды бассейна верхней полой вены в связи с тем, что в процессе вмешательства отток из нижней полой вены может нарушиться.
Обезболивание проводят всегда по эндотрахеальному методу. Самые большие трудности возникают при ведении наркоза в период погружения грыжевого содержимого в брюшную полость. Попытка перехода на самостоятельное дыхание в момент повышения внутрибрюшного давления при вправлении грыжи не должна предприниматься, так как это ухудшает состояние ребенка и не позволяет оценить его адаптацию к новой ситуации.
Оперативное лечение несложненных грыж пупочного канатика имеет свои особенности, которые зависят от размера грыжевого выпячивания и его формы.
У. новорожденных с небольшими грыжами пупочного канатика брюшная полость развита нормально, и вправление во время операции внутренностей из грыжевого выпячивания не может вызвать осложнений так же, как и зашивание сравнительно малых дефектов передней брюшной стенки. Этим детям проводят одномоментную радикальную операцию.
Новорожденные с грыжами средних размеров в большинстве своем подлежат одномоментной радикальной операции. Однако у части из них (особенно у недоношенных II степени) вправление внутренних органов и особенно зашивание дефекта апоневроза сопровождается чрезмерным повышением внутрибрюшного давления вследствие сравнительно малых размеров брюшной полости и наличия в грыжевом мешке части печени.
Объективным критерием возможности одномоментной коррекции грыжи может быть только сопоставление динамики давления в верхней и нижней полых венах. Если в процессе погружения органов давление в нижней полой вене прогрессивно растет (для измерения давления до операции ребенку производят венесекцию большой подкожной вены бедра с введением катетера на 5—6 см), а в верхней полой вене (катетеризация по Сельдингеру) падает до нуля или также увеличивается до уровня давления в нижней полой вене, то глубина погружения кишечника и печени в брюшную полость должна быть минимальной.
Хирургу необходимо изменить план операции, закончив ее первым этапом двухмоментной методики.
Оперативное лечение новорожденных с большими грыжами пупочного канатика представляет значительные трудности, и прогноз до последнего времени остается крайне тяжелым. Это связано с тем, что брюшная полость у таких детей очень мала, и в нее при радикальной операции не может быть вправлено содержимое грыжи (часть печени, кишечные петли, иногда селезенка). Насильственное погружение внутренностей неизбежно вызывает повышение внутрибрюшного давления и сопровождается тяжелыми осложнениями:
1) нарушением дыхания вследствие смещения диафрагмы и органов средостения;
2) сдавлением нижней полой вены с последующим затруднением оттока крови;
3) сдавлением кишечных петель и желудка, вызывающим частичную непроходимость.
Перечисленные осложнения для новорожденного настолько тяжелы, что обычно ведут к смерти в период от нескольких часов до 2 сут. после операции. В. связи с этим при лечении детей с большими грыжами пупочного канатика может быть применена только двухмоментная операция, которая позволяет избежать перечисленных осложнений.
Недоношенные новорожденные с массой тела до 1,5 кг (III степень), имеющие средние и большие грыжи, подлежат консервативному лечению. Только в случае осложнения разрывом оболочек и эвентрацией внутренних органов следует проводить попытку хирургической коррекции порока.
Техника одномоментной радикальной операции. Обработку операционного поля осуществляют 3% спиртовым раствором йода и спиртом. Вначале обрабатывают грыжевые оболочки, затем кожу вокруг выпячивания. Производят окаймляющий разрез кожи, отступая 2— 3 мм от перехода ее в амниотические оболочки. Последние удаляют (рис. 29, а, б). Если имеется прочное сращение небольшой части амниотических оболочек с подлежащей петлей кишки, то полное удаление этих участков становится невозможным, и их оставляют.. Пупочные сосуды препарируют до апоневроза, раздельно перевязывают шелковыми лигатурами и отсекают. Затем по краю грыжевого отверстия тщательно мобилизуют прямые мышцы и апоневроз, которые должны быть освобождены настолько, чтобы при легком подтягивании они встречались по средней линии. В брюшную полость вводят антибиотики и погружают пролабированные органы. Если имеется шаровидная или грибовидная форма грыжи, то дефект брюшной стенки сравнительно невелик, и вправление содержимого в брюшную полость затруднено. Для уменьшения травматизации органов при вправлении следует расширить кожно-апоневротическое кольцо путем рассечения его кверху и книзу на 1 —1,5 см.

Дефект брюшной стенки зашивают послойно: кетгутовым непрерывным швом — брюшину и заднюю стенку влагалища прямой мышцы живота {рис. 29, в); шелковыми отдельными швами — передние листки. При грыжах среднего размера попытка полного сближения краев дефекта брюшной стенки иногда сопряжена с некоторым натяжением тканей. В таких случаях для уменьшения внутрибрюшного давления следует вшивать в дефект капроновую сетку. На подкожную клетчатку накладывают несколько тонких кетгутовых швов, шелковые швы на кожу.

Техника двухмоментной операции. I этап — сшивание над грыжевым выпячиванием кожи. Производят «окаймляющий» разрез, отступая 2—3 мм от линии перехода кожи на грыжевое выпячивание. Затем остро и тупым путем удаляют амниотическую оболочку вместе с вартоновым студнем (рис. 30, а). Если часть амниотической оболочки отделить не удается, то ее оставляют и несколько раз обрабатывают антибиотиками. Важно сохранить целость внутренней оболочки (примитивная брюшина). Это предупреждает развитие спаек между органами брюшной полости и кожей, что очень важно для удачного проведения II этапа операции — ликвидации вентральной грыжи. Пупочные сосуды лигируют и отсекают. Кожу с подкожной клетчаткой отсепаровывают вокруг дефекта в апоневрозе во всех направлениях — от мечевидного отростка, боковых поверхностей живота и лобка. Мобилизацию производят в таких пределах, чтобы кожа могла полностью закрыть грыжевое выпячивание (рис. 30, б). На края кожи накладывают узловые шелковые швы {рис. 30, в). На кожных лоскутах делают мелкие разрезы-насечки (3—5 мм) в шахматном порядке на расстоянии 1,5 см друг от друга. Появившееся кровотечение из ран и нормализация окраски лоскутов говорят об эффективности примененного метода.
При огромных грыжах пупочного канатика {более 10—12 см в диаметре) выпячивание иногда невозможно закрыть при самой широкой мобилизации кожи. В таких случаях мы применяем частичное погружение грыжевого содержимого в брюшную, полость [Баиров Г. А., 19631. Это достигается путем осторожного надавливания на выпячивание и образования дупликатуры {складки) из амниотических оболочек по передней поверхности грыжи. Высота складки должна быть около 2—3 см, что приводит к уменьшению грыжевого выпячивания до 1/4 — 1/3первоначальной величины. Дупликатуру из оболочек удерживает пальцами ассистент, а хирург прошивает ее у основания непрерывным «скорняжным» лавсановым швом. Выше линии шва оболочки отсекают. После этого удается без осложнений сшить мобилизованную кожу над уменьшенным грыжевым выпячиванием.
II этап двухмоментной операции — ликвидацию дефекта брюшной стенки (вентральной грыжи) — проводят в возрасте после 1 года.
Оперативное лечение осложненных грыж пупочного канатика является чрезвычайно трудной задачей. Новорожденные с внутриутробным разрывом оболочек грыжи и эвентрацией внутренних органов поступают в хирургический стационар, как правило, в первые часы после рождения. Состояние детей этой группы крайне тяжелое из-за развивающегося перитонита и охлаждения выпавших кишечных петель.
Среди наблюдаемых нами 52 новорожденных с выраженной эвентрацией 14 были недоношенными и у 12 имелись тяжелые сочетанные пороки развития. Эти обстоятельства резко отягощают исход лечения, Однако у 16 детей срочное хирургическое вмешательство было успешным.
Техника операции. После обычного туалета операционного поля и амниотических оболочек несколько раз промывают выпавшие петли кишечника раствором антибиотиков, производят блокаду брыжейки эвентрированных кишечных петель 0,25% раствором новокаина (5—7 мл) и имеющиеся остатки оболочек грыжевого мешка иссекают с каемкой кожи, отступая от края на 2—3 мм. Дальнейший ход операции зависит от величины дефекта брюшной стенки и размеров эвентрации.
Наличие эвентрации «малых» размеров (выпадение петель тонкой кишки протяженностью до 20—25 см, дефект брюшной стенки до 5 см) является показанием к одномоментной радикальной операции (послойное ушивание дефекта).
При более «обширной» внутриутробной эвентрации или «акушерских» разрывах оболочек грыжи вправление выпавших петель тонкой и толстой кишки, желудка, печени невозможно. Операцию заканчивают сшиванием над эвентрированными органами отсепарованной кожи (I этап двухмоментной операции). Ликвидацию вентральной грыжи производят в обычные сроки.
Объем хирургического вмешательства зависит от выявленных у ребенка сочетанных пороков. Операция может осложниться в связи с наличием неполного обратного развития (незаращение) желточного протока, который мы наблюдали у 9 детей с грыжей малого и среднего размеров.
Техника операции. После обработки операционного поля закрывают каловый свищ. Для этого края выступающего желточного протока отсепаровывают, смазывают свищевой ход спиртовым раствором йода и зашивают его просвет краевым непрерывным шелковым швом (атравматичной иглой, шелк 00), предупреждая выпадение кишечного содержимого. Производят смену белья и инструментов. Затем, после иссечения амниотических оболочек, последние отводят в сторону вместе с петлей кишки, имеющей свищ. Обычным способом резецируют желточный проток, зашивая тонкую кишку в поперечном направлении двухрядным швом. Вновь производят смену белья и инструментов и заканчивают операцию пластикой дефекта брюшной стенки по изложенной выше методике.
Врожденная кишечная непроходимость должна быть ликвидирована одновременно с операцией, производимой по поводу грыжи пупочного канатика.
Техника операции. При малых и средних грыжах ревизию кишечника проводят после рассечения грыжевого мешка. Если у ребенка имеется грыжа больших размеров, то вначале иссекают амниотические оболочки и вартонов студень, а затем параллельно наружному краю дефекта рассекают апоневроз, вскрывают брюшную полость и извлекают измененную петлю кишки. Восстанавливают проходимость кишечной трубки (выбор метода операции зависит от характера патологического состояния). Заканчивают операцию радикальным зашиванием грыжевых ворот (при малых и средних грыжах). При грыжах больших размеров производят I этап двухмоментной операции. Кишечные петли для предупреждения сращений изолируют от кожных лоскутов оставшимся брюшинным листком грыжевого мешка.
В редких случаях, при больших грыжах пупочного канатика, встречаются множественные комбинированные пороки пищеварительного тракта, создающие крайние трудности в планировании хирургического вмешательства. Выбор метода операции осуществляется индивидуально, однако основным и обязательным принципом является первоочередное устранение порока развития, не совместимого с жизнью ребенка.
Послеоперационное лечение. Характер послеоперационного лечения зависит от общего состояния ребенка, его возраста и метода оперативного вмешательства.
Всем детям в первые 2—3 сут после операции проводят продленную эпидурзльную анестезию, создают возвышенное положение. В ку-вез постоянно поступает увлажненный кислород. Назначают антибиотики широкого спектра действия (5—7 дней), сердечные средства (по показаниям) и физиотерапию (УВЧ — 5 сут, затем электрофорез калия йодида). Производят 1—2 раза в неделю трансфузии крови или плазмы.
Детей с небольшими и средними грыжами кормить через рот начинают спустя б ч после операции (в более тяжелых случаях — через 10— 12 ч), дозирование по 10 мл через 2 ч, прибавляя с каждым кормлением по 5 мл. Дефицит жидкости восполняют капельно внутривенно. К концу 2-х суток ребенок должен получать нормальное (по массе тела и возрасту) количество грудного молока; к груди прикладывают на 3— 4-й день. Швы на коже снимают на 8—10-е сутки.
Детям с грыжами больших размеров после I этапа двухмоментной операции проводят парентеральное питание в течение 48 ч. С начала 3-го дня начинают давать через рот 5—7 мл 5% раствора глюкозы, затем— сцеженное грудное молоко каждые 2 ч по 10 мл. Общее суточное количество жидкости, вводимой per os и внутривенно, не должно превышать возрастную дозу с учетом массы тела ребенка. Постепенно увеличивая количество грудного молока, к 8-му дню ребенка переводят на нормальное кормление (сцеженным молоком). К груди матери прикладывают на 12—14-й день.
Детям ежедневно проводят контрольные перевязки и тщательный уход за раной. Швы снимают на 9—12-й день в зависимости от степени натяжения краев операционной раны.
При оперативных вмешательствах на кишечнике ребенку назначают режим питания, показанный после резекции кишки у новорожденного.
Самой существенной проблемой ведения послеоперационного периода при I этапе двухмоментного вмешательства или радикальной коррекции является адаптация ребенка к высокому внутрибрюшному давлению. Способствует этой адаптации комплекс мероприятий, который включает в себя оксигенобаротерапию, продленную эпидуральную блокаду и позднее начало кормления ребенка. У недоношенных детей после I этапа коррекции больших грыж, при появлении еще на операционном столе признаков нарушения кровообращения в нижних конечностях целесообразно в течение 1—2 сут применять продленную назо-трахеальную интубацию. Она сокращает мертвое пространство и уменьшает нарушения вентиляции, возникшие вследствие высокого стояния диафрагмы и ограничения ее подвижности. Оксигенотерапию необходимо проводить в тех же случаях повторными сеансами каждые 12—24 ч в течение 12 сут.
Осложнения в послеоперационном периоде. Повреждение в
момент операции внутренней пластинки оболочек грыжи (бессосудистой брюшины) может привести к спаечному процессу и развитию непроходимости (обычно через 3—4 нед после операции). Мы наблюдали подобное осложнение, которое, видимо, можно было предупредить назначением с первых дней после операции противоспаечной терапии. Осложнение проявляется периодическим нерезким беспокойством ребенка. Возникает рвота, которая носит упорный характер. Через кожу брюшной стенки (грыжевого выпячивания) видна перистальтика кишечных петель. Стул может быть, но скудный, затем отхождение кала прекращается. Характерно постепенное нарастание симптомов непроходимости. Исследование желудочно-кишечного тракта с контрастированием помогает установлению диагноза: длительная задержка (4—5ч) введенного через рот йодолипола указывает на непроходимость. В таких случаях показаны лапаротомия и ликвидация непроходимости.
Консервативное лечение. В нашей клинике наблюдались 54 ребенка, у которых в связи с тяжелыми пороками развития, делающими операцию технически невозможной (или угрожающими жизни ребенка), а также гнойным расплавлением амниотических оболочек хирургическая коррекция не была произведена.
Среди этих больных 30 выздоровели. Это доказывает, что при наличии противопоказаний к операции консервативное лечение следует рассматривать как эффективный метод. Проводить его следует по рациональной схеме.
Консервативная методика слагается из общеукрепляющих мероприятий и местного лечения. Ниже приводим примерную схему ведения новорожденного с грыжей пупочного канатика при консервативном методе.
Общеукрепляющие мероприятия. Кормление сцеженным грудным молоком строго по норме. С 8—10-го дня жизни, когда ребенок достаточно окрепнет, его прикладывают к груди матери (обязательны контрольные взвешивания). Если ребенок сосет вяло или бывает рвота, то дефицит жидкости восполняют внутривенным введением растворов глюкозы, плазмы крови, альбумина, витаминов.
Со дня поступления начинают вводить антибиотики широкого спектра действия. Смена антибиотиков необходима через 6—7 дней в зависимости от результатов посева гнойного отделяемого и чувствительности микробов (начиная со 2-го курса вводят нистатин). Антибиотики отменяют после появления грануляций и очищения раны от некротических налетов (15—20 дней).
Местное лечение. Ребенку ежедневно производят смену мазевых повязок и туалет грыжевого выпячивания. Снятие повязки и обработка раны требуют большой осторожности из-за опасности разрыва оболочек. Участки поверхност-ного некроза амниотической оболочки отходят самопроизвольно, и затем начинают появляться грануляции, идущие от периферии к центру. Очищению раны способствуют электрофорез с антибиотиками и облучение раны во время перевязок ультрафиолетовыми лучами.
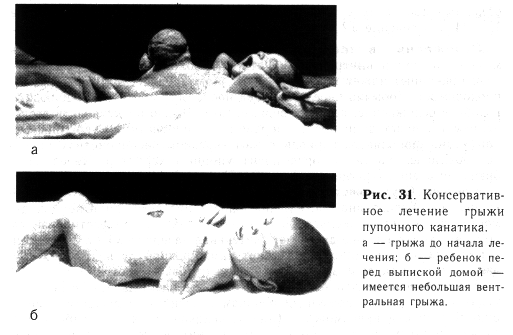
После появления грануляций (7—10-й день лечения) применяют ежедневные гигиенические ванны. Краевая эпителизация и рубцевание ведут к уменьшению грыжевого выпячивания. Этому способствует тугое бинтование, применяемое в процессе лечения. Рана заживает к 40— 50-му дню после рождения ребенка (рис. 31, а, б).
Образовавшуюся в результате консервативного лечения вентральную грыжу ликвидируют оперативным путем так же, как при двухмоментной операции, в возрасте после 1 года.
Глава 7
Дата добавления: 2016-04-14; просмотров: 955;
