Фонокардиография, систолические временные интервалы и кривые пульса
Несмотря на то что методы получения изображения в значительной степени вытеснили фонокардиографию и регистрацию кривых пульса, эти методы исследования не утратили полностью своего значения для определения причины и времени появления патологических признаков, которые были зарегистрированы при аускультации и пальпации. Использование этих методов особенно целесообразно в сочетании с М-эхокардиографией. Кривые яремного, каротидного и верхушечного пульса, зарегистрированные этими непрямыми методами, в значительной степени напоминают кривые изменения давления в правом предсердии, аорте и левом желудочке соответственно. С помощью фонокардиограммы можно провести графическую запись тонов и шумов сердца.
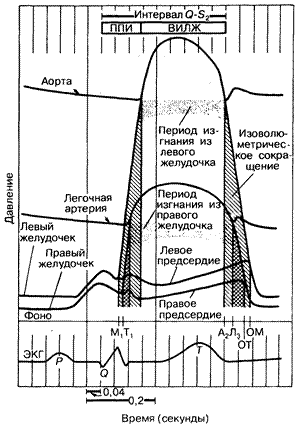
Рис. 179-2. Схематическое сопоставление кривых внутрисердечного и аортального давления с электрокардиограммой (ЭКГ) и фонокардиограммой (Фоно). Заштрихованные области, обозначенные «ИзоВ», соответствуют изоволюметрическим фазам сокращения и расслабления левого и правого желудочков соответственно; mi, TI, АII и ЛII—тоны сердца, возникающие при закрытии левого предсердно-желудочкового (митрального), правого предсердно-желудочкового (трехстворчатого) клапанов, клапанов аорты и легочного ствола соответственно. ОТ и ОМ — звуки, возникающие при открытии правого и левого предсердно-желудочкового клапана. Интервал Q — S2 включает в себя период предызгнания (ППИ) и время изгнания из левого желудочка (ВИЛЖ). Все эти показатели могут быть измерены неинвазивным путем (см. текст).
Анализ формы кривой каротидного пульса и расчет на его основе систолических временных интервалов позволяет получить важную информацию о состоянии и функции левого желудочка. Систолические временные интервалы включают в себя следующие показатели: электромеханическая систола (QA2) — период времени от начала комплекса QRS до аортального компонента A2; время выброса левого желудочка (ВВЛЖ) — интервал, начинающийся от точки подъема каротидной волны до дикротической впадины; преэжекционный период (ПЭП)—ПЭП=QА2—ВВЛЖ (рис. 179-2). При левожелудочковой недостаточности ПЭП удлиняется, отражая прежде всего уменьшение скорости нарастания давления в желудочки, а ВВЛЖ укорачивается, что свидетельствует об уменьшении ударного объема. Вследствие этого отношение ПЭП/ВВЛЖ увеличивается. При затрудненном оттоке крови из левого желудочка вследствие фиксированной обструкции (например, при стенозе устья аорты) кривая каротидного пульса поднимается медленно, в то время как в случае динамической обструкции (гипертрофическая обструктивная кардиомиопатия) подъем кривой происходит быстро, поскольку в раннюю систолу отток не нарушен. Если при этом нет сопутствующей сердечной недостаточности, то ВВЛЖ, как правило, увеличивается независимо от типа обструкции кровотоку.
Эхокардиография
Эхокардиография — это метод получения изображения сердца и крупных сосудов, в основе которого лежит использование ультразвука. Датчик, содержащий пьезоэлектрический керамический кристалл, способный трансформировать электрическую энергию в механическую (звук) и обратно, выступает одновременно и в качестве источника звука, и приемника отраженных волн. Существует три типа эхокардиографических исследований: М-эхокардиография, двухмерная эхокардиография и допплеровское исследование. При М-эхокардиографии один датчик излучает звук с частотой 100Ф—2000 импульсов в 1 с вдоль одной какой-либо оси. В результате создается изображение сердца как бы «с вершины горы». Этот тип эхокардиографии позволяет получить качественное изображение во времени. Изменяя направление луча, можно сканировать сердце от желудочков до аорты и левого предсердия (рис. 179-3). При двухмерной эхокардиографии, направляя ультразвуковой луч по дуге в 90° с частотой около 30 раз в 1 с, получают изображение в двух плоскостях. Используя различные точки расположения датчика, можно получить качественное пространственное изображение, позволяющее анализировать движения структур сердца в реальном времени.
С помощью допплеровской эхокардиографии можно определять скорость кровотока и его турбулентность. Когда звук сталкивается с движущимися эритроцитами, частота отраженного сигнала изменяется. Величина этого изменения (допплеровский сдвиг) указывает на скорость кровотока (V), которую можно рассчитать, учитывая следующие характеристики звукового луча:
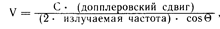
где С — скорость звука в тканях, Q — угол между допплеровским лучом и средней осью кровотока.
Направление сдвига вверх (увеличение частоты отраженного звука) указывает на то, что ток крови направлен к датчику; направление сдвига вниз — от датчика. При прохождении крови через стенозированные отверстия клапанов ее скорость увеличивается, что также может быть зарегистрировано с помощью допплеровской эхокардиографии. Используя затем модифицированное уравнение Бернулли, можно рассчитать чресклапанный градиент давлений (P):P=4V2. Регистрация сигналов в отдельных небольших областях позволяет определить пространственную локализацию турбулентности, характерную для стеноза, недостаточности клапанов или шунтирования крови. Сочетание допплеровского исследования с методами получения изображения позволяет рассчитать сердечный выброс. К сожалению, не у всех больных эхокардиография может быть выполнена успешно. Проникновение звука в ткани может затрудняться у многих лиц пожилого возраста, страдающих ожирением и эмфиземой.
Поражение, клапанов сердца. Эхокардиографические методы получения изображения помогают выявлять изменения толщины и нарушения движений клапанов, приводящие к их стенозу или недостаточности. Кроме того, с помощью эхокардиографических методов можно оценить реакцию сердца на нагрузку давлением или объемом, измеряя расширение полостей сердца, гипертрофию его стенок и изменение их движения. Допплеровские варианты эхокардиографии позволяют подтвердить диагноз недостаточности клапанов или стеноза (см. также гл. 187).
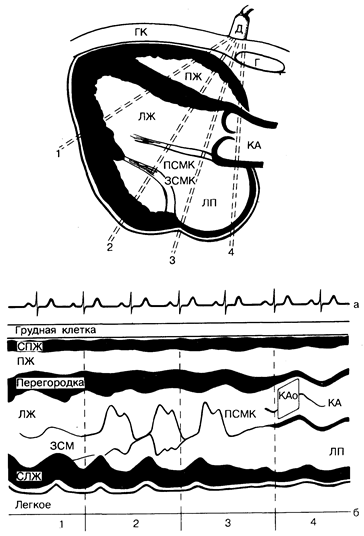
Рис. 179-3. Схематическое изображение нормального сердца, получаемое с помощью М-эхокардиографии. а — разрез сердца вдоль длинной оси; б — эхокардиографическая картина движения соответствующих анатомических структур сердца. Обозначения: ГК — грудная клетка; Д — эхокардиографический датчик; Г — грудина; ПЖ — правый желудочек; ЛЖ — левый желудочек; КА — корень аорты; ПСМК — передняя створка левого предсердно-желудочкового (митрального) клапана; ЗСМК — задняя створка левого предсердно-желудочкового (митрального) клапана; ЛП — левое предсердие; СПЖ — стенка правого желудочка; КАо — клапан аорты; ЗСМ — задняя сосочковая мышца; СЛЖ — стенка левого желудочка. [Из: Р. С. Come. Echocardiography in diagnosis and management of cardiovascular disease. — Compr. Ther, 1980, 6 (5), 58.]
Стеноз левого атриовентрикулярного отверстия (митральный стеноз). Выявление при эхокардиографии ограниченного открытия клапана вследствие утолщения его створок и образования спаек, а также укорочения и утолщения хорд позволяет диагностировать митральный стеноз (рис. 179-4). Планиметрическое исследование зоны левого предсердно-желудочкового (митрального) клапана по короткой диастолической оси и измерение скорости снижения трансмитрального градиента диастолического давления с помощью допплеровского метода позволяет довольно точно определить площадь просвета клапана. Эхокардиография облегчает диагностику и других причин нарушения притока крови, таких как миксома или тромб левого предсердия, массивная аннулярная кальцификация, надклапанное кольцо, наличие дополнительного третьего предсердия, изменение левого предсердно-желудочкового (митрального) клапана в виде парашюта.
Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность). Полнота закрытия левого предсердно-желудочкового (митрального) клапана в систолу зависит от нормальной функции его створок и поддерживающих их структур, включая фиброзное кольцо клапана, сухожильные хорды, сосочковые мышцы и окружающий миокард. При выявлении причины митральной недостаточности предпочтение следует отдавать двухмерным методикам, а не М-эхокардиографии. Митральная недостаточность может быть следствием ревматического поражения сердца, пролапса клапана, флотации одной из створок при разрыве хорды или сосочковой мышцы, аннулярной кальцификации, повреждения атриовентрикулярного канала, миксомы, эндокардита, гипертрофической кардиомиопатии, дисфункции левого желудочка. Картирование отверстия митрального клапана с помощью допплеровского исследования позволяет оценить выраженность систолической турбулентности в полости левого предсердия, что дает возможность определить степень регургитации.
Стеноз устья аорты (аортальный стеноз). Для выявления подклапанной, клапанной и надклапанной обструкции лучше всего использовать двухмерную эхокардиографию. На врожденный характер заболевания указывают такие признаки, как куполообразное выпячивание створок клапана в систолу и необычное число или размеры створок (две в двухстворчатом клапане). Приобретенный фиброз или кальцификация вызывают утолщение клапана. Нормальное расхождение створок исключает приобретенный характер критического стеноза аорты, однако неполное расхождение еще не является специфическим признаком стеноза. В то же время обнаружение высокой скорости прохождения крови через устье аорты при допплеровском исследовании свидетельствует в пользу стеноза. Небольшая скорость кровотока тем не менее не исключает наличие стеноза, поскольку как сниженный объем, так и невозможность направить допплеровский луч параллельно кровотоку могут привести к существенному занижению регистрируемых скоростей.
Недостаточность клапана аорты (аортальная недостаточность). Следует отличать расширение корня аорты и ее расслоение от поражений клапана, вызывающих регургитацию крови. К ним относятся врожденные болезни, склерозирование, эндокардит, пролапс и флотирование створок. Для выявления структурной патологии лучше всего использовать двухмерную эхокардиографию. В то же время М-эхокардиография позволяет с высокой точностью диагностировать как диастолическую вибрацию передней створки левого предсердно-желудочкового (митрального) клапана, так и преждевременное закрытие клапана в результате значительного повышения диастолического давления в левом желудочке в случаях тяжелой острой аортальной регургитации. Очень чувствительным признаком недостаточности клапана аорты может служить диастолическое дрожание.
Поражение правого предсердно-желудочкового (трехстворчатого) клапана и клапана легочного ствола.
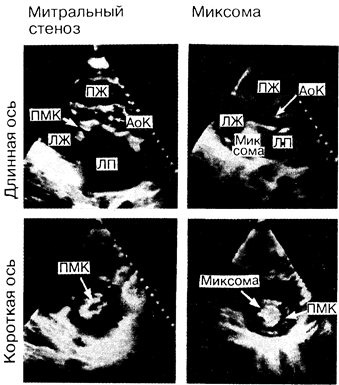
Рис. 179-4. Изображения сердца в диастолу. Получены с помощью двухмерной эхокардиографии, выполненной вдоль длинной и короткой осей сердца у больных с заметным уменьшением эффективного просвета левого предсердно-желудочкового (митрального) клапана (ПМК) вследствие стеноза левого атриовентрикулярного отверстия (митрального стеноза, МС) и миксомы левого предсердия. У больного с митральным стенозом створки клапана, в особенности если их концевые части утолщены, заметно ограничено расхождение передней и задней створок в диастолу. Левое предсердие расширено. У больного с миксомой левого предсердия во время диастолы происходит пролабирование миксомы в ПМК, вызывая его обструкцию. Обозначения: ПЖ — правый желудочек; ЛЖ — левый желудочек, АоК — клапан аорты.
Внедрение двухмерного сканирования повысило качество визуализации клапанов правых отделов сердца. Обнаружение изменений структуры и движения створок способствует диагностике ревматических деформаций, аномалии Эбштейна, пролапса, флотирования створок, эндокардита, врожденной дисплазии и утолщения клапанов вследствие карциноида, амилоидоза, эндокардита Леффлера или эндокардиального фиброза. Характерным признаком стеноза легочного ствола является парашютообразное выбухание клапана легочного ствола в систолу.
Протезы клапанов. Эхокардиографическое исследование механических протезов нередко бывает затруднено, что обусловлено присущей протезам высокой эхогенностью, затрудняющей распознавание патологического разрастания ткани и тромбов. Для выявления нарушения периодичности открытия и закрытия протезов клапанов целесообразно использовать сочетание фонокардиографии и М- эхокардиографии. Отклонение данных допплеровской эхокардиографии от нормальных показателей может указывать на функциональные расстройства. Тем не менее для получения полной информации о работе протезов клапанов необходимо выполнить развернутое ангиографическое и гемодинамическое обследование. Диагностика таких поражений биопротезов, как фиброз, кальцификация, патологическое разрастание ткани или их разрывы, как правило, более проста.
Эндокардит. Более чем у 50 % больных с эндокардитом при обследовании можно обнаружить эхогенные массы с неровными очертаниями. Это тромботические наложения на эндокарде. Несмотря на то что эти образования сопровождаются повышенным риском развития различных осложнений, многие больные благополучно выздоравливают, получая лишь антибактериальную терапию (см. также гл. 188).
Левый желудочек. Для измерения размеров левого желудочка, толщины его стенок и оценки функционального состояния широко используют М-эхокардиографию. О состоянии диастолической функции позволяет судить такой показатель, как скорость утончения стенки желудочка в диастолу. Определяя процент укорочения малой оси, который у здорового человека превышает 28 %, и среднюю скорость укорочения циркулярных волокон можно контролировать систолическую работу желудочка. Эти показатели, однако, во многом зависят от величины пред- и постнагрузки, а также от сократимости миокарда. Анализ соотношений конечно-систолических величин давления и размеров, которые не зависят от преднагрузки и учитывают особенности постнагрузки, позволяет получить более глубокую информацию о сократительной способности миокарда. Однако М-эхокардиография помогает определить глобальную желудочковую функцию только при условии сохранения нормальной конфигурации желудочка и относительной симметричности амплитуды и периодичности систолических движений. Двухмерная эхокардиография, позволяя получить изображения желудочка в целом ряде проекций, делает возможным определение размеров желудочка и его функции, в частности, у больных с асимметричным сокращением миокарда вследствие ишемической болезни сердца. Кроме того, только двухмерная эхокардиография способна адекватно визуализировать верхушку левого желудочка, которая представляет собой область наиболее частой локализации нарушений движений миокарда и формирования тромбов.
С помощью эхокардиографии можно диагностировать кардиомиопатию и идентифицировать ее тип — дилатационная, гипертрофическая и рестриктивно-облитерирующая (рис. 179-5). Для дилатационной кардиомиопатии характерно расширение и плохая сократимость обоих желудочков. Толщина стенок нормальна или слегка увеличена. Гипертрофической кардиомиопатии, напротив, свойственны заметная гипертрофия левого желудочка, захватывающая обычно часть межжелудочковой перегородки, небольшая полость желудочка, усиление систолической функции и нарушение расслабления миокарда в диастолу. Признаками динамической обструкции являются движение вперед левого предсердно-желудочкового (митрального) клапана в систолу, вследствие чего он приближается к межжелудочковой перегородке, и частичное мидсистолическое закрытие клапана аорты. Утолщение стенок желудочка встречается также и при инфильтративных расстройствах. При амилоидозе утолщенные стенки часто имеют «пестрый» вид, что сопровождается снижением вольтажа на электрокардиограмме (ЭКГ).
Перикардиальный выпот. Эхокардиография позволяет выявить даже небольшой, не превышающий 15—20 мл, перикардиальный выпот. Несмотря на то что некоторые эхокардиографические данные могут указывать на наличие диастолического сдавления правых предсердий и желудочка, давая основание заподозрить тампонаду, решение о лечении следует принимать только с учетом клинических и гемодинамических показателей.
Новообразования сердца. Диагностика большинства опухолей, захватывающих сердце и перикард, не вызывает затруднений. К новообразованиям сердца относят прежде всего миксомы (см. рис. 179-4), другие первичные и вторичные опухоли, а также тромбы.
Врожденные пороки сердца. Двухмерная эхокардиография позволяет без труда выявить поражение клапанов, нарушения взаимоотношений предсердий, клапанов, желудочков и крупных сосудов. Вследствие этого внедрение данного метода поистине революционизировало диагностику врожденных заболеваний сердца. Контрастная и допплеровская эхокардиография также облегчают распознавание внутрисердечных шунтов, стенозов и недостаточности клапанов.

Рис. 179-5. Парастернальные проекции вдоль длинной оси левого желудочка в диастолу и систолу у здорового человека и у пациентов с дилатационной (ДКМП) и гипертрофической кардиомиопатиями (ГКМП). Слева показаны нормальная толщина стенки желудочка в диастолу и ее нормальное утолщение в систолу, а также ее экскурсии. У больного с ДКМП диаметр левого желудочка (ЛЖ) и левого предсердия (ЛП) увеличен. Кроме того, утолщение стенки в систолу значительно меньше выражено, а движения межжелудочковой перегородки (МЖП) и задней стенки желудочка (ЗСЖ) ограничены. У больного с ГКМП межжелудочковая перегородка патологически утолщена и обладает высокой эхогенностью, Диастолические размеры полости ЛЖ уменьшены; во время систолического сокращения она почти полностью исчезает. Обозначения: ПЖ—правый желудочек; МК — левый предсердно-желудочковый (митральный) клапан; АоК — клапан аорты.
Дата добавления: 2016-03-05; просмотров: 1134;
