Типы гиперлипопротеинемий
В 1967 г. Фредриксон с соавторами разработал классификацию гиперлипопротеинемий (гиперлипидемий). В основу были положены данные о содержании общего холестерина и триглицеридов в плазме крови, а также особенности распределения фракций ЛП при их электрофорезе и ультрацентрифугировании. На этом основании было выделено пять типов гиперлипопротеинемий. Позднее эта классификация была пересмотрена специалистами ВОЗ (табл. 11–4).
Таблица 11‑4
Таблица 11–4.Типы гиперлипопротеинемий и содержание различных липопротеинов при них
| Тип | Хиломикроны | ОКХ | ЛПОНП | ЛППП | ЛПНП |
| I IIA IIB III IV V | | N
N
N
| N
N
| N
N
N
| N
|
N — норма, — повышение; ОКХ — остаточные компоненты хиломикронов
Более подробная классификация и клинические проявления отдельных гиперлипопротеинемий приведены в статье «Гиперлипидемия» (приложение «Справочник терминов»).
Гиполипопротеинемии
В качестве примера см. статью «Болезнь Танжье» в приложении «Справочник терминов».
Комбинированные дислипопротеинемии
Комбинированные дислипопротеинемии характеризуются нарушением соотношения различных фракций ЛП. В качестве примеров см. статьи «Абеталипопротеинемия и гипобеталипопротеинемия», «Недостаточность лецитин‑холестерин ацилтрансферазы» в приложении «Справочник терминов».
Атеросклероз
Атеросклероз — прогрессирующее накопление избытка липопротеинов и других компонентов крови, сопровождающееся реактивным образованием фиброзной ткани преимущественно во внутренней оболочке артерий эластического и мышечно‑эластического типов, а также комплексом других изменений в них (см. рис. 11–15).
В результате атеросклеротического поражения сужается просвет артерий, нарушается кровоснабжение органов и тканей, развиваются осложнения в виде кальциноза и аневризм стенок сосудов, тромбоза, эмболий и др..
Наиболее поражаемые атеросклерозом регионы сосудистого русла: брюшной отдел аорты, коронарные артерии, сонные артерии, артерии мозга, почечные артерии, артерии брыжейки и нижних конечностей.
Первые признаки начинающегося атерогенеза обнаруживаются уже у детей 9–10 лет. К 25 годам они выявляются (в виде липидных полосок) на 30–50% поверхности аорты. В 10–15‑летнем возрасте липидные полоски формируются в коронарных артериях, а у большинства 30–40‑летних людей они выявляются в сосудах мозга. В процессе прогрессирования атеросклероза развиваются фиброзные бляшки, происходит их кальцификация, изъязвление и другие изменения.
Атеросклероз является разновидностью артериосклероза – его атероматозной формой (рис. 11–14).
Ы ВЁРСТКА вставить файл «ПФ Рис 11 14 Формы артериосклероза»
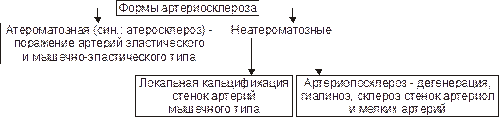
Рис.11–14.Формы артериосклероза.
Факторы риска
Известно не менее 250 факторов, способных быть причиной и/или условиями, способствующими возникновению и развитию атеросклероза. В связи с трудностью чёткого разделения различных патогенных факторов на причины и условия их обозначают как факторы риска.
К наиболее значимым факторам риска относят курение, сахарный диабет, артериальную гипертензию, ожирение, гиперхолестеринемию (отношение ЛПНП к ЛПВП более 5:1), гипертриглицеридемию, гиподинамию, инсульты и заболевания ССС в семейном анамнезе, приём пероральных контрацептивов.
Патогенез
К настоящему времени сложилось несколько концепций о патогенезе атеросклероза. Между ними имеются существенные отличия, но больше — общего. Здесь приводится характеристика общих звеньев патогенеза атеросклероза, имеющих наибольшее фактическое подтверждение и важное клиническое значение.
Выделяют следующие этапы атерогенеза: – инициация его, – прогрессирование атерогенеза, – формирование атеромы, – образование фиброатеромы, – развитие осложнений атеросклероза.
Дата добавления: 2016-03-04; просмотров: 1592;
