Дифференциальный диагноз
В исследовании, включившем более чем 1600 пациентов с шоком, которые были случайным образом зарегистрированы, как получавшие дофамин или норадреналин, септический шок имел место в 62% случаев, кардиогенный – в 16%, гиповолемический в 16%, другие виды дистрибутивного шока в 4% и обструктивный шок в 2%.
Тип и причина шока могут быть выяснены из анамнеза, физикального исследования или клинического наблюдения. Например, шок после травмы, вероятно, является гиповолемическим вследствие кровопотери, но кардиогенный шок или дистрибутивный шок тоже могут иметь место, в одиночку или в комбинации, вызванные такими условиями, как сердечная тампонада или повреждение спинного мозга. Септический шок, форма дистрибутивного шока, наиболее обычная форма шока среди пациентов отделений интенсивной терапии, сопровождается кардиогенным (септическая дисфункция миокарда) и гиповолемическим компонентами (экстравазация вследствие повышенной проницаемости сосудов).
Анамнез. Некоторые пациенты могут сообщить развернутый анамнез, несмотря на глубокий шок, другие же не способны сообщить анамнез. Анамнестические данные должны быть получены от свидетелей или из медицинских записей. Исходный статус пациента, недавние жалобы и предшествующая деятельность могут дать разнообразную информацию о причине шока. Дополнительные подсказки включают пищевую и медикаментозную аллергию, недавние изменения в приеме лекарств, возможные острые и хронические лекарственные и иные интоксикации, сопутствующие заболевания, иммуносупрессивные состояния, условия для гиперкоагуляции, беременность у женщин фертильного возраста.
Физикальное исследование должно быть эффективным и направленным на выявление тяжести, типа и причины шока. Полное клиническое исследование должно обязательно включать оценку цвета и температуры кожи, переполнение/запустение яремных вен и периферических отеков. Следует помнить, что физикальные находки не являются ни чувствительными, ни специфичными для определения причины шока.
Лабораторные тесты могут помочь выявить причину шока и раннюю органную недостаточность. Они должны быть выполнены рано при оценке недифференцированного шока. Потенциально полезными лабораторными тестами являются подсчет кровяных клеток с дифференцировкой, базовые биохимические тесты (натрий, калий, хлориды, бикарбонат), азот мочевины, креатинин, тесты печеночной функции, амилаза, липаза, протромбиновое время или международное нормализованное отношение, частичное тромбопластиновое время, фибриноген, продукты деградации фибриногена или димеры, сердечные ферменты (тропонин или креатин фосфокиназа), газы артериальной крови, токсикологический скрининг и лактат. Лактат венозной крови коррелирует с артериальным лактатом и может быть полезен для скрининга шока.
Следует предостеречь от исследования образцов капиллярной крови у пациентов в шоке. Кровь, полученная из пальца (мочки уха) значительно изменена застоем, претерпела сгущение, закисление, изменение электролитного и газового состава. Никакой корреляции с системной венозной, а тем более, артериальной кровью в таком случае не имеется. Разница капиллярного и венозного гематокрита более 0,03 л/л свидетельствует о непригодности данных капиллярной крови для какой-либо интерпретации.
Рентгенограмма грудной клетки, обзорный снимок брюшной полости для определения кишечной непроходимости, компьютерная томография живота, компьютерная томография головы, электрокардиограмма, эхокардиограмма, анализ мочи также могут быть полезны.
Исследование материала из очагов предполагаемой инфекции по Граму (мокроты, мочи, раневого отделяемого) могут дать ранние подсказки об этиологии инфекции в то время, пока культуры инкубируются. Должна быть взята кровь из двух отдельных вен путем венепункции для выполнения стандартной гемокультуры.
По данным исследований причина шока обычно бывает выявлена или поиск сужен до несколькоих немногих возможностей.
Для пациентов, шок у которых остается недифференцированным, дополнительную информацию может дать катетеризация легочной артерии.
Катетеризация легочной артерии может помочь в определении типа существующего шока, в частности, путем точного измерения сердечного выброса и давления заклинивания легочной артерии. Эти измерения могут быть использованы также для управления жидкостной ресусцитацией, титрования вазопрессоров и инотропных средств, оценки гемодинамических эффектов и перемен при механических воздействиях (обычно – вентиляции с положительным давлением в конце выдоха). Несмотря на потенциальные преимущества, катетеризация легочной артерии не дала улучшения важных для пациентов исходов. В результате, оценка соотношения потенциального клинического риска и ожидаемой пользы для легочной катетеризации должна быть выполнена у каждого отдельного пациента.
Плохим, но доступным суррогатом давления заклинивания легочной артерии является центральное венозное давление. Некоторая корреляция между этими показателями существует при нормальной функции правого желудочка, о которой трудно судить при гиповолемическом и дистрибутивном шоке и невозможно – при кардиогенном и обструктивном. Во всяком случае, правильно измеренное центральное венозное давление ниже 4 мм рт.ст. свидетельствует о недостаточном заполнении центрального венозного русла, то есть низком венозном возврате. Центральное венозное давление выше 12 мм рт.ст. ничего не говорит о венозном возврате кроме того, что он превышает возможности сердца передать кровь в малый круг кровообращения.
Для большинства больных существенную пользу в диагностике типа и, часто, причины шока, приносит неотложная эхокардиография. Врачи, оказывающие неотложную помощь, не могут во всех случаях выполнить совершенную эхокардиографию прикроватным аппаратом. Для неотложной диагностики и динамического наблюдения больных с шоком разработана программа целенаправленной эхокардиографии (FOCUS), результаты которой отвечают на ограниченный круг вопросов: перикардиальный выпот, общая систолическая функция, увеличение правого/левого желудочков, оценка внутрисосудистого объема, показания к перикардиоцентезу, верификация положения трансвенозного электрода кардиостимулятора. FOCUS эхокардиография должна быть выполнена как можно скорее у всех пациентов, имеющих признаки шока.
Оценка внутрисосудистого объема. Не существует клинических или лабораторных данных, которые бы изолированно, вне связи с другими, могли свидетельствовать об актуальном дефиците жидкости или внутрисосудистого объема. Эхокардиографически о внутрисосудистом объеме косвенно судят по заполнению левого желудочка и дыхательной вариации просвета нижней полой вены.
Вместе с тем тактика лечения пациентов с геморрагическим шоком (организация, объем обследования и мониторинга, состав трансфузии, даже методы остановки кровотечения) разнятся в зависимости от объема кровопотери. Следует сразу заметить, что дефицит внутрисосудистого объема и объем кровопотери – разные вещи, тактика привязана именно к оценке утраченного объема, а не к дефициту циркулирующего объема.
Наиболее простым и наименее надежным является метод оценки кровопотери по шоковому индексу (Algover). Полагают, что частное от деления частоты сердечных сокращений за минуту на систолическое артериальное давление в мм рт.ст. коррелирует с объемным процентом утраченной крови.
| % потери крови | Индекс шока |
| 0,54 | |
| 10-20 | 0,78 |
| 12-30 | 0,99 |
| 31-40 | 1,11 |
| 41-50 | 1,38 |
Использование этого метода ограничено предположением, что никакие другие факторы, кроме кровопотери, не влияют на величину частоты сердечных сокращений и артериальное давление.
Другой, не менее простой, но также ограниченный по условиям способ – это модификация правила определения необходимого объема возмещения крови из «кодекса большого пальца», разработанного в составе военно-медицинской доктрины США в 50-60-х годах прошлого века. Дословно это правило формулируется так: «На каждые 3 единицы снижения гематокрита требуется переливание 1 единицы крови». Поскольку тогда было принято возмещение крови «капля за каплю», а 1 единица трансфузии – это 500 мл крови, можно приблизительно считать, что на каждые 3 единицы дефицита гематокрита приходится 500 мл кровопотери. Правило сформулировано и работает для молодых мужчин от 75 до 100 кг весом.
Наиболее универсальным расчетным способом определения кровопотери является использование формулы
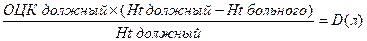
где D – расчетный объем кровопотери, и ОЦК должный определяется как
Масса тела больного (кг) ´ Ht должный = ОЦК должный (л).
Гематокрит должный 0,41 л/л для женщин и 0,43 л/л для мужчин.
Оба метода расчета по гематокриту предполагают, что с момента начала кровопотери прошло не менее десятков минут (то есть, успел сработать механизм выделения тканевой жидкости в сосуды) и никакого лечения больной до определения гематокрита не получал.
Дата добавления: 2016-02-20; просмотров: 899;
