Агонисты опиоидных рецепторов
Тема Анальгетики
Боль играет в организме как положительную, так и отрицательную роль.
1) Боль – сигнал об опасности; это команда к функциональной перестройке организма от состояния покоя к состоянию активной деятельности, направленной на устранение фактора, вызывающего болевые ощущения.
2) Боль часто мучительна, ухудшает общее состояние организма, снижает работоспособность, ухудшает течение патологического процесса. Если организм не имеет возможности избавиться от мощной боли, то она представляет угрозу жизни, т.к. в жизненно-важных системах организма могут произойти необратимые изменения (болевой шок).
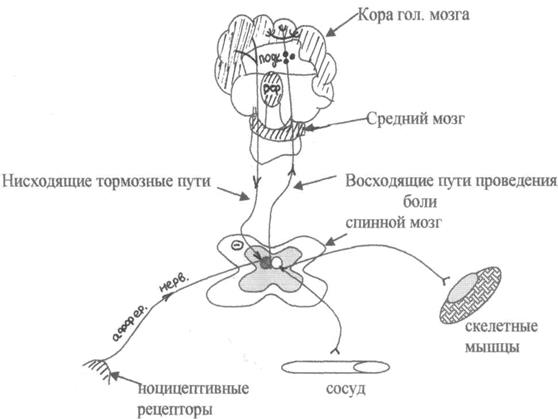

Пути проведения боли:
Боль воспринимается специфическими периферическими рецепторами (ноцицептивными), которые находятся во всех тканях организма (кожа, мышцы, суставы, внутренние органы, сосуды и др.)
Причиной боли могут быть:
1. Внешние раздражители (механические, термические, химические)
2. Эндогенные вещества (гистамин, брадикинин, простагландины – ПГ, серотонин)
По афферентным волокнам болевые импульсы поступают в спинной мозг, затем в вышележащие отделы (продолговатый, средний мозг, РФ, гипоталамус, таламус, КБП). Импульсы проецируются в определенный участок коры, который соответствует тому органу, который раздражается.
Совместное взаимодействие всех структур приводит к восприятию и оценке боли, а также соответствующей поведенческой и вегетативным реакциям.
В ЦНС также имеется антиноцицептивная (противоболевая) система. Это комплекс структур, которые оказывают нисходящее тормозное влияние на передачу болевых импульсов с афферентных волокон на спинной мозг. Данная система включает в себя опиоидные рецепторы и эндогенные пептиды: энкефалины и эндорфины. При сильном болевом ощущении происходит усиленный выброс энкефалинов и эндорфинов, которые возбуждают опиоидные рецепторы, и наблюдается болеутоляющее действие.
Выделены типы и подтипы опиоидных (опиатных) рецепторов, которые отличаются чувствительностью к эндогенным и экзогенным опиоидам, локализацией, и фармакологическими эффектами, наблюдаемыми при их активации. Есть 5 типов рецепторов, клиническое значение имеют 3 типа: δ – дельта, κ – капа, μ – мю.
Т.о. в организме параллельно существуют и взаимодействуют две противоположные системы – ноцицептивная (проводящая боль) и антиноцицептивная (подавляющая проведение и восприятие боли). Нарушение баланса между этими двумя системами в сторону активации ноцицептивной системы или подавления активности антиноцицептивной системы приводит к развитию хронического болевого синдрома.
Анальгетики – это лекарственные средства, обладающие способностью ослаблять или устранять чувство боли.
Болеутоляющее действие также могут оказывать препараты из различных фармакологических групп: средства для наркоза, местные анестетики, спазмолитические средства.
Основной эффект анальгетиков болеутоляющий, наступает в результате резорбтивного действия и в терапевтических дозах не сопровождается выключением сознания, угнетением других видов чувствительности, нарушением двигательной функции.
По механизму действия и фармакологическим свойствам анальгетики делятся на:
1. Опиоидные анальгетики
2. Неопиоидные анальгетики
I. ОПИОИДНЫЕ (НАРКОТИЧЕСКИЕ) АНАЛЬГЕТИКИ
Характеризуются следующими особенностями:
а) Препараты центрального действия с мощной анальгезирующей активностью; используются при состояниях сопровождающихся сильным болевым синдромом;
б) Оказывают специфическое влияние на ЦНС, вызывая эйфорию, наркоманию и абстиненцию.
Препараты данной группы могут быть природного, полусинтетического и синтетического происхождения.
Болеутоляющее действие опия (высохший на воздухе млечный сок незрелых головок снотворного мака) известно на протяжении многих веков.
Впервые морфин был выделен немецким фармакологом Фридрихом Сертюрнером из опиума в 1804 году. Именно Сертюрнер дал морфину его название по имени бога сновидений в греческой мифологии – Морфея, сына Гипноса, бога сна.
Из опия выделено 25 алкалоидов, относящиеся к двум химическим группам:
1. Производные фенантрена (морфин, кодеин)
2. Производные изохинолина (папаверин)
Основным алкалоидом опия является морфин. Выделен в чистом виде в 1806 году, синтезирован в 1952 г. Морфин в настоящее время получают из опия, т.к. это дешевле.
Фармакологические эффекты опиоидных средств связаны с их влиянием на опиоидные рецепторы, которые локализуются в ЦНС и в некоторых других органах. Наибольшее количество опиоидных рецепторов находится в областях мозга, связанных с проведением и восприятием боли (спинной мозг, ствол мозга, подкорковые структуры – таламус, гипоталамус, лимбическая система, КБП).
Опиоидные средства подразделяются на группы с учётом характера их действия на опиоидные рецепторы.
Классификация опиоидных средств:
1. Агонисты опиоидных рецепторов
2. Агонисты-антагонисты опиодных рецепторов
3. Частичные агонисты опиодных рецепторов
4. Вещества со смешанным механизмом действия
Агонисты опиоидных рецепторов
Возбуждают все типы опиоидных рецепторов.
МОРФИН (МНН)
МСТ КОНТИНУС (современный препарат морфина).
Фармакологические эффекты будут рассмотрены на примере Морфина.
I. Центральные эффекты:
1) Анальгезирующее действие включает следующие моменты:
а) Угнетается синаптическая передача болевого импульса на различных уровнях ЦНС, т.е. блокируется проведение боли от спинного мозга к подкорковым структурам и к КБП;
б) Уменьшается субъективно-эмоциональная оценка боли человеком и соответственно ответная реакция на боль.
Механизм анальгезирующего действия:
Морфин возбуждает опиоидные рецепторы ЦНС. В результате понижается возбудимость нервных клеток, воспринимающих болевые импульсы, а также активизируется нисходящие тормозные пути (т.е. активизируется эндогенная болеутоляющая система).
2) Угнетение дыхательного центра, (причина гибели при передозировке). Малые дозы понижают частоту дыхания, увеличивают глубину дыхания.
Большие дозы уменьшают частоту дыхания и глубину.
3) Угнетение кашлевого центра в продолговатом мозге.
4) Возбуждение центра vagus: брадикардия, потливость.
5) Седативные действия. При благоприятных условиях развивается неглубокий поверхностный сон.
6) Действие на рвотный центр. Малые дозы – возбуждение хеморецепторов пусковой зоны – тошнота, рвота. Большие дозы и повторное введение – прямое угнетающее действие на рвотный центр.
7) Возбуждение глазодвигательного центра – миоз.
8) Действие на центр теплорегуляции – понижение температуры тела.
II. Периферические эффекты:
Повышает тонус гладких мышц ЖКТ, спазмы сфинктеров, снижение перистальтики (запоры), задержка моче- и желчевыделения, повышение тонуса бронхов.
Механизм спазмогенного действия:
а) Повышение тонуса ПСНС (через vagus);
б) Прямое влияние на опиоидные рецепторы гладкомышечных органов.
Фармакокинетика
Морфин плохо всасывается из ЖКТ, разрушается в печени при первом же прохождении. Вводят парентерально (п/к, в/в), длительность действия 3-5 часов. В крови часть вещества связывается с белком, а часть циркулирует в свободном состоянии. Легко проходит через плаценту и выделяется с молоком матери. Конъюгаты выводятся с мочой.
Форма выпуска: ампулы.
ФЕНТАНИЛ (МНН)
Синтетическое вещество с мощным быстрым и коротким действием. По активности превосходит морфин в 100 и более раз. При в/в максимальный эффект развивается через 1-3 минуты и сохраняется 20-30 минут.
Часто применяется для нейролептанальгезии (разновидность общего обезболивания). Сильно угнетает дыхательный центр.
Форма выпуска: ампулы.
КОДЕИН (МНН)
Природный аналог морфина. Сильно угнетает кашлевой центр. Входит в состав комбинированных противокашлевых средств («ТЕРПИНКОД», «КОДЕЛАК») и анальгезирующих препаратов («СОЛПАДЕИН»). По активности слабее морфина.
Форма выпуска: таблетки.
DHC-КОНТИНУС (МНН: ДИГИДРОКОДЕИН)
Активнее кодеина.
В США выпускается под названием «викодин». В сериале «Доктор Хаус» главный герой страдал зависимостью от этого препарата.
«ОМНОПОН»
Сумма алкалоидов опия, в которой 50% морфина и 50% алкалоидов. Обладает сильным спазмолитическим действием.
Форма выпуска: ампулы.
ПРОМЕДОЛ (МНН: ТРИМЕПЕРИДИН)
Синтетический препарат. Менее активен, чем морфин, но имеет меньше побочных эффектов, слабее спазмирует гладкие мышцы.
Форма выпуска: таблетки, ампулы.
Побочные эффекты (общие): обусловлены фармакологическими эффектами в отношении различных органов и тканей – брадикардия, тошнота, рвота, запоры, бронхоспазм, сонливость, задержка моче- и желчевыделения, аллергия, головные боли, потливость. Наиболее опасным является угнетение дыхания. При повторном применении: толерантность, лекарственная зависимость, абстиненция.
Дата добавления: 2016-02-09; просмотров: 6263;
