Поставить окончательный диагноз ИМ можно на основании сочетания признаков резорбционно‑некротического синдрома и данных ЭКГ.
1. Резорбционно‑некротический синдром выявляют по результатам общеклинического и биохимического исследований крови: лейкоцитоз со сдвигом лейкоцитарной формулы влево и анэозинофилия (не всегда) с первых часов заболевания; увеличение СОЭ с 3–5‑го дня.
• В настоящее время самым информативными методом диагностики ИМ служит определение в плазме крови сердечных тропонинов Т или I. При возникновении некроза миокарда уровень сердечных тропонинов повышается до диагностически значимого уровня не ранее, чем через 6 ч, поэтому для диагностики ИМ рекомендуется 2‑кратное определение сердечных тропонинов: при поступлении больного в стационар и повторно через 6–9 ч. Диагностически значимым повышением уровня сердечных тропонинов в плазме крови считают уровень, превышающий 99‑й перцентиль значений этого показателя у здоровых лиц, определенный лабораторным методом, у которого коэффициент вариации определений не превышает 10%. Величины 99‑го перцентиля нормальных значений для различных лабораторных методов могут быть найдены на веб‑сайте Международной федерации клинической химии. Повышенный уровень сердечных тропонинов сохраняется в плазме крови до 7–14 дней после возникновения ИМ.
• Если использование сердечных тропонинов в качестве маркеров некроза миокарда невозможно, допустимо использование с этой целью MB‑КФК, хотя чувствительность ее несколько ниже, чем чувствительность сердечных тропонинов. Так же как и в случае с сердечными тропонинами, диагностически значимого уровня в плазме крови MB‑КФК достигает через 6–9 ч после возникновения некроза миокарда, однако сохраняет повышенное значение только около 2–3 суток. Аналогично сердечным тропонинам, диагностически значимыми считают уровни MB‑КФК в плазме крови, превышающие 99‑й перцентиль значений этого показателя у здоровых лиц.
• Еще одним биохимическим маркером некроза миокарда, используемым для диагностики инфаркта, служит миоглобин. Его преимущество – быстрое повышение концентрации в плазме крови, которая достигает диагностического значения уже через 2 ч после возникновения ангинозного приступа. Однако миоглобин имеет существенный недостаток – при высокой чувствительности он обладает низкой специфичностью.
• Использовавшееся ранее в диагностике ИМ определение в плазме крови уровня аминотрансфераз (АСТ, АЛТ), лактатдегидрогеназы (ЛДГ) и ее изоферментов (ЛДГ‑1 и ЛДГ‑2) в настоящее время потеряли свое значение и практически не применяются.
2. ЭКГ – один из основных методов диагностики ИМпST, который позволяет установить диагноз ИМ, уточнить его локализацию, глубину и обширность поражения, фазу течения; подтвердить или выявить нарушения ритма и проводимости; высказать предположение о развитии аневризмы сердца.
• У больных с ОКСпST и у больных с ИМпST в период развивающегося ИМ и в начальный период острого ИМ (первые 6–12 ч заболевания) отмечают подъем сегмента ST в так называемых «прямых» отведениях (в этих отведениях в последующем будет формироваться патологический зубец Q) и реципрокное снижение ST в отведениях, при этом изменений комплекса QRS и формирования патологических зубцов Q пока еще не будет. Диагностически значимым считают подъем сегмента ST в точке J в 2 последовательных отведениях и более ›0,2 мм (0,2 мВ) для мужчин и ›=0,15 мм (0,15 мВ) для женщин в отведениях V2‑V3 и ›0,1 мм (0,1 мВ) в других отведениях.
• В период острого ИМ в «прямых» отведениях ЭКГ резко снижается амплитуда зубца R и формируется патологический зубец, по амплитуде равный не менее 1/3 зубца R, а по длительности – равный 0,04 с и более (ранее называвшийся «крупноочаговым» ИМ). Либо зубец R исчезает полностью и формируется патологический комплекс QS (ранее называвшийся трансмуральным ИМ; рис. 2–18).
• Последующая эволюция ЭКГ при ИМпST сводится к возвращению сегмента ST к изоэлектрической линии и формированию в «прямых» отведениях отрицательного («коронарного») зубца Т.
• Для распространенного ИМ передней стенки левого желудочка, включая область верхушки, межжелудочковой перегородки и боковой стенки, характерны изменения ЭКГ в отведениях I, II, aVL и с V2 по V6; для инфаркта в области верхушки левого желудочка – в отведениях V3‑V4; при поражениях области межжелудочковой перегородки выявляют изменения в отведениях V1‑V3; при инфаркте боковой стенки – в отведениях I, aVL и V5, V6; для инфаркта нижней стенки характерны изменения – в отведениях II, III и aVF.
• ЭКГ в 12 стандартных отведениях не является информативной в случае предшествовавшей блокады левой ножки пучка Гиса и при инфаркте правого желудочка.
• На ЭКГ могут выявлять самые разнообразные нарушения ритма, встречающиеся при ИМ. По ЭКГ можно узнать впервые о нарушениях предсердно‑желудочковой проводимости и проводимости по ножкам пучка Гиса, определить характер блокады.
• Признаком, позволяющим предположить аневризму, является так называемая «застывшая» ЭКГ – сохранение подъема сегмента ST в сочетании с комплексом QS в «прямых» отведениях, при этом может отмечаться «коронарный» зубец Т.
3. Ультразвуковое исследование сердца – важный дополнительный метод исследования у больных с инфарктом. УЗИ позволяет выявить участки нарушения локальной сократимости миокарда левого желудочка (гипокинезия, акинезия), соответствующие зоне поражения, а также состояние сосочковых мышц и межжелудочковой перегородки, которые также могут поражаться при ИМ. Велико значение УЗИ сердца в оценке глобальной сократимости левого желудочка (величина фракции выброса левого желудочка), в оценке его формы, размеров, в распознавании таких осложнений, как образование тромбов в полостях сердца, разрывов миокарда, возникновении перикардита.
4. Рентгеноскопию органов грудной клетки рекомендуется проводить у всех больных с подозрением на ИМ либо с уже установленным диагнозом инфаркта. Для этого обычно используют передвижные рентгеновские установки. Рентгенография органов грудной клетки позволяет уточнить состояние легких, сердца. Особенно велико ее значение в диагностики начальных признаков застоя в малом круге кровообращения, которые еще не проявляются клинически.
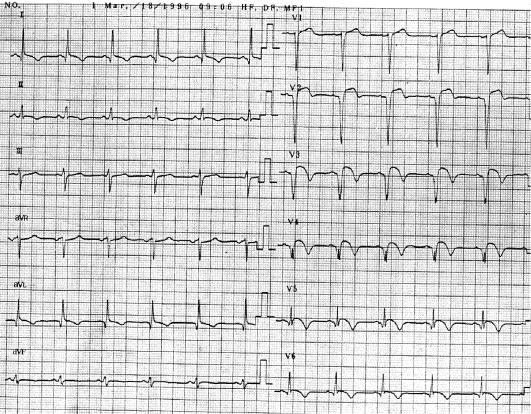
Рис. 2–18. Острый период инфаркта миокарда (3‑и сут) у больного с ИМпST (тот же больной, что и на рис. 2–15): ЭКГ‑признаки формирования инфаркта миокарда с зубцом Q передней, верхушечной, септальной и боковой областей левого желудочка: появление патологических зубцов Q и QS в отведениях I, aVL, V2–6; сегмент ST снизился по сравнению с рис. 2–18, однако еще не опустился до изолинии. Начало формирования негативных «коронарных» зубцов Т отведениях I, aVL, V2–6
В подавляющем большинстве случаев на этом третий этап диагностического поиска заканчивается и формулируется развернутый клинический диагноз.
Дата добавления: 2016-02-02; просмотров: 1375;
