Стабильная стенокардия напряжения
Жалобы : Основная жалоба – типичная боль за грудиной или слева от нее. Она приступообразная, чаще всего давящая или сжимающая, сопровождается чувством страха смерти. Длительность боли 3‑5 минут, реже 15‑20 минут, часто иррадиирует в левое плечо, левую руку, лопатку, реже в шею, нижнюю челюсть, межлопаточное пространство, иногда в эпигастральную область (рис. 61), связана с физической нагрузкой, подъемом артериального давления, психоэмоциональным возбуждением. Она прекращается (уменьшается) при прекращении физической нагрузки или сразу же после приема нитроглицерина. Отличительной диагностической особенностью стабильной стенокардии напряжения является стереотипность ее течения, все приступы похожи друг на друга, возникают только при определенной физической нагрузке. В связи с этим больные, зная все эти нюансы, адаптируются к своему состоянию и, регулируя уровень физической нагрузки или принимая превентивно нитроглицерин перед такими нагрузками, предупреждают приступы стенокардии.
Осмотр : при интенсивных болях кожные покровы бледные, отмечается потливость, особенно кожи лба. Больные ведут себя спокойно, стараются "затаиться", характерна вынужденная адинамия. На улице больные останавливаются и, чтобы скрыть свое состояние, делают вид, что рассматривают витрины («симптом витрины»). Часто во время приступа больные кладут сжатый кулак на область сердца («симптом кулака»). При хронической ИБС больные постоянно ощущают боли в области большой грудной мышцы слева («симптом орденской колодки»).
Пальпация: повышение болевой чувствительности в зонах Захарьина‑Геда, которая может сохраняться в течение нескольких часов после исчезновения болевого приступа.
Перкуссия сердца : границы сердца не изменены (если нет артериальной гипертензии и выраженного кардиосклероза), часто расширен сосудистый пучок во II межреберье. Аускультация сердца: в момент приступа стенокардии – приглушение первого тона на верхушке, часто акцент II тона на аорте, появление аритмий (чаще экстрасистолии). Нередко наблюдается урежение пульса и повышение артериального давления.
В зависимости от тяжести течения стабильная стенокардия напряжения делится на 4 функциональных класса (ФК). Функциональный класс отражает интенсивность (величину) физической нагрузки, при которой возникает приступ болей.
1. I класс. Больной хорошо переносит обычные физические нагрузки. Боли не возникают при ходьбе или подъеме по лестнице. Приступы возникают при очень интенсивной, очень быстрой или продолжительной физиической нагрузке.
2. II класс. «Небольшое ограничение обычной физической активности». Приступы стенокардии возникают при быстрой ходьбе или быстром подъеме по лестнице, после еды или на холоде, в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъема с постели; во время ходьбы на расстояние больше 200 метров (двух кварталов) по ровной местности или при подъеме по лестнице более чем на один пролет в обычном темпе при нормальных условиях.
3. III класс. «Выраженное ограничение физической активности». Приступы возникают при ходьбе на расстояние от одного до двух кварталов (100 до 200 метров) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях.
4. IV класс. «Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений». Приступ стенокардии возникает при минимальных физических нагрузках (утренний туалет, передвижение по комнате), в покое.
Критериями диагностики прогрессирующей стенокардии напряжения являются учащение и утяжеление приступов стенокардии, увеличение кратности приема нитроглицерина и снижение его эффективности, ухудшение общего состояния больного, значительные и длительные изменения на ЭКГ (очаговая депрессия сегмента ST, появление отрицательных зубцов Т, различных нарушений ритма сердца).
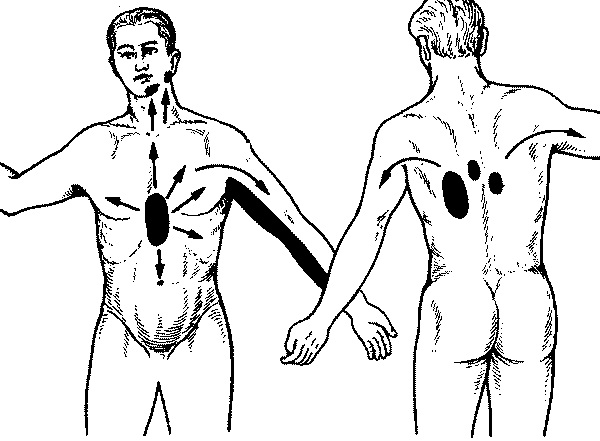
Рис.61. Зоны локализации и иррадиации болей при стенокардии и инфаркте миокарда.
Электрокардиография. На ЭКГ, снятой во время приступа стенокардии, могут определяться признаки нарушения коронарного кровообращения: смещение интервала SТ чаще вниз, реже вверх от изолинии более чем на 1 мм. Менее специфичным является снижение, сглаживание или появление отрицательного зубца Т. У ряда больных зубец Т становится высоким, остроконечным. Эти изменения не во всех отведениях, а чаще только в I, II, V4‑6 или III, II, AVF отведениях, исчезают спустя несколько минут (реже – часов) после прекращения приступа.
Вне приступа на ЭКГ в покое изменений может не быть. Поэтому с целью постановки диагноза применяются проба с физической нагрузкой (велоэргометрическая или тредмилметрическая), медикаментозные пробы (дипиридамоловая, эргометриновая проба), холтеровское мониторирование (непрерывная запись ЭКГ в течение 24 часов).
Стресс‑эхокардиография . Этод метод является более точным для выявления недостаточности венечных артерий. Суть его заключается в эхокардиографической оценке подвижности сегментов левого желудочка при увеличении ЧСС в результате введения добутамина, чреспищеводной электрокардиостимуляции или под влиянием физической нагрузки. При учащении сердечного ритма повышается потребность миокарда в кислороде и возникает дисбаланс между доставкой кислорода по суженным венечным артериям и потребностью в нем определенного участка миокарда. При этом возникают локальные нарушения сократимости миокарда, подвижность ишемизированного участка уменьшается. Изменения локальной сократимости миокарда предшествуют другим проявлениям ишемии (болевому синдрому, изменениям ЭКГ).
С целью наиболее точной верификации коронарного атеросклероза одним из наиболее достоверных методов является коронарография. Данный метод считают «золотым стандартом» в диагностике ИБС, поскольку позволяет выявить наличие, локализацию и степень сужения венечных артерий.
Лечение
Применение антиангинальных препаратов является основой лечения стабильной стенокардии напряжения, так как они обладают мощным коронаролитическим эффектом и, таким образом, устраняют несоответствие между потребностью миокарда в кислороде и доставкой кислорода к миокарду. Различают четыре основные группы антиангинальных средств:
1. Нитраты и близкая к ним группа сиднониминов.
2. Блокаторы ?‑адреноргических рецепторов и кордарон.
3. Антагонисты кальция.
4. Активаторы калиевых каналов.
Нитраты:
1. устраняют коронароспазм, расширяют коронарные артерии, улучшают коллатеральный кровоток;
2. оказывают дилатирующее влияние на периферические сосуды, особенно на вены, уменьшая, таким образом, пред‑ и постнагрузку, что облегчает работу сердца;
3. уменьшают агрегацию тромбоцитов и улучшают микроциркуляцию.
Для купирования приступов стенокардии применяют: нитроглицерин для сублингвального применения в таблетках и капсулах, а также аэрозоль нитроглицерина (распылять в полости рта, но не вдыхать).
С целью предупреждения (профилактики) стенокардии применяются буккальные препараты нитроглицерина (пластинки тринитролонга), а также трансдермальные (накожные) формы нитроглицерина (нитродерм, нитро‑диск). Широко применяются препараты изосорбида динитрата обычного действия (нитросорбид), а также пролонгированного действия (изокет‑ретард, кардикет‑ретард). Предпочтение должно отдаваться препаратам изосорбида 5‑мононитрата, так как они обладают наибольшей биодоступностью при попадании внутрь. При плохой переносимости препаратов нитроглицерина их можно заменить молсидомином.
?‑адреноблокаторы также как и нитраты рассматриваются в качестве антиангинальных препаратов первого ряда: пропранолол, атенолол, метопролол, карведилол, небиволол. В настоящее время предпочтение отдают именно небивололу (небилет).
Из антагонистов кальция широкое применение нашли производные дигидропиридина II поколения (амлодипин, нитрендипин, никардипин), они отличаются продолжительным действием. С успехом в последние годы применяются антагонисты кальция – производные бензодиазепина (дилтиазем). Широко рекламируется препарат III поколения дигидропиридина лерканидипин. Что касается нифедипина, обладающего коротким действием, то применение его для лечения острых форм ИБС (стенокардия, инфаркт миокарда) не рекомендуется.
В комплексном лечении больных стабильной стенокардией по показаниям должны применяться препараты, нормализующие холестериновый обмен (симвастатин, аторвастатин и др.), седативные препараты (транквилизаторы), метаболически активные препараты (триметазидин), физиотерапевтическое лечение (в том числе электросон, электрофорез лекарственных средств, бальнеотерапия, лазерная и ультразвуковая терапия), санаторно‑курортное лечение.
При тяжелом течении стенокардии на фоне стенозирующего атеросклероза коронарных артерий показано и широко применяется хирургическое лечение: аорто‑коронарное шунтирование (АКШ), транслюминальная баллонная ангиопластика коронарных артерий, установка стентов в пораженных участках коронарных сосудов.
Инфаркт миокарда
Инфаркт миокарда (ИМ) – это острое очаговое некротическое поражение сердечной мышцы.
Этиология.
В 90% случаев – это следствие атеросклеротического поражения коронарных артерий, приводящего к их тромбозу, реже – следствие длительного их спазма. Способствующие факторы: нервно‑психическая травма, физическое переутомление, резкий подъем артериального давления, злоупотребление алкоголем, повышение свертывания крови и др.
Классификация.
Выделяют несколько клинических форм острого периода ИМ:
1. ангинозная,
2. астматическая
3. абдоминальная
4. аритмическая
5. мозговая (апоплексическая)
6. малосимптомная форма.
По обширности поражения различают: крупноочаговый инфаркт миокарда (трансмуральный инфаркт миокарда или с патологическим зубцом Q на ЭКГ), и мелкоочаговый инфаркт миокарда (без патологического зубца Q). В настоящее время вместо терминов «крупноочаговый» и «мелкоочаговый» более часто используются термины «инфаркт миокарда с зубцом Q» и «инфаркт миокарда без зубца Q».
Жалобы: Ангинозная форма – сильнейшие боли за грудиной или слева от грудины, иррадиирующие в левую лопатку, плечо, левую руку; боли не снимаются нитроглицерином, продолжительные (от 1/2 – 1 часа и до нескольких часов). При развитии кардиогенного шока – резчайшая общая слабость, адинамия, потливость.
Астматическая форма – клиника острой левожелудочковой недостаточности. Болевой синдром выражен слабо или отсутствует.
Абдоминальная форма – интенсивная боль в эпигастральной области, тошнота, рвота, часто клиника острого живота.
Аритмическая форма проявляется в виде различных нарушений ритма (чаще всего пароксизмальная желудочковая тахикардия, пароксизмальная мерцательная аритмия, особенно опасна фибрилляция желудочков).
Мозговая (апоплексическая форма) сопровождается жалобами и объективными признаками острого нарушения мозгового кровообращения.
Малосимптомная форма чаще выявляется случайно при записи ЭКГ в случаях повторных ИМ, проявляется слабостью, адинамией, общим недомоганием, особенно у пожилых лиц.
Осмотр: При тяжелой ангинозной форме кожные покровы бледные, покрыты липким потом. Больной беспокоен. Позже, в торпидную фазу шока, наоборот, адинамичен, безучастен, черты лица заострены. При астматической форме – клиника сердечной астмы: выраженная, смешанная одышка, удушье, вынужденное положение – ортопное, клокочущее дыхание, кашель, дистанционные влажные хрипы. Пальпация: верхушечный толчок может быть разлитой, низкий, слабый. Пульс слабого наполнения и напряжения, иногда нитевидный, учащенный, аритмичный. Перкуссия: часто может быть расширение левой границы относительной сердечной тупости. Аускультация: тоны глухие, очень часто аритмичные, может быть ритм галопа. Артериальное давление несколько повышается в период болей, а затем снижается.
ЭКГ: В острейшей стадии (стадии повреждения, чаще всего от 20 минут до 2 часов) – в отведениях ЭКГ, записанных над областью инфаркта,‑ монофазная кривая: сегмент SТ резко приподнят над изолинией, образует дугу, обращенную выпуклостью кверху, сливающуюся непосредственно с высоким положительным зубцом Т (рис.62).
В острую стадию ИМ, которая продолжается до 10 дней (чаще одну неделю), формируется очаг некроза. При этом на ЭКГ регистрируется патологический глубокий и широкий зубец Q и снижается зубец R. Чем глубже и шире зубец Q, тем меньше зубец R, а при трансмуральном инфаркте зубец R вообще исчезает. Сегмент SТ начинает постепенно снижаться, но остается выше изолинии, а зубец Т становится отрицательным.
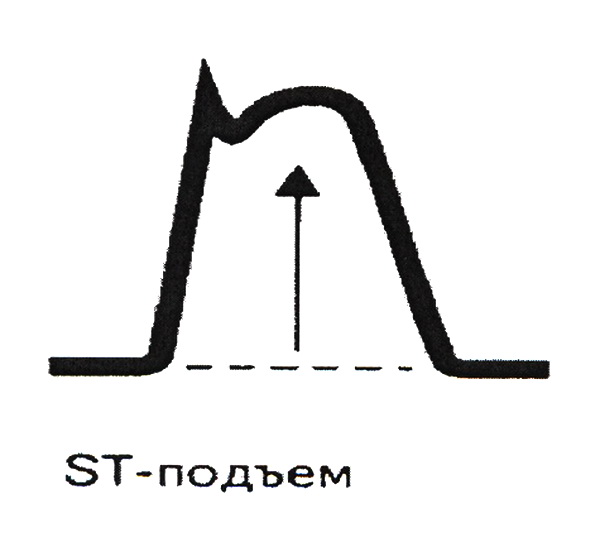
Рис.62. Комплекс QRS в острейшем периоде инфаркта миокарда.
В отведениях, противоположных локализации ИМ, на ЭКГ регистрируются реципрокные изменения. Они в остром периоде ИМ обратные основным (рис 63).

Рис.63. Прямые и реципрокные изменения комплекса QRS в начале острого периода ИМ.
Вподострую стадию в отведениях, записанных над областью ИМ, комплекс QRS остается прежним, как и в острую стадию, сегмент SТ изоэлектричен, зубец Т глубокий,отрицательный, равносторонний ("коронарный" зубец Парди). Продолжительность этой стадии 4‑5 недель.
В стадию рубцевания комплекс QRS сохраняется таким же, как и в подострую стадию, но через год и более патологический зубец Q может уменьшиться или даже исчезнуть, а вольтаж зубца R может несколько увеличиться. Обьясняется это компенсаторной гипертрофией миокарда в области рубца. Сегмент ST находится на изоэлектрической линии, Т становится менее отрицательным, или сглаженным, или даже слабо положительным. Продолжительность этой стадии в среднем 8 недель и более от момента возникновения инфаркта миокарда. Основной признак рубцовой стадии – отсутствие дальнейшей динамики ЭКГ.
Локализация инфаркта миокарда диагностируется, главным образом, по ЭКГ‑отведениям, в которых фиксируются характерные "инфарктные" кривые. Выделяют три основных локализации крупноочагового инфаркта миокарда: в передней стенке левого желудочка, в заднедиафрагмальной области левого желудочка (нижний) и в заднебазальных отделах левого желудочка (задний). Приводим изменения ЭКГ при наиболее частых локализациях ИМ:
1. Инфаркты миокарда передней стенки: а) переднебоковой I, II, aVL, V5, V6; б) переднеперегородочный – V1‑V3; в) передневерхушечный – V3, V4; г) распространенный передний (переднеперегородочный и переднебоковой) – I, II, aVL, V1‑V6. Реципрокные (дискордантные) изменения сегмента ST, зубца Т наблюдаются при инфаркте передней стенки левого желудочка в отведениях III, aVF.
2. Инфаркты задней стенки: а) заднедиафрагмальный (нижний) – изменения в III, II, aVF отведениях, а реципрокные – в отведениях I, aVL; б) заднебоковой – в III, II, aVF, V5‑V6, а реципрокные изменения – в I, aVL; в) при заднебазальном ИМ появляются только реципрокные изменения: высокий зубец R в отведениях V1‑2, депрессия сегмента ST в отведениях V1‑4. Дополнительные данные можно получить при использовании отведений V7‑9.
Динамика комплекса QRST на ЭКГ в зависимости от обширности инфаркта миокарда и стадии течения представлена на рисунке 64.
В настоящее время на основании клинических, морфологических и других признаков международным кардиологическим сообществом в 2007 г принят согласительный документ в котором течение ИМ разделяется на следующие периоды:
1. развивающийся ИМ – от 0 до 6 часов;
2. острый ИМ – от 6 часов до 7 суток;
3. заживающий (рубцующийся ) ИМ – от 7 до 28 суток;
4. заживший ИМ – начиная с 29 суток.
Дата добавления: 2016-02-02; просмотров: 1118;
