Поражение желудочно-кишечного тракта (ЖКТ).
Гипотония пищевода — наиболее частая форма поражения пищевода и ЖКТ в целом; проявляется дисфагией, чувством кома за грудиной после еды, стойкой изжогой, усиливающейся в горизонтальном положении.
Стриктура— сужение просвета нижней трети пищевода, вследствие чего становится невозможным приём твердой пищи. Формирование стриктур приводит к значительному уменьшению выраженности изжоги.
Эрозии и язвы пищевода появляются вследствие гастроэзофагеального рефлюкса, сопровождаются выраженной изжогой и болью за грудиной.
Гипотония желудка— боль в эпигастрии и быстро наступающее чувство насыщения вследствие нарушения эвакуации содержимого желудка.
Желудочное кровотечение— редкое, но серьёзное осложнение, может появиться при множественных телеангиоэктазиях слизистой желудка.
Синдром мальабсорбции— проявляется метеоризмом, стеатореей, чередованием запоров и диареи, потерей веса.
Интестинальная псевдообструкция – редкое осложнение, проявляется симптоматикой паралитического илеуса.
Поражение толстой кишкиприводит к запорам (менее 2 спонтанных дефекаций в неделю) и недержанию кала; встречается с такой же частотой, как и гипотония пищевода («стеклянный пищевод») (рис.5-5).

Рис. 5-5.«Стеклянный пищевод».
Поражение легких.
Вовлечение лёгких наблюдается у 70% больных ССД и по частоте уступает только поражению пищевода. Основными клинико-морфологиче-
скими видами поражения лёгких при ССД являются интерстициальное заболевание лёгких (фиброз лёгких) (рис. 5-6) и лёгочная гипертензия.


Рис.5-6. Двухсторонний диффузный пневмосклероз (рентгенограмма и компьютерная томограмма).
Интерстициальное заболевание лёгких(ИЗЛ) развивается преимущественно в первые 5 лет болезни и более выражено при диффузной форме ССД. Клинические проявления ИЗЛ неспецифичны и включают одышку, сухой кашель и слабость. Одышка вначале наблюдается при физических нагрузках, а при значительном уменьшении дыхательных объёмов появляется и в покое. Развитие клинических симптомов указывает на распространенный характер фиброза, так как лёгкие обладают большими резервными возможностями. Характерным аускультативным признаком ИЗЛ является двухсторонняя базальная крепитация, которую часто описывают как «треск целлофана». Факторами риска ИЗЛ являются: диффузная форма ССД, снижение форсированной жизненной ёмкости лёгких в дебюте болезни и наличие Scl-70 AT. На прогрессирование лёгочного фиброза указывают уменьшение форсированной жизненной ёмкости лёгких и диффузионной способности СО в течение предшествующих 6—12 мес, распространение изменений типа матового стекла и картина «сотового» лёгкого при компьютерной спиральной томографии, увеличение числа нейтрофилов и/или эозинофилов в лаважной жидкости. Клиническим эквивалентом прогрессирующего ИЗЛ является усиление одышки.
Лёгочная гипертензия определяется как повышение давления в лёгочной артерии выше 25 мм Hg в покое или 30 мм Hg при физических нагрузках. Лёгочная гипертензия может быть первичной (изолированной) — вследствие поражения сосудов или вторичной — в результате поражения интерстициальной ткани лёгких, развивается в среднем у 10% больных, преимущественно на поздних стадиях болезни и при лимитированной форме ССД. Основным клиническим признаком лёгочной гипертензии, так же как и при ИЗЛ, является одышка, которая имеет тенденцию к быстрому прогрессированию в течение нескольких месяцев. Аускультативным признаком лёгочной гипертензии являются акцент и раздвоение второго тона на лёгочной артерии и трёхстворчатом клапане, особенно явное на высоте вдоха. Предиктором лёгочной гипертензии является изолированное уменьшение диффузионной способности СО (<60% от должной величины).
Боль в груди и кровохарканье не характерны для ССД, и при их появлении необходимо исключить другие возможные причины этих симптомов.
Более редкие варианты лёгочной патологии: поражение плевры, аспирационная пневмония, спонтанный пневмоторакс, лекарственный пневмонит.
Поражение сердца.
Симптомами поражения сердца являются чувство дискомфорта или длительные тупые боли в прекардиальной области, сердцебиение и аритмии, одышка в покое или при нагрузках. Боли в груди могут быть вызваны также поражением пищевода или мышц грудной стенки. Во многих случаях поражение сердца при ССД протекает бессимптомно и выявляется при инструментальном обследовании (рис. 5-7).
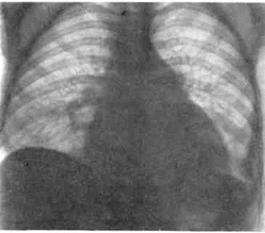
Рис. 5-7. Поражение сердца
Фиброз миокарда желудочков— характерный патоморфологический признак склеродермического поражения сердца, является причиной систолической и диастолической дисфункции левого желудочка со снижением фракции выброса.
Аритмии и нарушения проводимости сердца выявляются у 70% больных и отличаются большим разнообразием. Частыми нарушениями ритма являются суправентрикулярная тахикардия, политопные и групповые экстрасистолы. Выраженность аритмий коррелирует с тяжестью поражения сердца и существенно ухудшает прогноз, особенно у больных с одновременным вовлечением скелетных мышц, и могут быть причиной внезапной смерти. Нарушения проводимости сердца проявляются в основном удлинением интервала P-Q, дефектами внутрижелудочковой проводимости и блокадой передней левой ножки пучка Гиса.
Признаки миокардита наблюдаются почти исключительно у больных с симптоматикой полимиозита; миокардит ассоциируется с низкой выживаемостью больных.
Поражение перикардав виде адгезивного и, реже, экссудативного перикардита при специальном исследовании выявляется у 70—80% больных и чаще протекает бессимптомно. В редких случаях наблюдается значительный выпот в перикард, который может привести к тампонаде сердца.
Сердечная недостаточность развивается редко, но в случаях появления отличается рефрактерностью к терапии и неблагоприятным прогнозом.
Изменения сердца могут развиться вторично, вследствие патологии лёгких (лёгочная гипертензия) или почек (склеродермический почечный криз).
Поражение почек.
В клинических исследованиях в среднем у 50% больных выявляются те или иные признаки почечной дисфункции: протеинурия, гематурия, незначительное повышение уровня креатинина в крови, артериальная гипертензия. Следует учитывать, что эти изменения могут быть вызваны и другими причинами, такими как сердечная недостаточность, лёгочная гипертензия, нефротоксическое действие лекарств и др.
Выраженное поражение почек — склеродермический почечный криз, развивается у 5—10% больных, преимущественно у больных с диффузной формой ССД. Характерными проявлениями склеродермического почечного криза являются:
- остро развившаяся и быстропрогрессирующая почечная недостаточность, обычно в отсутствие предшествующего заболевания почек;
- злокачественная артериальная гипертензия, ассоциированная с высоким уровнем ренина;
- нормальный мочевой осадок или незначительные изменения (микроскопическая гематурия и протеинурия). Протеинурия может выявляться задолго до развития почечного криза и усиливаться при развитии данного осложнения, но обычно не бывает значительной.
Изменения, связанные с поражением почечных сосудов и артериальной гипертензией, в том числе микроангиопатическая (неиммунная) гемолитическая анемия, тромбоцитопения (< 100x109/л), гипертензионная энцефалопатия и ретинопатия.
Особенностью склеродермического почечного криза является внезапное начало, без предшествующих признаков-предвестников. Приблизительно у 10% больных повышения АД не наблюдается - так называемый нормотензивный склеродермический почечный криз. Без лечения (обычно в течение 1—2 мес.) развивается терминальная почечная недостаточность.
Факторами риска склеродермического почечного криза являются диффузная форма, приём высоких доз ГК (более 15 мг/день), AT к РНК-полимеразе III.
Дата добавления: 2015-11-28; просмотров: 787;
