Исследование других органов 6 страница
3. Отрицательное дромотропное действие сердечных гликозидов заключается в замедлении проведения электрических импульсов в АВ-соединении при сохранении проводимости в ножках и ветвях пучка Гиса. Этот эффект связывают с увеличением продолжительности эффективного рефрактерного периода АВ-узла, возникающим в результате уменьшения активности САС и повышения тонуса парасимпатической нервной системы.
Отрицательный дромотропный эффект сердечных гликозидов лучше всего проявляется у больных с тахисистолической формой фибрилляции предсердий, а также при пароксизмах наджелудочковой тахикардии или тахиаритмии. В этих случаях увеличение длительности эффективного рефрактерного периода АВ-узла способствует тому, что далеко не все суправентрикулярные импульсы проводятся к желудочкам. В результате уменьшается ЧСС, удлиняется диастола, снижается внутримиокардиальное напряжение и улучшается внутрисердечная и системная гемодинамика.
В то же время следует учитывать, что у больных с исходным нарушением АВ-проводимости сердечные гликозиды могут вызывать возникновение или усугубление АВ-блокад, вплоть до развития полной АВ-блокады.
При синдроме WPW сердечные гликозиды, замедляя АВ-проводимость, могут способствовать проведению импульсов из предсердия в желудочки по дополнительным аномальным проводящим путям и провоцируют возникновение пароксизмальной тахикардии.
 Запомните
Сердечные гликозиды обладают следующими основными эффектами. 1. Положительное инотропное действие — увеличение сократимости миокарда за счет угнетения К+-Nа+-насоса и Nа+-Са2+-обменного механизма и возрастания внутриклеточной концентрации ионов Са2+. 2. Отрицательное хронотропное действие — снижение ЧСС за счет угнетения автоматизма СА-узла. 3. Отрицательное дромотропное действие — замедление АВ-проводимости за счет увеличения продолжительности эффективного рефрактерного периода АВ-узла. 4. Нейромодуляторное действие — снижение повышенной активности САС и РААС и повышение тонуса блуждающего нерва. Запомните
Сердечные гликозиды обладают следующими основными эффектами. 1. Положительное инотропное действие — увеличение сократимости миокарда за счет угнетения К+-Nа+-насоса и Nа+-Са2+-обменного механизма и возрастания внутриклеточной концентрации ионов Са2+. 2. Отрицательное хронотропное действие — снижение ЧСС за счет угнетения автоматизма СА-узла. 3. Отрицательное дромотропное действие — замедление АВ-проводимости за счет увеличения продолжительности эффективного рефрактерного периода АВ-узла. 4. Нейромодуляторное действие — снижение повышенной активности САС и РААС и повышение тонуса блуждающего нерва.
|
Показания
Применение сердечных гликозидов у больных ХСН показано в следующих клинических ситуациях (Б.А. Сидоренко и В.Ю. Мареев).
1. У больных ХСН ФК II–IV (по NYHA) с тахисистолической формой фибрилляции предсердий и признаками систолической дисфункции ЛЖ (ФВ менее 40%) (абсолютные показания). В этих случаях клинические эффекты сердечных гликозидов обусловлены преимущественно отрицательным дромотропным и хронотропным действием гликозидов, т.е. замедлением АВ-проводимости и уменьшением ЧСС за счет усиления тонуса парасимпатической нервной системы, тогда как положительное инотропное действие выражено в слабой степени.
2. У больных ХСН ФК II–IV (по NYHA) с сохраненным синусовым ритмом, признаками систолической дисфункции ЛЖ (ФВ менее 40%) и наличием протодиастолического ритма галопа и/или дилатации левого желудочка.В этих случаях отрицательные хронотропный и дромотропный эффекты сердечных гликозидов выражены в меньшей степени, чем при фибрилляции предсердий. Преобладает их положительное инотропное действие, которое сопровождается не только повышением сократимости миокарда и ФВ ЛЖ, но и значительным увеличением потребности миокарда в кислороде и возможным ухудшением коронарной перфузии ЛЖ, что следует учитывать при назначении сердечных гликозидов больным ИБС (на фоне синусового ритма).
3. У больных с пароксизмальной наджелудочковой тахиаритмией (фибрилляция и трепетание предсердий, пароксизмальная наджелудочковая тахикардия), независимо от наличия или отсутствия у них признаков ХСН (внутривенные инъекции или инфузии сердечных гликозидов).
 Запомните
Круг клинических состояний, при которых эффективно могут использоваться сердечные гликозиды, достаточно ограничен. Наилучшие результаты от применения сердечных гликозидов получаются у больных ХСН с фибрилляцией предсердий, тогда как у пациентов с сердечной декомпенсацией, развившейся на фоне синусового ритма, лечение менее эффективно и ассоциируется с более высоким риском возникновения аритмий. Запомните
Круг клинических состояний, при которых эффективно могут использоваться сердечные гликозиды, достаточно ограничен. Наилучшие результаты от применения сердечных гликозидов получаются у больных ХСН с фибрилляцией предсердий, тогда как у пациентов с сердечной декомпенсацией, развившейся на фоне синусового ритма, лечение менее эффективно и ассоциируется с более высоким риском возникновения аритмий.
|
Противопоказания
Применение сердечных гликозидов абсолютно противопоказано в нескольких клинических ситуациях:
- интоксикация сердечными гликозидами;
- выраженная брадикардия (ЧСС меньше 50 в мин);
- пароксизм желудочковой тахикардии (ЖТ) или частой желудочковой экстрасистолии (ЖЭ);
- наличие аллергических реакций на сердечные гликозиды в анамнезе.
Вместе с тем существует целый ряд клинических ситуаций, при которых прием сердечных гликозидов требует особой осторожности в связи с высоким риском развития побочных реакций (относительные противопоказания) или нецелесообразен из-за отсутствия заметного клинического эффекта. Перечень подобных клинических ситуаций представлен в табл. 2.15.
Кроме того, следует помнить, что у больных с сопутствующей почечной недостаточностью применение сердечных гликозидов, хотя и возможно, но требует снижения дозы препарата в связи с нарушением экскреции гликозидов и повышением риска гликозидной интоксикации. У больных с гипотиреозом возрастает чувствительность миокарда к действию сердечных гликозидов, быстрее происходит насыщение препаратами и в связи с этим повышен риск возникновения гликозидной интоксикации.
Методика лечения
В основе современной концепции применения сердечных гликозидов у больных ХСН лежит требование безопасности лечения и снижения риска гликозидной интоксикации и аритмий. Поэтому первый и основной принцип длительного лечения больных ХСН сердечными гликозидами — это применение малых доз препарата (например, дигоксина в дозе до 0,25 мг в сутки). Доказано, что более высокие дозировки сердечных гликозидов значительно увеличивают риск развития наджелудочковых и желудочковых, в том числе жизнеопасных, аритмий и гликозидной интоксикации. То же относится к тактике подбора доз на начальном этапе лечения.
Таблица 2.15
Клинические ситуации, при которых применение сердечных гликозидов (СГ) противопоказано или нецелесоообразно
| Клинические ситуации | Возможные неблагоприятные последствия при применении СГ |
| Абсолютные противопоказания | |
| Интоксикация СГ | Усиление интоксикации, возникновение жизнеопасных желудочковых аритмий, внезапная смерть |
| Выраженная брадикардия (меньше 50 в мин) | Прогрессирующее угнетение автоматизма СА-узла и нарушения СА-проводимости, АВ-проводимости, асистолия и внезапная смерть |
| Пароксизм ЖТ и ЖЭ высоких градаций | Усиление эктопической активности миокарда желудочков, фибрилляция желудочков (ФЖ), внезапная смерть |
| Аллергические реакции на СГ в анамнезе | Повторные аллергические реакции, анафилактический шок, смерть |
| Относительные противопоказания | |
| АВ-блокада I–II степени | Переход в АВ-блокаду III степени с приступами Морганьи–Адамса–Стокса, внезапная асистолия |
| СА-блокада II–III степени | Асистолия |
| СССУ | Выраженная брадикардия, асистолия |
| Синдром WPW | Возможность развития пароксизма ЖТ и ФЖ по механизму macro-re-entry |
| Субаортальный клапанный стеноз | Увеличение обструкции выносящего тракта |
| Активный миокардит | Жизнеопасные аритмии и нарушения проводимости |
| Изолированный митральный стеноз (на фоне синусового ритма) | Увеличение УО ПЖ, переполнение малого круга кровообращения, риск возникновения отека легких |
| Острый ИМ или НС | 1. Ухудшение коронарного кровотока за счет значительного повышения потребности миокарда в кислороде 2. Возникновение жизнеопасных нарушений ритма и проводимости |
| Применение СГ нецелесообразно | |
| ХСН с преобладающей диастолической дисфункцией: · ГКМП · амилоидоз сердца · выраженный аортальный стеноз · констриктивный перикардит · фиброэластоз | СГ неэффективны в связи с отсутствием систолической дисфункции ЛЖ |
| ХСН при заболеваниях с высоким сердечным выбросом (на фоне синусового ритма): · тиреотоксикоз · анемии · болезнь бери-бери · легочное сердце | То же |
Еще недавно такая тактика предусматривала несколько вариантов достижения так называемой средней насыщающей (полной) дозы сердечных гликозидов, т.е. такой дозы, при которой создается максимальная концентрация препарата в крови и достигается максимальное инотропное действие гликозида, не сопровождающееся признаками гликозидной интоксикации. В дальнейшем предлагалось переходить на поддерживающие дозы гликозидов.
В настоящее время в клинике практически не применяется методика быстрого насыщения сердечными гликозидами, когда средняя насыщающая доза препарата (например, для внутривенно вводимого дигоксина — 1,4 мг) вводится в течение первых суток лечения (дробно). Такая методика чрезвычайно опасна из-за частого возникновения признаков гликозидной интоксикации и нарушений ритма и проводимости.
Методика умеренно быстрого насыщения также используется достаточно редко и только при тяжелых обострениях систолической ХСН. Она заключается в том, что средняя насыщающая доза дигоксина вводится в течение 3-х суток, к концу которых обычно наступает терапевтический эффект. Например, чтобы в течение 3-х суток достичь средней насыщающей дозы дигоксина (1,4 мг), в первые сутки препарат вводят внутривенно в дозе 0,75 мг, разделенной на 2 приема (например, 0,5 мг и 0,25 мг). Учитывая, что суточная экскреция дигоксина составляет 33%, то количество препарата, оставшегося в организме к концу первых суток, составит: 0,75 мг ґ 0,67 = 0,5 мг. На вторые сутки внутривенно вновь вводят 0,75 мг дигоксина. Тогда количество препарата в организме больного достигнет: 0,5 мг + 0,75 мг = 1,25 мг. К концу 2-х суток количество дигоксина в организме составит 1,25 ґ 0,67 = 0,84 мг. На 3-й день внутривенно вводят 0,55 мг дигоксина, что вместе с оставшимися после 2-х суток 0,84 мг препарата составит 1,4 мг дигоксина. Это количество соответствует средней насыщающей дозе дигоксина для внутривенного введения. В последующем, чтобы поддерживать именно такое содержание гликозида в крови, требуется ежедневное введение поддерживающей дозы не более 0,46 мг дигоксина в сутки.
Однако в настоящее время убедительно доказано, что уже при достижении так называемой оптимальной насыщающей концентрации гликозидов в крови (около 2,0 мг/мл) и сохранении ее в течение длительного времени с помощью приема поддерживающих доз препарата, смертность больных ХСН возрастает примерно в 2 раза. Поэтому в настоящее время в клиниках не стремятся достичь рекомендуемых в справочной литературе средних насыщающих доз сердечных гликозидов, а с первого дня лечения назначают поддерживающие дозы препарата, ориентируясь при этом на минимальные их значения (методика медленного насыщения).
Для дигоксина, назначаемого внутрь, поддерживающая доза составляет 0,25 мг (1 таблетка) или (редко) — 0,5 мг (2 таблетки). При ежедневном приеме 0,25 мг дигоксина насыщающая доза (0,75 мг) достигается на 11-е сутки лечения (рис. 2.48). Этого обычно бывает вполне достаточно для получения удовлетворительного терапевтического эффекта.
| Рис. 2.48. Насыщение дигоксином при ежедневном приеме препарата внутрь в дозе 0,25 мг в сутки. Объяснение в тексте | 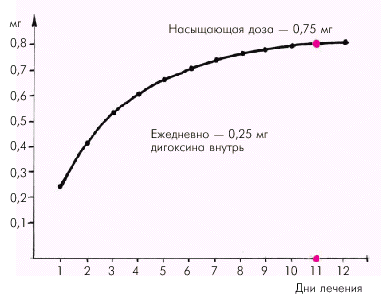
|
При необходимости внутривенного введения сердечных гликозидов, например, у больных с тяжелой сердечной декомпенсацией и выраженным снижением систолической функции ЛЖ или у пациентов с наджелудочковыми нарушениями ритма (фибрилляция предсердий, пароксизмальная наджелудочковая тахикардия) назначают:
- дигоксин — не более 0,25–0,5 мг в сутки или
- строфантин — не более 0,25–0,5 мг (0,5–1,0 мл 0,05% раствора) 2 раза в сутки или
- коргликон — не более 0,6 мг (1,0 мл 0,06% раствора) 2 раза в сутки.
Внутривенно сердечные гликозиды вводят очень медленно (в течение 7–10 мин) из-за возможного внезапного спазма коронарных сосудов.
 Запомните
При лечении больных ХСН минимальными дозами сердечных гликозидов следует ориентироваться не на достижение средней насыщающей дозы препарата, а на индивидуальный терапевтический эффект, критериями которого являются: уменьшение ЧСС до 60–70 уд. в мин; уменьшение одышки и отеков; увеличение диуреза; объективные подтверждения положительного инотропного действия сердечных гликозидов (увеличение ФВ); оптимальная концентрация сердечных гликозидов в крови, определяемая радиоиммунным методом (для дигоксина — не более 1,0–1,5 мг/мл). Запомните
При лечении больных ХСН минимальными дозами сердечных гликозидов следует ориентироваться не на достижение средней насыщающей дозы препарата, а на индивидуальный терапевтический эффект, критериями которого являются: уменьшение ЧСС до 60–70 уд. в мин; уменьшение одышки и отеков; увеличение диуреза; объективные подтверждения положительного инотропного действия сердечных гликозидов (увеличение ФВ); оптимальная концентрация сердечных гликозидов в крови, определяемая радиоиммунным методом (для дигоксина — не более 1,0–1,5 мг/мл).
|
Современная тенденция к использованию минимальных доз сердечных гликозидов требует соблюдения второго принципа лечения больных ХСН — обязательного сочетания инотропных препаратов с лечением ингибиторами АПФ, диуретиками и, при необходимости, b-адреноблокаторами (см. ниже). Такое комплексное лечение позволяет снизить дозы каждого из препаратов и значительно уменьшить риск возникновения побочных эффектов.
Наконец, третий принцип лечения сердечными гликозидами — это тщательный анализ клинической картины заболевания и данных лабораторных и инструментальных методов исследования, позволяющий учитывать все показания и противопоказания к назначению этих препаратов.
Побочные эффекты. Гликозидная интоксикация
Факторы, способствующие возникновению гликозидной интоксикации. Применение сердечных гликозидов у больных ХСН во многом ограничено высоким риском возникновения побочных эффектов. Токсическое действие сердечных гликозидов наблюдается у 4–23% больных ХСН и зависит, прежде всего, от суточной дозы препарата, точнее от концентрации сердечных гликозидов в крови. На рис. 2.49 показана зависимость между концентрацией дигоксина в крови, его клиническим эффектом и развитием гликозидной интоксикации. На рисунке видно, что токсичность препарата резко возрастает при концентрациях дигоксина в крови выше 2,0 нг/мл. Оптимальной концентрацией препарата, при которой клинический эффект достаточно выражен, а токсическое действие почти не проявляется, следует считать 1,0–1,2 нг/мл, что ориентировочно соответствует приему дигоксина в дозе 0,25 мг в сутки.
В то же время следует помнить, что признаки гликозидной интоксикации могут появиться при терапевтических концентрациях препарата в крови и приеме низких суточных доз препарата. Это связано с повышенной индивидуальной чувствительностью к сердечным гликозидам, наиболее частой причиной которой является гипокалиемия.
 Запомните
Возникновению гликозидной интоксикации сопособствуют следующие факторы: передозировка сердечных гликозидов, в том числе в результате неправильного выбора индивидуальных суточных доз препарата, недоучет противопоказаний к приему гликозидов и наличия у больных некоторых сопутствующих и фоновых заболеваний; электролитные нарушения (гипокалиемия, гиперкальциемия, гипомагниемия); почечная или печеночная недостаточность; поздние стадии ХСН (ФК III–IV по NYHA); острый ИМ, нестабильная стенокардия или наличие у больного гибернирующего миокарда (см. главы 5 и 6); преклонный возраст больных; гипотиреоз; выраженная дыхательная недостаточность; нарушения кислотно-щелочного состояния; гипопротеинемия; электроимпульсная терапия; нежелательная комбинация с некоторыми лекарственными препаратами (верапамил, амиодарон, хинидин, нифедипин, спиронолактоны, НПВС и др.); ХСН с высоким сердечным выбросом (например, декомпенсированное легочное сердце, анемии). Запомните
Возникновению гликозидной интоксикации сопособствуют следующие факторы: передозировка сердечных гликозидов, в том числе в результате неправильного выбора индивидуальных суточных доз препарата, недоучет противопоказаний к приему гликозидов и наличия у больных некоторых сопутствующих и фоновых заболеваний; электролитные нарушения (гипокалиемия, гиперкальциемия, гипомагниемия); почечная или печеночная недостаточность; поздние стадии ХСН (ФК III–IV по NYHA); острый ИМ, нестабильная стенокардия или наличие у больного гибернирующего миокарда (см. главы 5 и 6); преклонный возраст больных; гипотиреоз; выраженная дыхательная недостаточность; нарушения кислотно-щелочного состояния; гипопротеинемия; электроимпульсная терапия; нежелательная комбинация с некоторыми лекарственными препаратами (верапамил, амиодарон, хинидин, нифедипин, спиронолактоны, НПВС и др.); ХСН с высоким сердечным выбросом (например, декомпенсированное легочное сердце, анемии).
|
| Рис. 2.49. Зависимость между концентрацией дигоксина в крови, его клиническим эффектом (кривая красного цвета) и токсичностью препарата (кривая черного цвета). Оптимальная концентрация дигоксина в крови составляет 1,0–1,2 нг/мл | 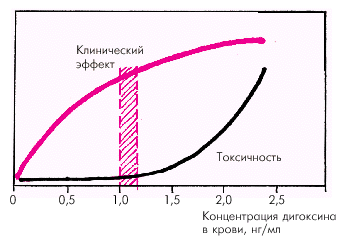
|
Клинические проявления гликозидной интоксикации включают следующие диспептические, неврологические и кардиальные расстройства.
1. Диспептические расстройства. Снижение аппетита (анорексия), тошнота, рвота, изредка диарея — относятся к числу наиболее ранних проявлений интоксикации гликозидами. Их возникновение, как правило, не связано с “раздражением” гликозидами слизистой оболочки желудка или кишечника, а имеет преимущественно центральное происхождение (стимуляция сердечными гликозидами продолговатого мозга).
2. Неврологические расстройства заключаются в появлении быстрой утомляемости, головокружений, выраженной сонливости или, наоборот, бессонницы, ночных кошмаров, беспокойства и, наконец, спутанного сознания, психоза и делирия.
Характерны нарушения зрения, в частности, появление вокруг предметов ореолов желтого или желто-зеленоватого цветов (ксантоксия), особенно при взгляде на источник света, снижение остроты зрения, восприятие предметов в уменьшенном или увеличенном виде.
3. Кардиальные расстройства — это наиболее тяжелые и опасные проявления гликозидной интоксикации. В половине случаев они могут предшествовать диспептическим и неврологическим нарушениям. Чаще всего встречаются следующие нарушения ритма и проводимости:
- желудочковая экстрасистолия (ЖЭ), в том числе наиболее характерная для гликозидной интоксикации ЖЭ по типу бигеминии и тригеминии;
- желудочковая тахикардия (ЖТ), в том числе полиморфная ЖТ по типу “пируэт”;
- фибрилляция желудочков (ФЖ);
- пароксизмальная наджелудочковая тахикардия, нередко в сочетании с АВ-блокадой I и II степени;
- непароксизмальные наджелудочковые тахикардии;
- АВ-блокада I–III степени;
- выраженная брадикардия, в том числе синусовая брадикардия, СА-блокады, остановка СА-узла с замещающими ритмами из АВ-соединения или желудочка;
- фибрилляция или трепетание предсердий (редко).
Чаще всего из перечисленных нарушений ритма и проводимости встречаются непароксизмальная наджелудочковая тахикардия и желудочковые аритмии (около 70% больных с гликозидной интоксикацией). Механизмы возникновения, диагностические критерии и лечение этих и других аритмий подробно описаны в главе 3.
Следует помнить, что в некоторых случаях гликозидная интоксикация поначалу может проявляться только усугублением признаков сердечной недостаточности, снижением массы тела, гинекомастией и неврологическими расстройствами.
Изменения ЭКГ при лечении сердечными гликозидами достаточно характерны. Помимо перечисленных нарушений ритма и проводимости, которые возникают на фоне гликозидной интоксикации, при применении гликозидов нередко можно обнаружить корытообразное смещение сегмента RS–Т ниже изолинии с формированием сглаженного, двухфазного (–+) или отрицательного зубца Т, а также некоторое укорочение интервала Q–Т (рис. 2.50).
 Запомните
Корытообразное смещение сегмента RS–Т, сглаженный, двухфазный (–+) или отрицательный зубец Т, а также укорочение интервала Q–Т, возникающие на фоне приема сердечных гликозидов, строго говоря, не являются признаками гликозидной интоксикации, а отражают лишь насыщение препаратом. Диагноз гликозидной интоксикации ставится только на основании клинических ее признаков, включая перечисленные выше нарушения ритма и проводимости, а описанные изменения ЭКГ должны лишь настораживать врача в отношении повышенного риска возникновения интоксикации сердечными гликозидами. Запомните
Корытообразное смещение сегмента RS–Т, сглаженный, двухфазный (–+) или отрицательный зубец Т, а также укорочение интервала Q–Т, возникающие на фоне приема сердечных гликозидов, строго говоря, не являются признаками гликозидной интоксикации, а отражают лишь насыщение препаратом. Диагноз гликозидной интоксикации ставится только на основании клинических ее признаков, включая перечисленные выше нарушения ритма и проводимости, а описанные изменения ЭКГ должны лишь настораживать врача в отношении повышенного риска возникновения интоксикации сердечными гликозидами.
|
| Рис. 2.50. ЭКГ при насыщении сердечными гликозидами | 
|
Лечение гликозидной интоксикации всегда начинается с отмены сердечных гликозидов. В легких случаях иногда этого бывает достаточно для купирования минимальных клинических проявлений интоксикации: единичных ЖЭ, АВ-блокады I степени, легких диспептических расстройств и т.п.
При наличии гипокалиемии назначаются препараты калия:
· внутривенно капельно: 200 мл 2% раствора калия хлорида + 200 мл 5% раствора глюкозы + 1–4 ЕД инсулина;
· внутрь: 10% раствор калия хлорида по 1 столовой ложке 3–4 раза в день.
Следует помнить, что при наличии АВ-блокады II степени препараты калия не применяются (риск возникновения АВ-блокады III степени).
Для лечения аритмий применяют:
· Дифенин, который в отличие от других антиаритмических ЛС улучшает АВ-проводимость. Препарат вводят внутривенно струйно медленно в дозе 100 мг каждые 10 мин вплоть до купирования аритмии или появления побочных эффектов самого дифенина (головокружение, возбуждение, повышение температуры тела, затрудненное дыхание). После купирования аритмии внутрь назначают поддерживающие дозы препарата (400–600 мг в сутки).
· Лидокаин — внутривенно болюсом (100 мг) каждые 3–5 мин вплоть до купирования аритмии с последующим внутривенным капельным введением препарата со скоростью 1–2 мг/мин. Лидокаин особенно эффективен при желудочковых аритмиях.
· b-адреноблокаторы применяют при наджелудочковой экстрасистолии, а также при наджелудочковой пароксизмальной тахикардии. Анаприлин (обзидан, индерал) вводят внутривенно струйно медленно в дозе от 1,0 до 5,0 мг (1–5 мл 10% раствора) или внутрь по 10–20 мг 4 раза в сутки. При наличии АВ-блокады b-адреноблокаторы не применяют (риск усугубления нарушений АВ-проводимости).
Для лечения АВ-блокад используют:
· атропин (1 мл 0,1% раствора внутривенно или подкожно);
· при отсутствии эффекта производят временную электрокардиостимуляцию сердца (подробнее — см. главу 3).
В тяжелых случаях гликозидной интоксикации для связывания сердечных гликозидов, циркулирующих в крови, применяют специфические фрагменты антител к дигоксину — Fab fragments. Через 20–40 мин после внутривенного введения препарата у половины больных удается полностью купировать проявления гликозидной интоксикации.
b-адреноблокаторы
b-адреноблокаторы — это ЛС, обладающие свойствами конкурентно связываться с b1- и b2-адренорецепторами и блокировать их взаимодействие с норадреналином и адреналином, а также с другими (в том числе искусственными) стимуляторами b-рецепторов.
Напомним, что в сердце преобладают b1–адренорецепторы, стимуляция которых, как известно, сопровождается положительным инотропным, хронотропным и дромотропным эффектами (см. табл. 1.2). Блокаторы b-адренорецепторов препятствуют взаимодействию катехоламинов с соответствующими рецепторами клеток, устраняя, таким образом, активацию мембранной аденилатциклазы и внутриклеточного цАМФ. Это сопровождается отрицательным инотропным, хронотропным, дромотропным и батмотропным действием. Происходит угнетение автоматизма СА-узла, уменьшение ЧСС и замедление проведения электрического импульса по проводящей системе сердца. Одновременно уменьшается вероятность возникновения эктопических очагов в предсердиях, АВ-соединении и в меньшей степени в желудочках.
Под действием b-адреноблокаторов происходит снижение АД у пациентов с АГ. Эти и некоторые другие свойства b-адреноблокаторов широко используются при лечении больных АГ, ИБС, аритмиями и ХСН.
 Запомните
Основными клинически значимыми эффектами b-адреноблокаторов являются: отрицательный хронотропный эффект (уменьшение ЧСС); отрицательное инотропное действие (снижение сократимости, которое сопровождается уменьшением работы сердца и потребности миокарда в кислороде); отрицательный дромотропный эффект (замедление проводимости преимущественно по АВ-соединению); снижение активности САС и РААС; антиаритмический эффект и повышение порога фибрилляции; антигипертензивный и гипотензивный эффекты (подробнее — см. главу 7); антиангинальный и антиишемический эффекты (подробнее — см. главу 5). Запомните
Основными клинически значимыми эффектами b-адреноблокаторов являются: отрицательный хронотропный эффект (уменьшение ЧСС); отрицательное инотропное действие (снижение сократимости, которое сопровождается уменьшением работы сердца и потребности миокарда в кислороде); отрицательный дромотропный эффект (замедление проводимости преимущественно по АВ-соединению); снижение активности САС и РААС; антиаритмический эффект и повышение порога фибрилляции; антигипертензивный и гипотензивный эффекты (подробнее — см. главу 7); антиангинальный и антиишемический эффекты (подробнее — см. главу 5).
|
Все b-адреноблокаторы могут быть разделены на несколько подгрупп в зависимости от наличия или отсутствия у них 4-х основных свойств b-адреноблокаторов:
- b1-кардиоселективности;
- внутренней симпатомиметической активности (ВСА);
- продолжительности b-адреноблокирующего действия;
- наличия дополнительных вазодилатирующих свойств.
1. b1-кардиоселективность — это способность избирательно блокировать b1-адренорецепторы, не оказывая влияния на функцию b2-адренорецепторов (табл. 2.16).
Неселективные b-адреноблокаторы (пропранолол, надолол и др.) препятствуют взаимодействию с адреналином и норадреналином как b1-, так и b2-адренорецепторов. Нередко они обладают высокой клинической эффективностью, например, при лечении больных АГ или ИБС (см. ниже). Однако блокада обоих типов b-адренорецепторов (b1 и b2) ведет к потере важных фармакодинамических свойств, которыми обладают нормально функционирующие b2-адренорецепторы, а также к относительному преобладанию эффектов a-адренорецепторов (например, сужение периферических сосудов). Напомним, что к числу таких свойств b2-адренорецепторов относятся:
- расширение бронхов;
- расширение артериол и вен;
- активация гликогенолиза в печени и скелетных мышцах;
- стимуляция секреции инсулина;
- расслабление матки.
В связи с этим при лечении неселективными b-адреноблокаторами нередко могут выявляться нежелательные побочные эффекты: бронхоспазм (отсутствие расслабления гладкой мускулатуры бронхов), ухудшение периферического кровообращения, в том числе синдром Рейно, похолодание конечностей (отсутствие расширения периферических сосудов), быстрая утомляемость и слабость в скелетных мышцах, коронароспазм, нарушения углеводного обмена (недостаточная секреция инсулина и угнетение гликогенолиза в печени и скелетных мышцах), спастические сокращения матки во время беременности и т.п. Эти и некоторые другие нежелательные реакции возникают в результате блокирования b2-адренорецепторов, а также относительного преобладания эффектов a-рецепторов.
Кардиоселективные b1-адреноблокаторы во многом лишены описанных побочных эффектов в связи с отсутствием у них свойств блокировать b2-адренорецепторы. Эти препараты можно, хотя и с известной осторожностью, применять у больных с сопутствующими обструктивными заболеваниями легких, сахарным диабетом, нарушениями периферического кровообращения, а также во время беременности. Кардиоселективные b1-адреноблокаторы, в отличие от неселективных, не вызывают сужения сосудов скелетных мышц и реже вызывают мышечную слабость и повышенную утомляемость.
Следует все же отметить, что b1-кардиоселективность — свойство весьма относительное. При применении малых доз b-адреноблокаторов относительная b1-кардиоселективность сохраняется, тогда как при использовании высоких доз этих препаратов их селективность может уменьшаться или исчезать совсем.
2. Внутренняя симпатомиметическая активность (ВСА) — это способность некоторых b-адреноблокаторов не только блокировать взаимодействие b-адренорецепторов с норадреналином и адреналином, но и частично стимулировать b-адренорецепторы. Препараты с ВСА не вызывают столь резкого уменьшения ЧСС и сократимости миокарда в покое, и их отрицательные хронотропный и инотропный эффекты проявляются почти исключительно при физической и эмоциональной нагрузке.
b-адреноблокаторы с ВСА реже, чем препараты без ВСА, влияют на липидный и углеводный обмен. Общее количество побочных реакций при применении b-адреноблокаторов с ВСА также меньше, чем при лечении b-адреноблокаторами без ВСА, однако клиническая эффективность этих препаратов по понятным причинам также оказывается ниже, чем b-адреноблокаторов без ВСА.
Таким образом, b-адреноблокаторы с ВСА целесообразно использовать в тех случаях, когда не требуется значительного снижения ЧСС, АД и сократительной способности миокарда (по крайней мере, в покое).
В табл. 2.16. представлена рабочая классификация b-адреноблокаторов в зависимости от наличия кардиоселективности и внутренней симпатомиметической активности препаратов.
Таблица 2.16
Рабочая классификация b-адреноблокаторов
| Кардиоселективность | Без ВСА | с ВСА |
| b1-кардиоселективные | Атенолол Бисопролол Метопролол | Ацетобутол Талинолол |
| Неселективные | Пропранолол Надолол Соталол Тимолол | Окспренолол Пиндолол |
| С дополнительными свойствами a-адреноблокаторов | Карведилол Лабеталол |
Вазодилатирующие свойства b-адреноблокаторов. Некоторые современные b-адреноблокаторы обладают вазодилатирующими свойствами. Этот эффект достигается с помощью нескольких механизмов:
Дата добавления: 2016-01-20; просмотров: 748;
