Исследование других органов 5 страница
Калийсберегающие диуретики обладают слабым мочегонным действием. Обычно их назначают в сочетании с петлевыми и тиазидовыми диуретиками с целью снижения риска возникновения гипокалиемии.
Спиронолактон (верошпирон) применяют для профилактики и лечения гипокалиемии, развившейся при лечении петлевыми и тиазидовыми диуретиками, а также в комплексной терапии гиперальдостеронизма, в том числе у больных ХСН. Спиронолактон назначают в дозе 75–100 мг в сутки в течение 2–8 недель. Слабо выраженный мочегонный эффект начинает проявляться только через 48–72 ч после приема препарата, хотя уже через сутки уровень калия сыворотки начинает возрастать.
В последние годы спиронолактон пытаются использовать в качестве средства, предупреждающего развитие интерстициального фиброза миокарда и ремоделирования сосудов, обусловленного повышенным содержанием альдостерона у больных ХСН. При этом используют длительный прием сравнительно низких доз препарата (75 мг в сутки).
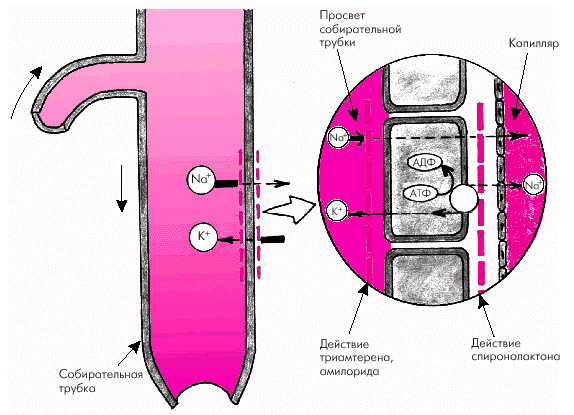
|
| Рис. 2.44. Схема, иллюстрирующая механизм действия калийсберегающих диуретиков |
Триамтерен применяют в дозе 50–100 мг (в 2 приема) в качестве калийсберегающего средства и 200–300 мг в сутки — с целью получить слабый мочегонный эффект. При приеме триамтерена диуретический эффект начинается через 2–4 ч и продолжается 7–12 ч.
В клинической практике нередко используют комбинированный препарат — триампур композитум, в состав которого входят 25 мг триамтерена и 12,5 мг гидрохлортиазида.
Амилорид применяют в суточной дозе 5–20 мг в сутки, начало действия — через 2–3 ч после приема. Его длительность достигает 12–24 ч.
Калийсберегающие диуретики противопоказаны при:
- тяжелых поражениях почек (олигурия);
- гиперкалиемии любого генеза;
- беременности и лактации;
- мочекаменной болезни и других причинах затрудненного оттока мочи.
В табл. 2.12. суммированы некоторые сведения о фармакодинамике диуретиков.
Выбор диуретиков и общая тактика лечения
Индивидуальный выбор диуретиков при ХСН определяется многими факторами:
- стадией ХСН и выраженностью отечного синдрома;
- наличием фоновых и сопутствующих заболеваний (болезней почек, ХПН, артериальной гипертензии или гипотензии, сахарного диабета, подагры, СКВ и др.);
- наличием противопоказаний для применения тех или иных диуретиков;
- состоянием электролитного обмена и кислотно-основного состояния;
- особенностью гемодинамических расстройств;
- возникновением в процессе лечения мочегонными средствами тех или иных побочных эффектов и т.п.
Таблица 2.12
Суточные дозы и время действия диуретиков при лечении больных ХСН
| Препарат | Путь введения | Суточная доза, мг/сутки | Время действия | |||
| Начальная | Поддерживающая | Начало | Максимум | Длительность | ||
| Ингибиторы карбоангидразы | ||||||
| Ацетазоламид (диакарб)* | внутрь | 1–1,5 ч | 2–4 ч | 8–12 ч | ||
| Петлевые диуретики | ||||||
| Фуросемид | внутрь | 20–80 | 20–40 | 30–60 мин | 1–1,5 ч | 6–8 ч |
| внутривенно | 20–60 | – | 5–10 мин | 20–60 мин | 4–6 ч | |
| Этакриновая к-та (урегит) | внутрь | 50–100 | 20–40 мин | 1–2 ч | 4–8 ч | |
| внутривенно | 5–15 мин | 15–30 мин | 2–3 ч | |||
| Буметанид | внутрь | 0,5–2,0 | 0,5–2,0 | 30–60 мин | 1–2 ч | 4–6 ч |
| внутривенно | 1,0 | 1,0 | 5 мин | 15–30 мин | 1 ч | |
| Тиазидовые и тиазидоподобные | ||||||
| Гидрохлортиазид (гипотиазид) | внутрь | 25–100 | 12,5–100 | 1–2 ч | 2–4 ч | 10–12 ч |
| Ксипамид | внутрь | 20–40 | 1–2 ч | 2–4 ч | 12–24 ч | |
| Индапамид (арифон) | внутрь | 2,5 | 2,5 | 1–2 ч | 2–4 ч | 24–36 ч |
| Калийсберегающие** | ||||||
| Спиронолактон (верошпирон, альдактон) | внутрь | 25–50 | 2–3 суток | 4–5 суток | 2–3 суток после отмены | |
| Амилорид | внутрь | 5–10 | 2,5–10 | 2–4 ч | 6–10 ч | 12–24 ч |
| Триамтерен*** | внутрь | 150–200 | 25–100 | 2–4 ч | 4–6 ч | 7–9 ч |
Примечания:
* — диакарб принимают по 250 мг 1 раз в сутки в течение 2–5 дней, затем — перерыв 2–3 дня;
** — при сочетании с другими диуретиками дозу уменьшают в 2 раза;
*** — начальную дозу триамтерена (150–200 мг/сутки) принимают за 2 приема в течение первой половины дня.
Начальные стадии ХСН (ФК I), как правило, не требуют лечения диуретиками. При умеренной ХСН (ФК II, иногда — ФК III) и сохраненной функции почек (скорость фильтрации более 30 мл/мин) целесообразно назначать тиазидовые или тиазидоподобные диуретики, особенно при сочетании ХСН и АГ. Прогрессирование ХСН (ФК III–IV) и отечного синдрома, как правило, требует применения более мощных петлевых диуретиков (фуросемида, этакриновой кислоты, буметанида).
При назначении диуретиков больным с выраженным отечным синдромом нередко вначале необходимо создать так называемый форсированный диурез, когда количество выделяемой мочи существенно (на 600–800 мл в сутки) превышает объем потребляемой жидкости. При этом часть мочегонных препаратов целесообразно вводить внутривенно. Такое лечение требует ежедневного измерения диуреза, исследования электролитов крови, а также определения массы тела (МТ). Последняя на фоне оптимально подобранных доз диуретиков должна снижаться на 500–700 г в сутки.
После достижения желаемого эффекта переходят на поддерживающую терапию. В этот период следует подобрать такую дозу диуретика, чтобы количество выделенной за сутки мочи было по крайней мере не меньше количества выпитой жидкости, а МТ оставалась стабильной.
 Запомните
При индивидуальном подборе больным ХСН поддерживающей терапии мочегонными средствами следует ориентироваться на ежедневный прием минимальных доз диуретиков, при которых МТ остается стабильной на протяжении всего лечения. У большинства больных ХСН нецелесообразно применение “ударных” доз диуретиков 1–2 раза в неделю (например, фуросемида по 40–80 мг), что увеличивает число побочных эффектов и случаев “непереносимости” мочегонных препаратов. Запомните
При индивидуальном подборе больным ХСН поддерживающей терапии мочегонными средствами следует ориентироваться на ежедневный прием минимальных доз диуретиков, при которых МТ остается стабильной на протяжении всего лечения. У большинства больных ХСН нецелесообразно применение “ударных” доз диуретиков 1–2 раза в неделю (например, фуросемида по 40–80 мг), что увеличивает число побочных эффектов и случаев “непереносимости” мочегонных препаратов.
|
Следует помнить, что при лечении мочегонными средствами как в фазе форсированного диуреза, так и во время поддерживающей терапии, всегда полезной оказывается комбинация диуретиков с различным механизмом и локализацией действия. Это позволяет расширить зону блокады реабсорбции Nа+ в канальцах почек и одновременно повысить эффективность каждого из диуретиков.
Например, назначение петлевых диуретиков, блокирующих реабсорбцию натрия в восходящем толстом сегменте петли Генле, приводит к увеличению концентрации ионов Nа+ в содержимом дистальных извитых канальцев (рис. 2.45.б). Такая “загрузка” ионами Nа+ (т.е. субстратом для действия диуретиков) сопровождается повышением эффективности тиазидовых мочегонных, блокирующих реабсорбцию на уровне дистальных извитых канальцев. В свою очередь, применение петлевых и тиазидовых мочегонных сопровождается “загрузкой” ионами Nа+ собирательных трубочек, где действуют антагонисты альдостерона. В результате повышается эффективность и этих диуретиков (рис. 2.45, в).
Иными словами, назначение любого мочегонного препарата, действующего на более проксимальные участки нефрона, усиливает эффективность диуретиков, “работающих” на более дистальных его участках. Это позволяет существенно уменьшить суточные дозы каждого из мочегонных и снизить, таким образом, риск возникновения побочных эффектов.
В клинике наиболее часто используют комбинацию фуросемида с гидрохлортиазидом или фуросемида, гидрохлортиазида и спиронолактона (верошпирона).
 Запомните
Наиболее эффективной у больных ХСН может оказаться комбинация из трех диуретиков с различными механизмами и локализацией действия: фуросемид + гидрохлортиазид + спиронолактон. При этом реабсорбция Nа+ угнетается на уровне восходящего сегмента петли Генле, дистальных извитых канальцев и собирательных трубочек. Такая комбинация приводит к повышению эффективности диуретиков, позволяет снизить суточные дозы каждого из них и, кроме того, уменьшить риск возникновения электролитных нарушений (например, гипокалиемии). Запомните
Наиболее эффективной у больных ХСН может оказаться комбинация из трех диуретиков с различными механизмами и локализацией действия: фуросемид + гидрохлортиазид + спиронолактон. При этом реабсорбция Nа+ угнетается на уровне восходящего сегмента петли Генле, дистальных извитых канальцев и собирательных трубочек. Такая комбинация приводит к повышению эффективности диуретиков, позволяет снизить суточные дозы каждого из них и, кроме того, уменьшить риск возникновения электролитных нарушений (например, гипокалиемии).
|
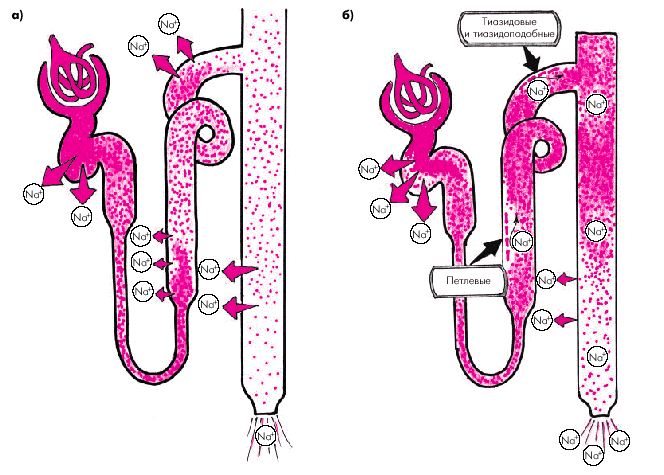
|
| Рис. 2.45. Схема одного из механизмов потенцирования действия различных диуретиков при сочетанном их применении. а — физиологическая реабсорбция Nа + (без применения диуретиков); б — применение петлевых диуретиков приводит к увеличению в содержимом дистальных извитых канальцев концентрации ионов Nа + — субстрата действия тиазидовых диуретиков, что сопровождается ростом эффективности последних; в — использование петлевых и тиазидовых мочегонных увеличивает концентрацию Nа + в собирательных трубках, что повышает эффективность действия калийсберегающих диуретиков. Красными точками условно обозначена концентрация ионов Nа + в моче | 
|
Следует помнить, что при применении петлевых, тиазидовых и калийсберегающих диуретиков достаточно быстро (через 1,5–2 недели лечения) развивается более или менее выраженный метаболический алкалоз, что снижает действие тиазидовых и петлевых диуретиков. В этих случаях целесообразно один раз в 2 недели на 3–4 дня дополнительно назначать прием ингибитора карбоангидразы — ацетазоламида (диакарба), который “подкисляет” мочу и восстанавливает эффективность действия петлевых и тиазидовых диуретиков.
Длительное лечение мочегонными средствами больных ХСН должно сочетаться с назначением ингибиторов АПФ, которые не только нивелируют побочные эффекты диуретиков (гипокалиемии, рефлекторной активации РААС и др.), но и потенцируют и усиливают эффекты друг друга. Следует помнить, что во многих случаях назначение ингибиторов АПФ сравнительно быстро приводит к уменьшению или исчезновению клинических проявлений отечного синдрома.
Побочные эффекты
Лечение диуретиками всегда сопряжено с риском возникновения серьезных побочных эффектов этих препаратов, многие из которых приводят к заметному уменьшению эффективности терапии больных ХСН, нарастанию симптомов сердечной недостаточности и (при отсутствии соответствующего лечения) — к развитию ряда тяжелых осложнений (артериальная гипотензия, нарушения сердечного ритма, внезапная сердечная смерть).
Основными побочными эффектами, развивающимися при лечении больных ХСН диуретиками, являются:
1. Артериальная (в том числе ортостатическая) гипотензия.
2. Электролитные нарушения:
o гипокалиемия;
o гипонатриемия;
o гипомагниемия;
o гипокальциемия;
o гиперкалиемия (калийсберегающие диуретики).
3. Нарушения кислотно-щелочного состояния (равновесия):
o метаболический алкалоз;
o метаболический ацидоз.
4. Снижение функции почек.
5. Метаболические нарушения:
o гиперурикемия;
o гипергликемия;
o гиперлипидемия и др.
Гипокалиемия — это снижение содержания калия в плазме крови ниже 3,4 ммоль/л. Гипокалиемия чаще развивается при применении тиазидовых и петлевых диуретиков. Клинические проявления гипокалиемии не всегда характерны. Может появляться мышечная слабость, апатия, одышка, склонность к брадикардии или тахикардии, нарушениям сердечного ритма и т.п. На ЭКГ выявляются характерные изменения конечной части желудочкового комплекса: горизонтальное смещение сегмента RS–T ниже изолинии, уменьшение амплитуды зубца Т или формирование двухфазного (–+) или отрицательного зубца Т, а также удлинение электрической систолы желудочков — интервала Q–T (рис. 2.46).
| Рис. 2.46. Схема изменений ЭКГ при нарушениях электролитного обмена. а — норма; б — гипокалиемия; в — гиперкалиемия; г — гипокальциемия; д — гиперкальциемия | 
|
Лечение гипокалиемии, развившейся на фоне применения диуретиков, включает несколько принципиальных моментов.
1. Отмена (по крайней мере, временная) петлевых и тиазидовых диуретиков и других препаратов, способствующих развитию гипокалиемии (сердечные гликозиды и др.).
2. Назначение калиевой диеты (см. выше), что в большинстве случаев позволяет скорректировать нарушения содержания К+, если оно находилось в пределах 3,2–3,4 ммоль/л.
3. Назначение препаратов калия, которые следует использовать при исходной концентрации К+ ниже 3,2 ммоль/л:
- внутрь — 10% раствор калия хлорида по 1 стол. ложке 5–6 раз в день;
- внутривенно капельно (медленно в течение 2–3 ч) — 3 г калия хлорида в 5% растворе глюкозы (около 1 л).
- 4. Дополнительное назначение калийсберегающих диуретиков.
 Запомните
Попытки коррекции гипокалиемии с помощью перорального приема или внутривенного введения панангина, как правило, бывают безуспешными в связи с малым содержанием калия в этом препарате (33 мг в одном драже панангина и 103 мг — в одной ампуле). Запомните
Попытки коррекции гипокалиемии с помощью перорального приема или внутривенного введения панангина, как правило, бывают безуспешными в связи с малым содержанием калия в этом препарате (33 мг в одном драже панангина и 103 мг — в одной ампуле).
|
Гипомагниемия диагностируется при снижении содержания магния в сыворотке крови ниже 0,7 ммоль/л. Гипомагниемия чаще развивается при лечении петлевыми и тиазидовыми мочегонными. В клинической картине преобладают судороги отдельных мышц, ларингоспазм, бронхоспазм, тахикардия, экстрасистолия, парестезии, заторможенность, галлюцинации. Гипомагниемия обычно сочетается с гипокалиемией.
Лечение гипомагниемии включает следующие мероприятия.
1. Отмена (временная) петлевых и тиазидовых диуретиков, сердечных гликозидов и др.
2. Назначение магниевой диеты (см. выше).
3. Назначение панангина или аспаркама по 2 табл. 4 раза в день.
4. В тяжелых случаях — внутривенное капельное введение (медленно в течение 3 ч) 6 г магния сульфата в 1 л 5% раствора глюкозы (контроль за АД и дыханием!).
5. Внутримышечное введение 10 мл 25% раствора магния сульфата 2–4 раза в сутки (контроль АД!).
6. Дополнительное назначение калийсберегающих диуретиков.
Гипокальциемия диагностируется при снижении концентрации кальция в сыворотке крови ниже 2,1 ммоль/л. Чаще она развивается при применении петлевых диуретиков. Наиболее ярким клиническим проявлением гипокальциемии являются спонтанные сокращения мышц — судороги, возникающие вследствие резкого повышения возбудимости мышечных и нервных клеток. При тяжелой гипокальциемии может наступить смерть от остановки дыхания. На ЭКГ при гипокальциемии обнаруживают удлинение электрической систолы желудочков (интервала Q–T), а также снижение амплитуды зубца Т и некоторое укорочение интервала P–Q(R) (см. рис. 2.46).
Лечение:
1. Отмена петлевых диуретиков.
2. Назначение кальциевой диеты: молочные продукты, салаты, капуста и др.
3. Назначение внутрь препаратов кальция.
4. В тяжелых случаях внутривенное введение препаратов кальция.
Гиперкалиемия развивается при применении калийсберегающих диуретиков, особенно на фоне заболеваний, сопровождающихся склонностью к гиперкалиемии (ХПН). Гиперкалиемия диагностируется при повышении содержания К+ в сыворотке крови выше 5,3 ммоль/л.
Клинические проявления. Основное физиологическое действие калия — это обеспечение электрического потенциала клетки. Калий поддерживает также осмотический и кислотно-основной гомеостаз в клетке, участвует в синтезе белка, гликогена, АТФ, КФ, фосфорилировании глюкозы и других биохимических процессах. Повышение содержания калия в плазме крови до 6 ммоль/л обычно не сопровождается клиническими симптомами. На ЭКГ при умеренной гиперкалиемии можно обнаружить высокие, узкие заостренные положительные зубцы Т и укорочение электрической систолы желудочков — интервала Q–T (см. рис. 2.46). Более выраженная гиперкалиемия (6,0–7,3 ммоль/л) сопровождается повышением возбудимости клеток: развиваются парестезии, парезы, мышечные параличи, нарушения сердечного ритма (брадикардия или тахикардия), замедление атриовентрикулярной и внутрижелудочковой проводимости.
При повышении концентрации калия в плазме до 7,5 ммоль/л и выше клеточный потенциал покоя становится равным потенциалу действия, вследствие чего клетки полностью теряют возбудимость. В этих условиях может развиться остановка сердца.
Лечение гиперкалиемии включает следующие мероприятия.
1. Отмена калийсберегающих диуретиков, а также ингибиторов АПФ или уменьшение их дозировок.
2. Внутривенное введение 20 мл 10% раствора натрия хлорида или 40 мл 40% раствора глюкозы.
3. Лечение заболеваний, сопровождающихся задержкой К+ в организме (ХПН).
Гипонатриемия — это снижение уровня Nа+ в плазме крови ниже 135 ммоль/л. Абсолютная гипонатриемия (гипонатриемия “истощения”) развивается при применении больших доз мочегонных препаратов, особенно петлевых диуретиков. В результате происходит уменьшение ОЦК и притока крови к сердцу. Развивающаяся гиповолемия сопровождается чрезмерным снижением давления наполнения, сердечного выброса (СИ) и клубочковой фильтрации.
Клинические проявления. У больных с гипонатриемией появляется выраженная общая слабость, сонливость, мышечные судороги, олигурия. При физикальном исследовании определяется снижение тургора кожи, артериальная гипотензия, тахикардия, артериальный пульс малого наполнения и напряжения. Вследствие уменьшения притока крови к сердцу и величины ЦВД исчезает имевшееся ранее набухание шейных вен. Содержание Nа+ в плазме — на уровне нижней границы нормы или меньше 135 ммоль/л. Отмечается повышение гематокрита, азотемия, хотя относительная плотность мочи при этом повышена.
Лечение:
1. Временно отменить диуретики.
2. Временно увеличить поступление соли с пищей.
3. В тяжелых случаях — внутривенные капельные инфузии 10% раствора натрия хлорида.
Абсолютную гипонатриемию (“истощения”) следует отличать от относительной гипонатриемии (гипонатриемии “разведения”). В этих случаях избыточный диурез отсутствует, сохраняются все признаки задержки воды в организме, что объясняется характерной для многих больных ХСН гиперсекрецией АДГ, а также высоким содержанием ангиотензина II. Больные жалуются на общую слабость, жажду. Сохраняются массивные отеки, набухание шейных вен, снижается содержание Nа+ в плазме крови и уменьшается относительная плотность мочи.
Лечение:
1. Резкое ограничение приема жидкости (не более 750–800 мл в сутки).
2. Применение петлевых диуретиков, желательно в сочетании с приемом ингибиторов АПФ.
Клиническая картина и методы коррекции метаболического алкалоза и ацидоза,развивающихся, в частности, при длительном приеме диуретиков или сердечных гликозидов, подробно описаны в последующих главах руководства.
В табл. 2.13. представлены основные побочные эффекты, развивающиеся при лечении диуретиками.
Таблица 2.13
Основные побочные эффекты при лечении диуретиками различных классов
| Побочные эффекты | Ингибиторы карбоангидразы | Петлевые диуретики | Тиазидовые диуретики | Калийсберегающие диуретики |
| Скорость клубочк. фильтрации | Уменьш. | Увел. или 0 | Уменьш. | Уменьш. |
| Гипокалиемия | ++ | ++ | ++ | – |
| Гипомагниемия | + | +++ | ++ | – |
| Гипокальциемия | + | + | – | + |
| Гипонатриемия | + | +++ | ++ | + |
| Гиперкалиемия | – | – | – | ++ |
| Гиперкальциемия | – | – | + | – |
| Ацидоз | + | – | – | + |
| Алкалоз | – | + | + | – |
| Гипергликемия | – | + | + | + |
| Гиперурикемия | – | + | + | |
| Гиперлипидемия | – | + | + | – |
| Обострение аутоиммунных заболеваний | – | – | + | – |
Примечание: + наличие побочного эффекта; – его отсутствие
Противопоказания
Основные противопоказания к использованию диуретиков различных классов представлены в табл. 2.14.
Сердечные гликозиды
Сердечные гликозиды — это лекарственные средства, получаемые из некоторых растений (наперстянка, ландыш и др.) и обладающие сходной химической структурой, главной отличительной чертой которых является положительный инотропный эффект — увеличение сократимости миокарда. Сердечные гликозиды успешно используются для лечения больных ХСН более 200 лет. В большинстве случаев сердечные гликозиды существенно улучшают качество жизни больных ХСН: уменьшают выраженность клинических проявлений сердечной декомпенсации, снижают число госпитализаций в связи с обострениями ХСН, повышают толерантность больных к физической нагрузке и т.п. Тем не менее, в отличие от ингибиторов АПФ и b-адреноблокаторов, они практически не влияют на прогноз заболевания (летальность и выживаемость больных).
В последние годы сущестьвенно изменились представления о механизмах действия и основных принципах применения сердечных гликозидов, а также о месте гликозидотерапии в комплексном лечении больных ХСН. Если раньше, около 15–20 лет назад, сердечные гликозиды считались основным (если не единственным) средством лечения почти всех больных ХСН, причем их эффекты связывались исключительно с положительным инотропным действием этих препаратов, то в настоящее время отношение к использованию сердечных гликозидов при ХСН стало более осторожным и дифференцированным.
Таблица 2.14
Основные противопоказания к назначению диуретиков различных классов
| Класс диуретиков | Противопоказания |
| Осмотические (при ХСН не применяются) | · Выраженная почечная недостаточность · Выраженная сердечная недостаточность (значительное увеличение ОЦК и внеклеточной жидкости) · Печеночная недостаточность · Геморрагический инсульт |
| Ингибиторы карбоангидразы | Цирроз печени (риск развития печеночной энцефалопатии) |
| Петлевые | · Гипокалиемия и гипомагниемия · Гипонатриемия · Гипокальциемия · Тяжелая печеночная недостаточность · Тяжелая почечная недостаточность (с олиго- или анурией) · Механическая непроходимость мочевыводящих путей (форсированный диурез) · Первая половина беременности · Кормление грудью · Тяжелые формы сахарного диабета и подагры · Метаболический алкалоз |
| Тиазидовые и тиазидоподобные | · Гипокалиемия и гипомагниемия · Гипонатриемия · Гиперкальциемия · Тяжелая почечная недостаточность · Тяжелая печеночная недостаточность · Сахарный диабет · Подагра · Беременность и кормление грудью · Метаболический алкалоз |
| Калийсберегающие | · Гиперкалиемия · Гипокальциемия · Гипонатриемия · Умеренная и тяжелая ХПН · Мочекаменная болезнь · Беременность и кормление грудью |
Например, у больных ХСН с мерцательной аритмией сердечные гликозиды продолжают оставаться средством первого выбора, тогда как у пациентов с ИБС, постинфарктным кардиосклерозом и сохраненным синусовым ритмом следует особо учитывать возможные отрицательные эффекты сердечных гликозидов: увеличение потребности миокарда в кислороде и гипоксию сердечной мышцы, возникновение серьезных нарушений ритма и проводимости, гликозидную интоксикацию и т.д. Наконец, существует значительная группа больных ХСН с преимущественно диастолической дисфункцией ЛЖ, у которых применение сердечных гликозидов противопоказано.
Механизмы действия
Эффективность сердечных гликозидов при ХСН объясняется наличием нескольких различных механизмов действия, каждый из которых может иметь решающее значение в разных клинических ситуациях:
- положительный инотропный эффект (увеличение сократимости миокарда);
- отрицательный хронотропный эффект (уменьшение ЧСС);
- отрицательный дромотропный эффект (замедление проведения электрического импульса в АВ-соединении при сохранении проводимости в ножках и ветвях пучка Гиса);
- нейромодуляторное действие сердечных гликозидов (снижение повышенной активности САС и РААС).
1. Положительное инотропное действие сердечных гликозидов связано с угнетением К+-Nа+-зависимой АТФ-азы кардиомиоцитов. Как известно, К+-Nа+-насос обеспечивает высокие градиенты концентрации ионов Nа+ и К+ по обе стороны клеточной мембраны (сарколеммы): внутри клетки создается высокая концентрация ионов К+, а вне клетки — ионов Nа+. Низкое содержание внутриклеточного Nа+, создаваемое К+-Nа+-насосом, приводит к перемещению в клетку по электрохимическому градиенту ионов Nа+, обменивающихся на ионы Са2+, которые выходят из клетки против градиента концентрации (рис. 2.47, а).
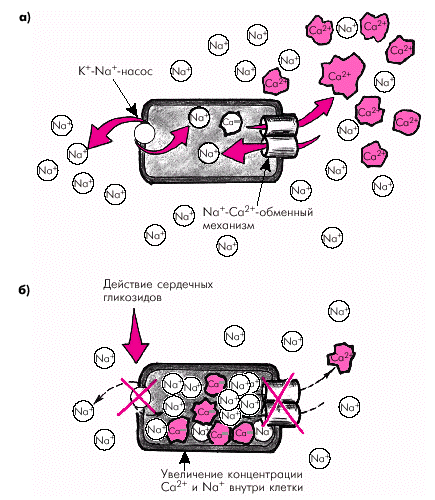
|
| Рис. 2.47. Схема, поясняющая механизм положительного инотропного действия сердечных гликозидов. а — нормальная работа К + -Nа + -насоса обеспечивает эффективное функционирование Nа + -Са 2+ -обменного механизма и быстрое удаление ионов Са 2+ из клетки; б — сердечные гликозиды угнетают действие К + -Nа + -насоса и, соответственно, функционирование Nа + -Са 2+ -обменного механизма, что сопровождается увеличением концентрации ионов Са 2+ в кардиомиоцитах. Объяснение в тексте |
Таким образом, источником энергии для выведения Са2+ из кардиомиоцита является электрохимический градиент Nа+, создаваемый работой К+-Nа+-насоса. Чем эффективнее “работает” К+-Nа+-насос, тем больше ионов Са2+ удаляется из клетки согласно Nа+-Са2+-обменному механизму. Сердечные гликозиды прежде всего угнетают деятельность К+-Nа+-насоса, в связи с чем внутри клетки возрастает концентрация Nа+. В результате снижается интенсивность Nа+-Са2+-обменного механизма, и часть ионов Са2+ остается в цитоплазме кардиомиоцита (рис. 2.47, б). Поскольку уровень инотропизма определяется главным образом внутриклеточной концентрацией ионов Са2+, сократимость миокарда при воздействии сердечных гликозидов возрастает.
2. Отрицательное хронотропное действие сердечных гликозидов характеризуется уменьшением ЧСС за счет снижения автоматизма СА-узла. Этот эффект связывают с прямыми нейромодуляторными свойствами сердечных гликозидов, способных блокировать образование периферических симпатических импульсов и усиливать вагусные влияния.
Дата добавления: 2016-01-20; просмотров: 729;
