Обезболивание: анестетики, механизм действия, инструменты. Обезболивание на верхней челюсти.
1. Виды обезболивания:
- Общее обезболивание (общая анестезия, наркоз)
- Местное обезболивание:
- Неинъекционная (аппликационная, электромагнитные волны, низкотемпературные раздражители)
- инъекционная (инфильтрационная, регионарная: проводниковая, спинномозговая, перидуральная)
2. Анестетики.
Механизм действия - интенсивности потока нервных импульсов, передаваемых по нервным волокнам. При этом происходит торможение возбудимости сначала более тонких безмиелиновых волокон, затем - более толстых миелинизированных.
Обезболивающий эффект проявляется в следующем:
o Купирование ноющей, тупой, разлитой боли (безмиелиновые волокна – С-волокна)
o Блокирование температурной чувствительности и резкой боли (тонкие миелиновые волокна – А-дельта)
o Выключение тактильной чувствительности тканей, а также чувствительности к давлению и смещению (толстые миелиновые волокна – А-бета)

| Анестетик | Синонимы | Концентрация | Комментарии |
| ЭФИРЫ | |||
| Новокаин | Прокаин аминокаин Панкаин, синтокаин | 0,25-0,5% - инфильтрац. 1-2% - проводниковая | |
| Бензокаин | Анестезин | Аппликационная анестезия | |
| Тетракаин | Дикаин Рексокаин | 0,05-1% - аппликация | |
| АМИДЫ | |||
| Лидокаин | Ксилокаин Ксикаин | 0,5% - инфильтрация 1-2% - проводниковая 2-10% - аппликация | Антиаритмическое действие, время действия 60-90 минут |
| Бензофурокаин | 1% - 2-5 мл | ||
| Прилокаин | Цитанест ксилонест | 2%- 3% - 4% | |
| Тримекаин | Мезокаин, Тримекаино-гидрохлорид | 0,1% -1% - инфильтр. 1-2% - проводниковая 2-5% - аппликац. | Токсичность в 1,2-1,4 ниже новокаина, антиаритмическое действие |
| Артикаин | Брилокаин, Ультракаин | Время действия от 45 до 180 мин (с вазоконстриктором) | |
| Бупивакаин | Анекаин, Маркаин, Карбостезин Дуракаин | 0,25% - инфильтрация 0,25-0,5% - проводниковая | Время действия – 7- 12 часов, при проводниковой – более 13 часов |
| Мепивакаин | Скандикаин, карбокаин | 2-3% | Не вызывает расширения сосудов, можно использовать без вазоконстриктора |
| Септокаин | Прокаин-тетракаин | Выраженный местноанестезирующий эффект | |
| Этидокаин | Дуранест | 1,5% | Выраженное сосудорасширяющее действие, возможно кровотечение |
ВНИМАНИЕ: алкоголь, нарокотические средства, длительный прием обезболивающих средств, кислая среда (воспаление) снижают эввективность местных анестетиков
Вазоконстрикторы.
- уменьшают всасывание анестетика и, следовательно, увеличивают время его действия и снижают токсичность.
- Используют адреналин и норадреналин (1:100000, 1:200000)
- Противопоказаны при тахикардии, гипертонии, сахарном диабете, беременности
4. Аппликационная анестезия:
- обезболивание места вкола, обезболивание при манипуляциях на слизистой оболочке (обработка ран, язв, эрозий)
- методика: препарат на носят на слизистую оболочку ватным тампоном (при наличии аэрозоля – брызгают не в рот, а на тампон)
- препараты: анестезин, дикаин, пиромекаин, перилен-ультра (с дикаином), пульпанест (с дикаином), ксилонор (с лидокаином)
5. Инъекционная анестезия:
инструменты: шприцы, иглы, карпульные шприцы.
Карпульные шприцы:
- Могут быть изготовлены из металла (стерилизуемые) или пластмассы (одноразовые)
- По механизму фиксации карпул могут быть блоковидные, пружинные, баянетные
- Могут быть как с кольцом, так и срычажным механизмом инъекции (для лигаментарной анестезии)
Карпулы:
Клиническое применение приготовленных в заводских условиях растворов стало возможным благодаря созданию герметичной конструкции - карпулы или катриджа. Каждая карпула состоит из стеклянного или пластмассового цилиндра с силиконовым поршнем с одной стороны и резиновой пробкой и металлическим колпачком с другой. Внутренний объем карпулы обычно 2,0 мл, но за счет пробки он сокращен до 1,7-1,8 мл. ИСПОЛЬЗОВАННЫЕ КАРПУЛЫ ВСЕГДА ВЫБРАСЫВАЮТ, ДАЖЕ ЕСЛИ В НЕЙ ОСТАЛСЯ АНЕСТЕТИК (при анестезии всегда возможен обратный заброс крови в карпулу)
Иглы:
Иглы состоят из металлической трубки со скосом и канюли для соединения со шприцем.
Иглы выпускают с указателем на втулке положения скоса, что необходимо для правильной ориентации перед погружением в ткани. Иглы различаются по двум показателям: диаметром трубки и ее длиной от канюли до кончика. Размеры игл имеют международные стандарты. Большинство фирм подразделяют иглы на длинные, короткие и очень короткие, что имеет отображение в разном цвете этикеток на упаковке игл. Длину измеряют в мм и в дюймах. (Таблица 1.)
Таблица 1. Стандартизованные характеристики длины игл.
| Очень короткие | Короткие | Длинные |
| 5/16" 3/8" 1/2" 8мм 10мм 12мм | 5/8" 13/16" 11/12" 1" 13/12" 16мм 21мм 23мм 25мм 32мм | 1 3/8" 1 1/2" 1 7/8" 35 мм 38 мм 42 мм |
Диаметр игл также имеет международные стандарты и определяется с помощью числа G. Этот стандарт определяет внутренний диаметр иглы (таблица 2).
Таблица 2 .Соотношение внутреннего и наружного диаметра игл.
| Размер просвета | 20G | 21G | 22G | 23G | 25G | 27G | 30G |
| Внутренний диаметр (") | 0,0095 | 0,0075 | 0,006 | ||||
| Внутренний диаметр (мм) | 0,24 | 0,19 | 0,15 | ||||
| Наружный диаметр (мм) | 0,9 | 0,8 | 0,7 | 0,6 | 0,5 | 0,4 | 0,3 |
Выбор длины иглы и ее диаметра зависит от способа анестезии:
Проводниковая анестезия на нижней челюсти: иглы с диаметром 0,4-0,5 мм и длиной 35,38,42 мм.
Интралигаментарная анестезия: короткие иглы 10 мм или 12 мм с небольшим диаметром - 0,3 мм.
Для инфильтрационной анестезии можно использовать иглы длиной 16 мм или 25 мм и диаметром 0,3-0,4 мм, поскольку риск положительной аспирационной пробы невелик.
Для интрасептальной анестезии - иглы фирмы диаметром 0,4 мм и длиной 8 мм.
Размеры игл указываются как на коробке, так и на футляре каждой иглы.
Принцип выбора иглы по длине таков: 1/3 ее длины должна оставаться вне ткани, так как это предупреждает отлом и, даже в случае отлома, облегчает извлечение отломка. Кроме того, более толстые иглы благодаря большей механической прочности реже ломаются.
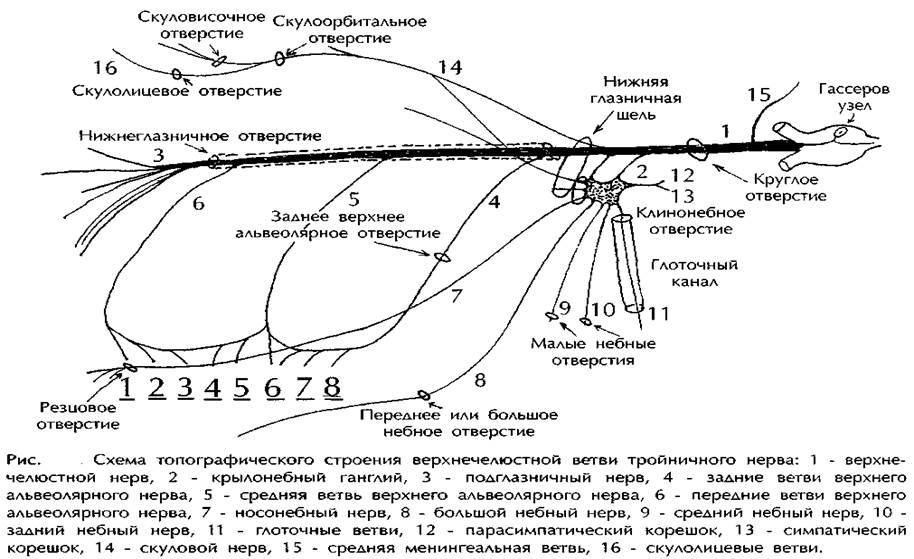
6. Анестезия на верхней челюсти. Топография и зоны иннервации верхнечелюстного нерва.
Верхнечелюстной нерв – чувствительный, вторая ветвь тройничного нерва.
Выходит из черепа через круглое отверстие и попадает в крылонебную ямку, проходит сзади наперед и изнутри кнаружи. В пределах крыло-небной ямки отдает ветвь к твердой мозговой оболочке и разделяется на 3 ветви:
- крыло-небные нервы – идут к крылонебному узлу, от которого отходят: глазничные ветви, задние верхние носовые ветви (в т.ч. носонебный нерв – идет к резцовому каналу, иннервирует слизистую оболочку неба от клыка до клыка), небные нервы (большой небный нерв –выходит на небо через большое небное отверстие, иннервирует слизистую оболочку от клыка до мягкого неба; малые небные нервы – выходят через малое небное отверстие, иннервируют мягкое небо и небную миндалину; нижние задние боковые носовые ветви)
- скуловой нерв - проникает через нижнюю глазничную щель в глазницу, идет в ней и выходит через скуло-орбитальное отверстие и разделяется на 2 ветви: скуло-лицевая ветвь выходит через скулолицевое отверстие, иннервирует кожу верхней части щеки и наружный угол глаза; скуло-височная ветвь – иннервирует височную и лобную область)
- нижнеглазничный нерв – идет в нижнеглазничную щель, ложится в подглазничную борозду и выходит через подглазничное отверстие.На своем пути отдает следующие ветви:
- Задние верхние луночковые ветви – ответвляются в крыло-небной ямке, идут по задней поверхности бугра верхней челюсти к альвеолярному отростку, иннервирует моляры, вплетаясь в верхнее зубное сплетение,от которого отходятверхние десневые ветви(к десне и пародонту)и верхние зубные ветви(к апикальным отверстиям зубов) -
- Средняя верхняя луночковая ветвь –отходит в крыло-небной ямке или в пределах глазницы м ветвится в костной ткани альвеолярного отростка, вплетаясь в верхнее зубное сплетение, иннервирует премоляры
- Передние верхние луночковые ветви – отходят в передней части глазницы, иннервируют верхние клыки и резцы, посылают ветвь к слизистой оболочке носа.
- по выходе из подглазничного отверстия нижнеглазничный нерв разветвляется, образуя малую гусиную лапку(нижние вековые ветви, наружные носовые ветви, внутренние носовые ветви, верхние губные ветви).
|
|
|
|
| Вид анестезии | Методика | Зона обезболивания | Показания |
| Инфильтрационная над надкостницей | На верхней челюсти иглу вкалывают в переходную складку и продвигают чуть выше проекции верхушки корня обезболиваемого зуба, где медленно вводят 0,5 мл анестетика. Глубина погружения составляет 12-14 мм для любого зуба, у клыка на 2-3 мм дальше. На нижней челюсти над надкостницей в требуемой области | Пульпа зуба, слизистая оболочка со стороны вкола | Лечение зубов верхней челюсти При выполнении с двух сторон (вестибуляр-но и небно) – удаление зубов верхней челюсти |
| Инфильтрационная под надкостницей | После предварительного введения небольшого количества анестетика под слизистую прокалывают надкостницу и продвигают иглу под углом около 450 к оси корня зуба по направлению к верхушке корня и выпускают небольшое количество раствора. | ||
| ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ | |||
| Туберальная анестезия | Внутриротовой способ При полуоткрытом рте больного отводят зеркалом щеку кнаружи. Иглу располагают под углом 450 к гребню альвеолярного отростка скосом к кости. Вкол на уровне второго большого коренного зуба или между вторым и третьим большими коренными зубами, отступя от переходной складки 0,5 см вниз. Направление иглы вверх, назад и внутрь, продвижение - на глубину 2,5 см при этом важно, чтобы игла располагалась как можно ближе к кости для уменьшения вероятности травмирования сосудов крыловидного венозного сплетения. При отсутствии больших коренных зубов ориентируются по скулоальвеолярному гребню. Вкол иглы в этом случае производят позади скулоальвеолярного гребня. Внеротовой способ Вкол – точка пересечения нижнего края скуловой кости и линии, опущенной через наружный край глазницы. Направление – вверх и внутрь, глубина продвижения – 2-3 см По Вайсблату Мягкие ткани щеки смещают назад и вниз, иглу вводят на на 4-5 см до упора в заднюю поверхность скулоальвеолярного гребня, затем продвигаем на 2 см вверх и внутрь | Блокада верхних задних альвеолярных нервов: Моляры, слизистая оболочка вестибу-лярной по-верхности альвеоляр-ного от-ростка в зоне моляров, с/о пазухи | Лечение моляров; Удаление моляров и операции на костной ткани (при обезболивании с небной стороны) |
| По Егорову Вкол – у передне-нижнего угла скуловой кости под углом 45 градусов вверх и внутрь, глубина продвижения соответствует расстоянию от места вкола до нижненаружного угла глазницы. Направление – перпендикулярно франкфуртской линии | |||
| Инфра-орбиталь-ная | Локализация подглазничного отверстия:0,5-0,75 ниже нижнего края глазницы и на 0,5 см кнутри от его середины;на 5-8 мм ниже точки пресечения нижнего края глазницы с вертикальной линией, проведённой через середину второго верхнего малого коренного зуба; С помощью пальпации по нижнему краю глазницы определяют костный выступ или желобок, соответствующий месту соединения скулового отростка верхней челюсти и скуловой кости, подглазничное отверстие находится на 5-8 мм ниже этого ориентира. Внутриротовой способ: Указательным пальцем левой руки прижимают ткани в точке, соответствующей проекции подглазничного отверстия. Большим пальцем отводят верхнюю губу вверх. Вкол производят по переходной складке на уровне промежутка между центральным и боковым резцом, затем иглу направляют под углом к продольной оси резцов в направлении подглазничного отверстия и продвигают, скользя по передней поверхности верхней челюсти, выпуская небольшое количество анестетика по ходу. При таком пути иглы удается обойти клыковую ямку и избежать ошибок в определении глубины погружения. Далее выпускают необходимое количество раствора анестетика у входа в подглазничный канал | Блокада передних и средних верхних альвеолярных нервов, малой гусиной лапки: анестезия резцов, клыков, премоляров верхней губы, нижнего века, кожи поглазничной области | Лечение фронтальных зубов, вмешательства на мягких тканях инфраорбитальной области, удаление фронтальных зубов верхней челюсти (при добавлении с небной стороны) |
| Внеротовой способ: Указательным пальцем левой руки фиксируют точку на коже, соответствующую проекции подглазничного отверстия к кости. Это помогает предотвратить ранение глазного яблока. Вкол иглы производят отступя от проекции отверстия на кожу вниз и кнутри на 1см. иглу продвигают по направлению к подглазничному отверстию: вверх, кзади и кнаружи. Иглу при этом необходимо погружать до кости. В области подглазничного отверстия выпускают раствор анестетика. Для того чтобы направить большее количество анестетика вглубь канала, пальцем надавливают на кожу в проекции входа в канал даже после выведения иглы в течение 1-2 мин. Следует отметить, что применение современных анестетиков позволяет не вводить растворы непосредственно в канал, а создавать лишь депо у входа в него | |||
| Палати-нальная анестезия | Большое небное отверстие расположено на уровне середины коронки третьего большого коренного зуба или на 5 мм кпереди от границы мягкого и твердого неба. При широко открытом рте больного вкол иглы производят на 10мм кпереди и кнутри от проекции большого небного отверстия на слизистую оболочку. Затем иглу продвигают вверх, кзади и кнаружи до соприкосновения с костью выпускают небольшое количество раствора анестетика, примерно 0,3-0,5 мл, анестезия развивается в течение 3-5 мин. | Блокада большого небного нерва: анестезия слизистой тв. неба от клыка | Вмешательства на слизистой оболочке тв. неба, удаление моляров и премоляров |
| Назо-палати-нальная анестезия | Резцовое отверстие располагается между центральными резцами позади резцового сосочка. Внутриротовой метод. Вкол иглы производят при максимально откинутой голове и широко открытом рте, придав ей отвесное положение по отношению к переднему участку альвеолярного отростка, в слизистую оболочку резцового сосочка, кпереди от резцового отверстия. Предварительно необходимо осуществить аппликационную анестезию во избежание резкой болезненности. Продвинув иглу до контакта с костью, медленно вводят 0,3 мл анестетика. Применение современных растворов анестетиков позволяет не вводить иглу в канал, поскольку от места ведения он успешно диффундирует в резцовый канал и блокирует носонебный нерв. Анестезию проводят короткой тонкой - 0,3мм в диаметре иглой. Внутриносовой метод проводят в случае невозможности проведения внутриротового или её недостаточности при наличии анастомозов к переднему отделу зубного сплетения перед входом в носонёбный канал. Анестетик вводят у основания перегородки носа после проведения аппликационной анестезии. | Блокада носонеб-ного нерва: Анестезия слизистой оболочки тв. неба от клыка до клыка | Вмешательства на слизистой оболочке тв. неба, удаление резцов. |
| <== предыдущая лекция | | | следующая лекция ==> |
| ПАРОДОНТАЛЬНАЯ АНЕСТЕЗИЯ | | | The house where monsters live |
Дата добавления: 2015-11-26; просмотров: 2142;
