Лекция 18 Болезни желудочно-кишечного тракта.
В эту группу входят воспалительные и деструктивные заболевания 7 органов:
–глоточного кольца глотки;
–пищевода;
–желудка;
–тонкой кишки;
–толстой кишки;
–червеобразного отростка;
–поджелудочной железы.
Воспалительные заболевания делятся на острые и хронические.
Острые заболевания классифицируются по виду воспаления (альтеративное, экссудативное, продуктивное); хронические по типу дисрегенераторного процесса (атрофия, гиперплазия метаплазия).
Деструктивные заболевания (это прежде всего язвенные процессы) делятся на острые и хронические в зависимости от длительности болезни.
1. ЛИМФОИДНОЕ КОЛЬЦО ГЛОТКИ.
Наиболее частым вариантом патологии является воспаление миндалин, которое обозначается термином ангина (angere – душить). Различают острые и хронические ангины.
Острая ангина.
Возраст – болеют взрослые и дети.
Распрстраненность – очень значительная и повсеместная, чаще отмечается в холодные времена года и переходные периоды.
Этиология – чаще это вирусно-бактериальная инфекция. Это - стрептококки, стафилококки, гнилостная инфекция, дифтерийная палочка и другие микроорганизмы.
Патогенез. Большую роль играют факторы охлаждения, авитаминозы, болезни, то есть все, что снижает иммунитет.
Клиника. Боли при глотании, повышение температуры, общая слабость.
Патоморфология. Выделяют 7 форм острой ангины:
–катаральная;
–лакунарная;
–фолликулярная;
–фибринозная;
–гнойная;
–язвенно-некротическая;
–гангренозная.
1. Катаральная ангина. Это поверхностное серозно-катаральное воспаление слизистой миндалин. Признаки - полнокровие, покраснение, умеренная воспалительная инфильтрация.
2. Лакунарная ангина. Характеризуется проникновением воспалительного процесса в лакуны. Отмечается скопление экссудата и клеток слащенного эпителия в лакунах, а также эрозии и язвы. Характер воспаления - серозно-катаральный.
3. Фолликулярная ангина. Это очаговое гнойное воспаление. Отмечаются на ярко-красном фоне слизистой желтые гнойнички величиной с горошину. Вне гнойничков слизистая покрыта фибринозно-гнойным налетом.
4. Фибринозная ангина. Это дифтеритическое воспаление слизистой миндалин. Признаки – плотная серо-желтая фибринозная пленка, прочно спаянная с подлежащими тканями. При ее удалении образуются язвенные дефекты. Миндалины увеличены, отечны и полнокровны.
5. Флегмонозная ангина. Это диффузное гнойное воспаление слизистой и глубоких тканей миндалин. Миндалины значительно увеличены в размерах и почти полностью перекрывают просвет зева. С поверхности миндалин стекает гной. Отмечаются – затруднение дыхания, резкая болезненность, высокая температура и тяжелое общее состояние.
6. Язвенно-некротическая ангина. Это воспаление миндалин с преобладанием альтерации над экссудацией и пролиферацией. Признаки – глубокие язвенные дефекты с некротическими массами.
Общее состояние может быть долгое время обычным. Но эта ангина свидетельствует о тяжелом иммунодефиците и часто встречается при болезнях крови.
7. Гангренозная ангина. Развивается при попадании гнилостной инфекции. Характеризуется наличием зловонных некротических масс грязно-зеленого цвета. Течение болезни быстрое.
Исход – самый неблагоприятный.
Особые ангины:
Язвенно-пленочная.
Агранулоцитарная.
Паратонзилит.
1) Язвенно-пленочная ангина (фузоспирахетозная ангина - фузоспирахитоз). Обозначается также как ангина Симановского- Плаут- Венсана, финляндская жаба.
Ангина вызывается веретенообразной палочкой + спирохеты (\фузоспирахетоз). Встречается в единичных случаях и в форме эпидемий. Способствуют: истощение, дистрофии, кариес, воспалительные процессы в полости рта, злокачественные опухоли.
Патоморфология: желто-белый фибринозно-некротический налет на миндалинах, при снятии которого обнажаются язвенно-некротические дефекты. Особенности клиники - долгое время общих признаков болезни не отмечается, несмотря на тяжелые изменения в миндалинах. Затем неожиданно при попадании кокковой инфекции вспыхивает тяжелейшее гнилостное воспаление с слюнотечением, зловонным запахом, резко выраженной болезненностью, интоксикацией и летальным исходом в течение 8- 14 дней.
2) Агранулоцитарная ангина. Развивается при употреблении токсических продуктов, которые вызывают панмиелофтиз (гибель всех кроветворных клеток костного мозга). Проявления:
язвенно-некротический- гангренозный тонзилит;
геморрагический диатез;
аррозия близлежащих сосудов (шейных вен, сонных артерий) и смертельное кровотечение.
3) Паратонзилит. Одностороннее флегмонозное воспаление лимфатических узлов вне миндалин. Проявления – резко выраженный болевой синдром с иррадиацией в ухо, кашель , переход гнойного воспаления на шею или прорыв гноя в полость рта с очищением зоны воспаление от гноя.
Осложнения острой ангины. Часто связаны с переходом гнойного воспаления на соседние органы и ткани – шея, средостение, легкое, сердце, а также переносом гнойных масс в кости (остеомиелит), головной мозг (гнойный менингит, абсцессы головного мозга) и другие органы. Отмечаются также аллергические состояния с развитием иммунного воспаления в сердце и почках.
Хроническая ангина.
Это многолетнее заболевание, которое протекает волнообразно.
Отмечаются увеличение миндалин, лимфатических узлов лимфоидного кольца глотки, гиперплазия, лимфо-плазмоцитарная инфильтрация, фиброз.
Хроническая ангина может привести таким тяжелым заболеваниям как ревматизм и гломерулонефрит. Это связано с тем, что очаг инфекции в миндалинах вызывает развитие аутоиммунных состояний с нарушением функции клеточного и гуморального иммунитетов и появление в организме иммунных факторов повреждения.
2. ПИЩЕВОД.
Виды патологии:
–пороки развития;
–повреждения;
–дивертикулы;
–эзофагит;
–пептическая язва.
1. Пороки развития пищевода. Это:
–сужения;
–непроходимость;
–аплазия;
–трахеопищеводные свищи.
2. Повреждения пищевода.
Наружные повреждения. Раны шеи.
Внутренние повреждения. Причины:
–проглатывание инородного тела;
–неосторожная эзофагоскопия;
–бужирование;
–ожоги: кислоты, щелочи и другие ядовитые химические продукты.
3. Дивертикулы.
Это слепые выпячивания стенки пищевода. Причины - воспаление, дистрофия с последующим ослаблением прочностных свойств стенки пищевода и растяжение ее за счет внутреннего давления и наружных спаечных процессов.
Локализация – глоточный отдел:
бифуркационный отдел;
диафрагмальный отдел;
множественные выпячивания.
Самой частой локализацией является глоточный отдел пищевода (ценкеровский дивертикул).
Динамика развития дивертикула – выпячивание стенки пищевода влево. Размеры дивертикула: горошина - лесной орех - грецкий орех – кулак – детская головка. Описаны дивертикулы, диаметр которых достигал 20 см. Проявления болезни:
–увеличение размеров дивертикула после приема пищи;
–уменьшение после рвоты;
–остатки зловонной пищи принятой накануне;
–хроническое воспаление;
–фиброз и стенозирование;
–кахексия и смерть больного.
Возможные осложнения:
–нагноение – перфорация стенки пищевода – распространение воспаления на средостение и органы грудногй клетки;
–аспирационная пневмония;
–рак пищевода.
Длительность болезни – 20 – 30 лет.
4. Эзофагиты.
2 типа: острый и хронический.
Острый эзофагит. Причины- ожоги, инфекция, аллергия.
Динамика воспаления - слизистая, подслизистая, мышечные слои, выход в окружающие пространства.
Патоморфология – серозный, слизистый, фибринозный, гнойный, язвенный, гангренозный эзофагиты.
Осложнения - распространение гнойного процесса на средостение и другие области.
Хронический эзофагит. Возникает:
–при переходе острого воспаления в хроническое;
–на почве дивертикула;
–при хронических раздражениях пищевода алкоголем, горячей пищей;
–при венозном застое в пищеводе;
–специфическом воспалении.
Патоморфология: воспалительная инфильтрация, фиброз,метаплазия эпителия, гиперплазии, аденомы.
Осложнения:
–стеноз пищевода;
–рак пищевода.
5. Пептические язвы пищевода.
Развиваются при забросе желудочного содержимого в нижние отделы пищевода. Итог- разъедание желудочным соком стенки пищевода с возможным прободением и кровотечением. Желудочное содержимое через прободное отверстие попадает в левую плевральную полость.
3. ЖЕЛУДОК.
Патология.
–Острый гастрит.
–Хронический гастрит.
–Язвенная болезнь.
Острый гастрит.
Формы:
1. простой;
2. гематогенный;
3. флегмонозный;
4. коррозивный.
1. Простой гастрит. Возникает при попадании в желудок через пищевод гурбой, недоброкачественной пищи, алкоголя, лекарств, инфекции, аллергенов.
В патогенезе этого гастрита играют большую роль и экзогенные повреждающие факторы, и эндогенные механизмы, которые вызывают усиление переваривающей силы желудочного сока и ослабление защиты слизистой от желудочного сока.
Патоморфологические проявления: утолщение и отек слизистой, гиперемия, слизь, эрозии и кровоизлияния, воспалительная инфильтрация. Клинические проявления: боли в области желудка и рвота. Исход – при благоприятных услояих выздоровление в течение 2-3 суток.
2. Гематогенный гастрит. Этиология- вирусы гриппа и острых респираторных заболеваний, бактериальное инфицирование. Особенности патогененза- инфекция проникает в слизистую желудка гематогенным путем. Патоморфологические проявления- различные виды острого воспаления. Клинические проявления – типичные. Исход зависит от храктера воспаления.
3. Флегмонозный гастрит. Диффузное гнойное воспаление стенки желудка.Этиология: стрептоккок, стафилококк. Клинические проявления - очень тяжелые: лихорадка, интоксикация, дистрофия жизненно-важных органов, смерть при явлениях коллапса, перитонита.
4. Коррозивный гастрит. Причины: ожоги химическими веществами.
Патоморфологические проявления – от легкого повреждения до тотального некроза всех слоев стенки желудка и прободения.
Причина смерти: интоксикация, перитонит.
Хронический гастрит.
Заболеваемость - составляет 90% всех болезней желудка.
Этио-патогенетические факторы очень многочисленны. Это:
качество пищи и режим питания;
дефекты жевательного аппарата и лекарства;
инфекции и алкоголь;
профессиональные факторы;
состояние эндокринной и нервной систем;
генетические факторы;
кампилобактерии.
Патоморфология.
Макроскопическая картина: гиперемия, шагреневость, атрофия, гипертрофия, эрозии, перигастральные сращения, гиперплазия регионарных лимфатических узлов.
Микроскопическая картина: воспалительная инфильтрация, атрофия, гипертрофия, дистрофия, гиперплазия, метаплазия.
По макроскопическим и микроскопическим характеристикам
выделяют 5 форм хронических гастритов.
1. Поверхностный.
2. С поражением желез без атрофии.
3. Атрофический.
4. Атрофически-гиперпластический.
5. Гипертрофический.
1. Хронический поверхностный гастрит. Отмечаются дистрофия ямочного эпителия, лимфо-плазмоцитарная инфильтрация слизистой, нарушение микроциркуляции.
2. Хронический гастрит с пораженим желез без атрофии. Определяются дистрофия главных и обкладочных клеток, мукоидизация, деструкция желез с сохранением их количества вследствие усиления регенераторных процессов.
3.Хронический атрофический гастрит. Это следующий этап в развитии патологии, когда регенерация желез не успевает за процессами их разрушения. Наступает атрофия желез вначале умеренная, затем выраженная. К атрофии присоединяется метаплазия эпителия. Она проявляется в энтеролизации, то есть в переходе желудочного эпителия в кишечный эпителий.
4. Хронический атрофически- гиперпластический гастрит. Фон – атрофия слизистой + образование полипов в отдельных местах слизистой желудка.
5. Гипертрофический гастрит. Характеризуется существенным утолщением слизистой желедка за счет воспалительной инфильтрации, фиброза, гиперплазии. В отдельных случаях гипертрофические разрастания настолько большие , что они иммитируют опухоль. Такой вариант болезни называют опухолевой гастрит.
Морфогенез хронического гастрита связан с нарушением фаз регенерации:
пролиферации;
дифференцировки.
Процессы пролиферации не успевают за процессами дифференцировки. В итоге развиваются дисрегенераторные процессы, которые составляют патоморфологическую сущность хронических гастритов.
Изменяется митотический режим и в результате развивается дисплазия эпителия, которая может стать основой для развития рака желудка.
Язвенная болезнь.
Это хроническое циклическое заболевание желудка и 12 перстной кишки. Идиопатическая болезнь. Особая нозологическая единица.
Но язвенные процессы в желудке и 12 перстной кишке могут быть вторичными, симптомами основного заболевания.
Симптоматические язвы. Типы:
– Эндокринные.
– Дисциркуляторные.
– Токсические.
– Аллергические.
– Послеоперационные (пептические).
– Лекарственные.
– Специфические: туберкулез, сифилис.
Этио-патогенез. Теории:
1. алиментарная – придает большое значение нарушению режима питания и качеству пищи;
2. механическая – выделяет фактор травматизации слизистой желудка желудочным содержимым и подкрепляет свои позиции фактом преимущественной локализации язвы по малой кривизне, по которой желудочное содержимое попадает в 12 перстную кишку;
3. нервно-рефлекторная – варианты : висцеро-висцепальный и кортико-висцеральный; по этой теории - главное в развитии язвы это спазм-рефлекс артерий с послущим – ишемическим некрозом слизистой;
4. эндокринная – большое значение придает нарушению деятельности эндокринных органов, особенно надпочечника;
5. инфекционная – считает, что главным фактором является кампилобактерии.
В итоге можно сказать, что каждая теория вносит определенную лепту в понимание механизма развития язвенного процесса.
Патоморфология.
Стадии: эрозии - острые язвы - хроническая язва.
Эрозии это поверхностные повреждения слизистой желудка. Они возникают часто и в большом числе, но быстро заживают. Однако единичные эрозии могут переходить в острые язвы.
Острая язва – глубокий дефект слизистой, подслизистой и мышечного слоев. Наиболее частая локализция – малая кривизна. Она имеет овальную форму, острые края, налет фибрина и некротические массы на дне. Микроскопическая картина характеризуется острыми воспалительными и некротическими изменениями.
Хроническая язва. Локализация – 80% малая кривизна, привратник.
Это язвенный дефект овальной формы чаще размерами 1-2 см. в диаметре. Глубина язвы около 1 см. Края плотные, валикообразные, утолщены. Микроскопически отмечаются 3 зоны:
1. внутренняя - некроз и воспаление;
2. средняя – грануляционная ткань;
3. наружняя - фиброз.
Вне язвы - картина хронического гастрита. При обострении усиливаются некроз и воспаление, при заживлении – фиброзирование.
Осложнения хронической язвы – 5 групп:
1. Язвенно-деструктивные.
2. Воспалительные.
3. Язвенно-рубцовые.
4. Малигнизация.
5. Комбинированные осложнения.
1. Язвенно – деструктивные: прободение, пенетрация, кровотечение.
Прободение- это разрушение всей стенки желудка с образованием прободного отверстия, через которое желудочное содержимое попадает в брюшную полость и развивается перитонит.
Пенетрация – это прикрытое прободение. Динамика: прободение – быстрое прикрытие прободного отверстия- воспаление- грануляционная ткань – опухолеподобное образование.
Кровотечение связано с разрушением артерий или вен. При арозии сравнительно крупной артерии может развиться смертельно опасное кровотечение, которое можно ликвидировать только хирургически.
2. Воспалительные осложнения проявляются в развитии гастритов, перигастритов, а также дуоденитов и перидуоденитов. Иногда процесс выливается в флегмону желудка.
3. Язвенно-рубцовые осложнения проявляются в формах:
– стеноза привратника;
– укорочения малой кривизны;
– деформации желудка.
Особое значение имеет стеноз привратника. В развитии стеноза выделяют 3 стадии:
– Стеноз до 2,5 см.
– Стеноз до 2 см.
– Стеноз до 0.5 – 1 см.
На 3 стадии наступает непроходимость. Итог- истощение, смерть. Необходимо хирургическое вмешательство.
4. Малигнизация. Развитие язвы – рака. Особенно опасны большие до 3 см. каллезные язвы. Они в 95% переходят в рак желудка.
5. Комбинированные осложнения. Это сочетание разных видов осложнений.
4. ТОНКАЯ КИШКА.
Патология.
1. Острый энтерит. Причины – инфекции, отравления, аллергия.
Патоморфологические варианты – катаральный, фибринозный, гнойный. Осложнения: прободение, кровотечение.
2. Хронический энтерит. Этио-патогенетические факторы – инфекции, лекарства, нарушение пищевого режима, уремия, наследственные ферментопатии.
Патоморфологическае варианты:
– без атрофии
– с атрофией, деформацией и перестройкой слизистой.
3. Энтеропатии. Ферментопатии. Формы:
– Алактозия – нарушение всасывания молока.
– Гипопротеинемическая – нарушение всасывания белка.
– Нетропическая спру – нарушение всасывания белков, жиров, углеводов.
– Глютеновая – нарушение всасывания глютенов (белковых продуктов) хлебных злаков.
Последствия – поносы, истощение.
4. Болезнь Уиппла. Кишечная липодистрофия. Этиология- бациллярная инфекция. Патоморфологические изменения- увеличение липидов в лимфатических узлах брыжейки тонкого кишечника, лимфостаз, липогранулемы, макрофаги с большим количеством бациллярных тел в цитоплазме.
5. ТОЛСТАЯ КИШКА.
Патология.
1.Острый колит. Этиология – инфекция, интоксикация, аллергия.
Патоморфологические варианты – катаральный, фибринозный, гнойный, геморрагический, некротический, гангренозный колиты.
Осложнения – перфорация, кровотечение.
2. Хронический колит. Этио-патогенез: местная аутоиммунизация, активация бактериальной флоры, аутоагрессия, повреждение нервных элементов, снижение регенерации. Течение болезни: волнообразное. Чередование периодов обострения и затухания.
Патоморфологические варианты - с атрофией слизистой и без атрофии слизистой. Осложнения – прободение, кровотечение.
6. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК.
Основное заболевание: воспаление – аппендицит. Особое значение в патологии имеет острый аппендицит.
Этиопатогенез. Теории.
1. Механическая. Объясняет развитие аппендицита механической травматизацией червеобразного отростка инородными телами и каловыми массами.
2. Инфекционная. Придает особое значение вирусно-бактериальной инфекции, которая вызывает воспаление в аппендиксе.
3. Ангионевротическая. Считается, что первоначально развивается ангионевроз сосудов с ишемическим повреждением тканей отростка, а затем инфицирование и развитие воспаления.
Патоморфологические варианты острого аппендицита.
1. Простой поверхностный.
2. Деструктивные аппендициты:
– флегмонозный;
– флегмонозно-язвенный;
– апостематозный (абсцедирующий);
– гангренозный.
1) Простой поверхностный аппендицит. Это первые часы болезни. Развивается диффузное катаральное воспаление.
2) Деструктивные аппендициты:
– флегмонозный – диффузное гнойное воспаление; разввается на 2 сутки болезни;
– флегмонозно-язвенный – это следующий этап болезни, когда гнойное воспаление пропитывает всю стенку отростка и вызывает развитие язвенно-некротических процессов в слизистой;
– апостематозный аппендицит – это вариант дальнейшего развития гнойного аппендицита, когда в отростке формируется полость, заполненная гноем;
– гангренозный аппендицит возникает при тромбозе сосудов с последующим некрозом (гангреной) тканей отростка.
Осложнения острого аппендицита:
– нагноение раны;
– прободение, перитонит;
– абсцессы: дугласова пространства, межкишечные
– поддиафрагмальные, подпеченочные, печеночные;
– тромбофлебиты;
– кишечные свищи.
Клиника - боль в правой подвздошной области, рвота, высокая температура, лейкоцитоз. У детей вследствие расположения отростка в малом тазу боли в правой подвздошной области нет. Для диагностики болевого симптома необходимо пальцевое исследование через прямую кишку.
7. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА.
Патология.
1) Острый панкреатит. Этиология:
– болезни желчевыводящих путей;
– алкоголь;
– травма;
– погрешности в диете;
– переход воспаления с желудка и 12 перстной кишки.
Патогенез. Теории:
– общего канала - заброс пищи и желчи в главный проток поджелудочной железы с развитием самопереваривания тканей;
– сосудистая – ишемия и некроз тканей поджелудочной железы;
– аллергическая – рассматривает панкреатит как иммунное воспаление, вызванное иммунными факторами.
Патоморфологические варианты панкреатита:
– катаральный;
– паренхиматозный;
– гнойный;
– геморрагический.
Исход – зависит от характера воспаления. При тотальном геморрагическом панкреатите смерть больного наступает в течение суток.
Осложнения - нарушение функции поджелудочной железы, гнойное метастазирование в другие органы, сахарный диабет.
2) Хронический панкреатит. Развивается при переходе острого воспаления в хроническое, при болезнях близлежащих органов, при хроническом алкоголизме, при хронической интоксикации из кишечника. Патоморфологическая картина представлена всеми проявлениями хронической воспалительной реакиции- лимфо-плазмоцитарной инфильтрацией, атрофией, фиброзом, гипертрофией, кистами, признаками острого воспаления.
ОСОБЫМ ВАРИАНТОМ хронической патологии желудочно-кишечного тракта является болезнь Крона. Она проявляется гранулематозом, некрозом, рубцеванием, деформацией.
Поражается весь желудочно-кишечный тракт: желудок, толстый и тонкий кишечник, аппендикс.
Этиопатогенез – складывается из двух факторов:
– вирусная инфекция;
– генетическая предрасположенность к гранулематозным процессам.
Исход – стенозирование, образование свищей и абсцессов, малигниззация.
Редкое, но очень интересное заболевание.
Микро и макропрепараты к лекции

Рисунок 77 - Язва желудка.
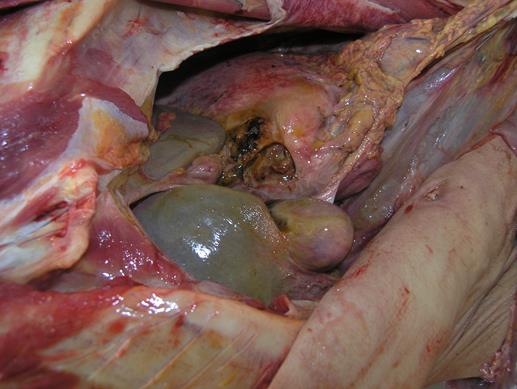
Рисунок 78 - Язва желудка с пенетрацией.
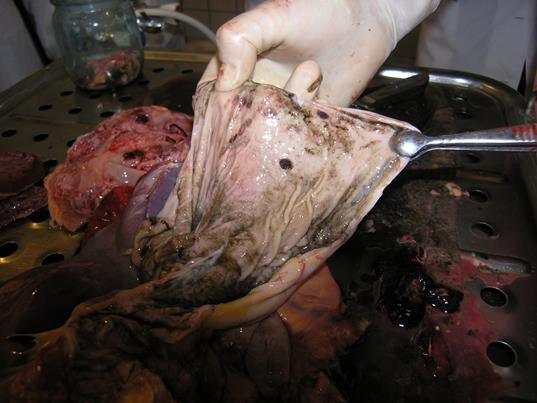
Рисунок 79 - Эрозивный гастрит у ребенка.
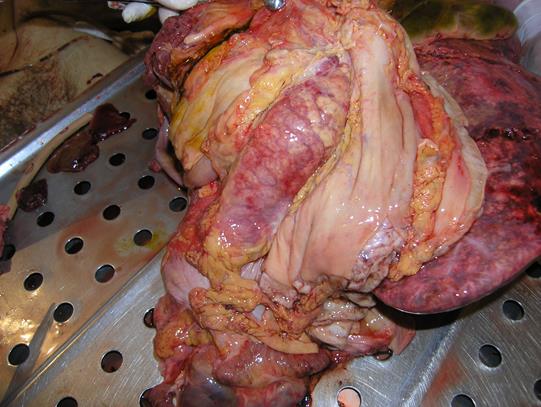
Рисунок 80 - Отечная форма панкреатита.
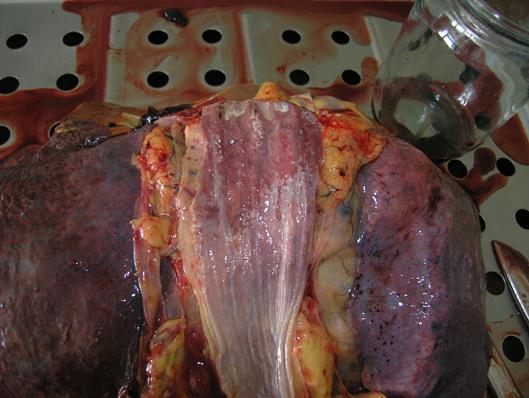
Рисунок 81 - Эрозивный эзофагит при уремии.
Дата добавления: 2015-09-07; просмотров: 2424;
