Лекция 5 Дисциркуляторные процессы: тромбоз, эмболия, инфаркт, нарушение лимфообращения и содержания тканевой жидкости. 5 страница
4. Полиэтиологическая теория.
По этой теории представляется, что опухоль могут вызывать все факторы - химические, физические, вирусы, бактерии , то есть очень много факторов. Опухоль – это процесс полиэтиологический. И это вполне справедливо. Но теория не отвечает на механизмы трансформации нормальной клетки в раковую. Это ее слабость.
В настоящее время большинство исследователей приходят к выводу, что опухолевый процесс имеет много причин. Но механизм опухолевого роста заложен в состоянии генома клетки.
Главное- изменение функции генома с появлением особого свойства клетки - непрерывному, бесконтрольному размножению. Причем эти свойства передаются затем от одной популяции раковых клеток к другой. Вероятно, изменения генома очень тонкие, поскольку ядро раковой клетки при пересадке в энуклеированную яйцеклетку после оплодотворения дает нормальный организм (опыты Маккиннэма с раковыми клетками леопардовой лягушки).
МОРФОГЕНЕЗ И ГИСТОГЕНЕЗ ОПУХОЛЕЙ
1. Понятие об опухолевой прогрессии
Опухолевый процесс является процессом стадийным, постепенным. Он протекает в несколько этапов и характеризуется постоянностью и однонаправленностью . Это значит - процесс имеет начало , но не имеет конца.
На Первом этапе опухолевого процесса образуется доброкачественная опухоль. На Втором этапе происходит превращение доброкачественной опухоли в злокачественную.
Выделяют 2 группы доброкачественных опухолей:
1. опухоли с минимальным риском малигизации;
2. опухоли с высоким риском малигнизации.
В практической онкологии теория опухолевой прогрессии находит свое подтверждение в том, что опухоли часто предшествуют хронические язвенные процессы, рубцы, дисрегенерация, хроническое воспаление, то есть предраковые процессы.
2. Предрак. Сущность. Морфология.
Развитию рака предшествуют в местах раздражения появление опухолевого зачатка. Клетки опухолевого зачатка в последующем в результате мутации формируют клон опухолевых клеток.
Клон опухолевых клеток теряет нормальные морфологические, биохимические, физиологические свойства. Опухолевая клетка становится бесконтрольной и главное приобретает способность к безудержному размножению.
На предварительном этапе большое значение имеет дисплазия клеток, особенно эпителия.
Выделяют 3 стадии дисплазии:
1. слабая дисплазия;
2. умеренная дисплазия;
3. тяжелая дисплазия.
Тяжелая дисплазия является предраковым процессом.
Предраковые процессы весьма разнообразны.
К ним относятся по органам:
- шейка матки - лейкоплакия, эрозии;
- тело матки - полипы, железистая гиперплазия;
- молочная железа и простата - узловатые и диффузные гиперплазии;
- кожа – язвы, трещины, кератоз, лейкоплакии, дерматозы;
- желудок - хронические язвы, хронический гастрит, полипы;
- кишечник – полипоз;
- печень – цирроз;
- легкие - хроническая пневмония, метаплазия эпителия при хронических бронхитах;
- центральная нервная система - субэпендимальные бляшки, глиозы, реактивные разрастания арахноидального эндотелия.
Сроки перехода предрака в рак очень различны.
Поэтомы выделяют 2 типа предраков:
1. облигатный (обязательный) предрак;
2. факультатиный (необязательный) предрак.
К облигатному предраку относятся - полипы толстого кишечника, желудка, аденомы печени, фиброзно-кистозная мастопатия с пролиферацией эпителия.
К факльтативным предракам можно отнести такие процессы как гиперплазии, дисплазии.
Исключительную роль в переходе предрака в рак играет строма.
Исследования выдающегося советского патанатома В.Г. Гаршина (Ленинград) показали:
- эпителий никогда не врастает в зрелую соединительную ткань;
- рак возникает при разобщении системы: эпителий-строма;
- изменения в соединительной ткани предшествуют раку.
3. Значение биопсии в диагностике опухолей
Диагностика предраковых состояний, ранних форм рака - основная задача медицины. В её решении особую роль играет патологоанатом. Для этого им производится прижизненное патоморфологическое исследование (биопсия) кусоков тканей у больных в ходе диагностического процесса и при хирургических вмешательствах.
Методы биопсии.
Морфологический - макро-микроскопический.
Цито-биопсия - морфологическое исследование материала в ходе операции.
Гистохимия- выявление различных химических включений .
Гистоферментохимия - выявление ферментов в изучаемых тканях.
Электронная микроскопия- анализ состояния органелл, клеток и межклеточного вещества при больших увеличениях.
Культура тканей - выращивание изучаемых тканей на питательных средах и подбор наиболее действенных химиопрепаратов.
Цитология - изучение опухолевых клеток по мазкам – отпечаткам.
Применяются также методы с использованием изотопов, люминисценции, иммуноморфологии.
ВНЕШНИЙ ВИД И СТРОЕНИЕ ОПУХОЛЕЙ.
Опухоли отличаются исключительным анатомическим и гистологическим разнообразием.
Форма опухолей может быть в виде:
- узла;
- грибовидной;
- в виде цветной капусты;
- уплощенной;
- блюдцевидной;
- узловато-разветвленной;
- кольцевидной.
Поверхность:
- гладкая;
- бугристая;
- шероховатая;
- сосочковая.
Расположение:
- диффузное;
- в виде полипа;
- образование на ножке;
- поверхностное, глубокое.
Отношение к соседним тканям — сдавление, разъедание стромы, паренхимы, сосудов.
Вид на разрезе - гомогенный, слоисто-белесоватый (рыбье мясо), с наличием очагов некрозов, кист, отложений извести, кровоизлияний.
Размеры - колеблются в широчайших пределах, в литературе описан случай кистомы яичника массой 49 кг. Большим весом могут отличаться лейомиомы матки , нередко вес этих опухолей достигает 3-4 кг.
Консистенция зависит от происхождения опухолей. Она может быть мягкой, плотной, в виде костной или хрящевой тканей.
Для опухоли характерны вторичные изменения, соответствующие обычным общепотологическим процессам. Это – некрозы, кровоизлияния, воспаление и т. д.
Микроскопическая картина опухолей отличается большим разнообразимем. Основными структурами опухолей являются паренхима и строма. НО в отличие от нормальных тканей соотношение между этими структурами всегда атипичны.
В зависимости от степени атипизма выделяют опухоли:
1. гистиоидные;
2. гомотипические;
3. гетеротипичные;
4. гетеротопические.
1. Гистиоидные опухоли характеризуются преобладанием паренхимы над стромой. Это обычно злокачественные опухоли.
2. Гомотипические опухоли напоминают исходную ткань.
Это доброкачественные опухоли.
3. Гетеротипичные опухоли существенно отличаются от исходной ткани, что является признаком злокачественности.
4. Гетеротопические опухоли имеют совершенно иной вид, чем исходная ткань. Это объясняется тем, что источником опухоли является гетеротопический зачаток, который сместился в необычное место в процессе дисэмбриогенеза (пример: ткань поджелудочной железы в стенке желудка).
Для опухоли всегда характерен тканевой и клеточный атипизм, то есть морфологическое отличие от нормальной ткани.
Тканевой атипизм проявляется в неравномерном распределении стромы, деформации клеточных структур, разнообразии строения сосудов.
Клеточный атипизм проявляется в изменении формы ядра, гиперхромности ядра, монотонности строения, утрате органотипических, гистотипических, цитологических особенностей.
Ультраструктурный атипизм выражется в увеличении рибосом, расширении эндоплазматической сети, изменении размеров и формы митохондрий, увеличении лизосом, увеличении мембранных контактов с ядором, изменнии метоболизма по типу эмбриональной клетки.
Для опухоли характерно усиление митотической активности и появление больших количеств патологических митозов.
Патологические митозы:
1. фрагментация хромосом;
2. хромосомные мостики;
3. отставание хромосом;
4. склеивание хромосом;
5. рассеивание хромосом;
6. многополюсной митоз;
7. трехгрупповая метафаза;
8. полая метафаза;
9. комбинированные митозы.
Для опухоли характерна также биохимическая и гистохимическая атипия, но она проявляется очень разнообразно и зачастую весьма индивидуально, что затрудняет использование этих признаков для диагностики опухолей.
Вопрос об обратимости опухолей в настоящее время пока решается отрицательно.
Функциональные возможности опухолевых клеток частично сохраняются. Особенно это свойственно опухолям из эндокринных органов. Опухоли этой группы способны продуцировать различные гормоны (половые гормоны, инсулин, кортикостероиды и т.д.), что предопределяет исключительно интересные и даже экзотические клинио-морфологические картины патологии.
Рост опухолей.
Различают 3 типа роста опухолей:
1. экспансивный;
2. аппозиционный;
3. инфильтрирующий.
Экспансивный - рост опухоли в виде узла за счет размножения собственных клеток.
Аппозиционный – рост опухоли за счет присоединения к опухолевому узлу соседних клеток.
Инфильтрирующий - рост опухолевых клеток вглубь подлежащей ткани.
В полостных органах различают также эндофитный и экзофитный типы роста опухоли.
Эндофитный рост- это рост опухоли вглубь тканей. Экзофитный рост – это рост опухоли в полость органа в виде полипозного узла.
ТИПЫ ПОВЕДЕНИЯ ОПУХОЛЕЙ
По типу поведения опухолей различают:
1. доброкачественные опухоли;
2. злокачественные опухоли;
3. опухоли с местным деструирующим ростом.
1. Доброкачественные опухоли.
Признаки:
- рост медленный, экспансивный;
- размеры – могут быть очень большими в зависимости от локализации;
- микроскопическая картина очень похожа на исходную ткань;
- клиника зависит от локализации и в областях, когда не затрагиваются жизненоважные органы, например в брюшной полости опухоли достигают очень больших размеров без существенных клинических проявлений.
2. Злокачественные опухоли.
Рост – быстрый инвазивный с активным разрушением нормальных тканей.
Рецидив – опухоль часто дает повторынй рост после удаления.
Влияние на организм – и местное за счет разрушения тканей, общее как результат тяжелой интоксикации с развитием дистрофических процессов в организме.
И исключительно важное свойство злокачественных опухолей – это МЕТАСТАЗИРОВАНИЕ. Перенос опухолевых клеток в различные места с развитием там новых опухолевых узлов.Метастазирование процесс очень сложный. В его развитии определяется 6 этапов:
1. подрастание;
2. инвазия;
3. эмболия;
4. фиксация;
5. выход в ткани;
6. формирование метастатического очага на новом месте.
Пути метастазирования:
- лимфогенный – по лимфатическим сосудам;
- гематогенный – по кровеносным сосудам;
- периневральный – по футлярам нервов;
- имплантационный - рассеивание опухолевых клеток.
3. Опухоль с местнодеструирующим ростом занимает промежуточное положение между доброкачественной и злокачественной опухолью. Она может инфильтративно врастать в ткани, но она не дает метастазов.
ОПУХОЛИ И ИММУННЫЙ ПРОЦЕСС.
Выделяют два вида противоопухолевого иммунитета – гуморальный и клеточный. Гуморальный иммунитет- это ответ иммунной системы на опухолевый антиген с помощью соответствующих антител . Клеточный иммунитет – это иммунный ответ с активизацией Т лимфоцитов и макрофагов. К сожалению, при злокачественных опухолях оба типа иммунитета не срабатывают. НО в перспективе возможны эффективные способы воздействия на опухоль через иммунную систему.
ОНКОЛОГИЧЕСКАЯ ТЕРМИНОЛОГИЯ
Принцип обозначения опухолей. Название исходной ткани + новое окончание - ОМА.
Примеры:
Жировая ткань – липома.
Фиброзная ткань – фиброма.
Костная ткань- остеома.
Хрящевая ткань – хондрома.
Особые названия:
Рак - злокачественная опухоль из эпителия.
Саркома - злокачественная опухоль из мезенхимальных тканей (например, фиброзная ткань – фибросаркома).
КЛАССИФИКАЦИЯ ОПУХОЛЕЙ
Принцип – гистогенетический.
Выделяют 7 групп опухолей:
1. Эпителиальные – из неспецифического эпителия.
2. Эпителиальные – из специфического эпителия.
3. Мезенхимальные.
4. Из меланинообразующих тканей.
5. Из нервных тканей.
6. Из кроветворных клеток.
7. Тератомы.
Микропрепараты к лекции:
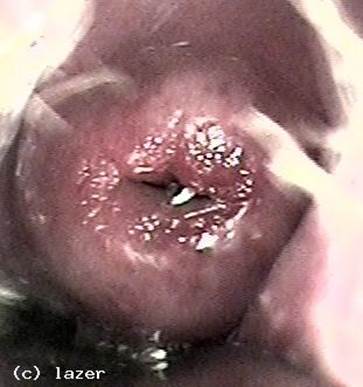
Рисунок 44 - Дисплазия шейки матки.
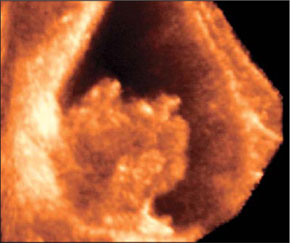
Рисунок 45 - Экзофитный рак мочевого пузыря.

Рисунок 46 - Аденома печени.
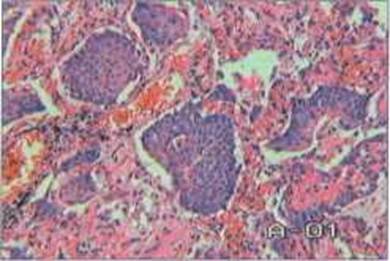
Рисунок 47 - Метаплазия альвеолярного эпителия.
Лекция 11
Патоморфология опухолей разных тканей.
В предыдущей лекции было выделено 7 групп опухолей в зависимости от их гистогенеза.
В настоящей лекции будет дана патоморфологическая характеристика опухолям:
1. из неспецифического эпителия;
2. из специфического эпителия;
3. мезенхимы;
4. пигментной ткани;
5. нервной ткани, а также тератомам.
1. ОПУХОЛИ ИЗ НЕСПЕЦИФИЧЕСКОГО ЭПИТЕЛИЯ
Это опухоли из эпителия кожи и слизистых.
Данная группа опухолей по гистогенетическому принципу делится на 2 группы:
- опухоли из многослойного плоского эпителия;
- опухоли из железистого эпителия.
Они также делятся на доброкачественные и злокачественные.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Папиллома - опухоль из многослойного плоского эпителия.
Аденома - опухоль из железистого эпителия.
Папиллома.
Локализация- кожа, полость рта, глотка, верхние 2\3 пищевода, влагалище, шейка матки, мочевой пузырь, мочеточники, нижние отделы прямой кишки.
Макроскопически она выглядит как возвышающаяся над поверхностью сосочковое разрастание, мягкое, с шероховатой поверхностью. Опухоль имеет тонкую ножку, соединяющую ее с кожей или слизистой.
Микроскопическая картина показывает, что она построена из соединительной ткани, бедной сосудами и клетками, покрытой снаружи мощным пластом многослойного плоского эпителия с выраженным ороговением поверхностных слоев.
Клинические проявления опухоли зависят от локализции.
Папиллома кожи это безобидное образование.
Папиллома в области голосовых связок приводит к нарушению речевой функции.
Папиллома на слизистой мочевого пузыря является облигатным предраком.
Аденома.
Аденома – опухоль железистого эпителия.
Локализация опухоли - самая разнообразная: желудок, кишечник, слизистая матки, бронхов.
Макроскопически она имеет вид узлов, полипов, четко отграниченных от окружающей ткани. Она мягкая, белорозового цвета. На разрезе имеет губчатый вид. Опухоль может быть связана со слизистой тонкой ножкой или иметь широкое основание.
Микроскопическая картина аденомы соответствует исходной железистой ткани. Это железы выстланные цилиндрическим эпителием и прослойки соединительной ткани с сосудами и клетками.
Однако в зависимости от особенностей строения эпителиального компонента различают несколько видов аденом:
1. трабекулярная аденома: эпителий формирует солидные плотные тяжи без просвета;
2. тубулярная аденома: в эпителиальных тяжах появляются узкие просветы;
3. ацинозная аденома: появляются небольшие железистые пузырьки, напоминающие ацинусы;
4. кистозная аденома: формируются большие полости;
5. кистозная аденома с эпителиальными разрастаниями;
6. цистаденома - формируются огромные полости, выстланные сосочковыми эпителиальными разрастаниями, несколько см. в диаметре;
7. фиброаденома: преобладает фиброзный компонент над железистым.
Аденомы с признаками активной пролиферации эпителия рассматриваются как облигатный предрак.
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ.
Злокачественные опухоли из эпителия определяются особым термином: РАК!!!
Выделяют 2 группы раков:
- РАКИ из многослойного плоского эпителия;
- РАКИ из железистого эпителия.
РАКИ из многослойного плоского эпителия:
1. плоскоклеточный ороговевающий рак;
2. плоскоклеточный неороговевающий рак.
1. Плоскоклеточный ороговевающий рак.
Локализация: кожа- туловище, конечности, полость рта, лицо, нижняя губа (особенно часто), глотка, гортань, верхние 2\3 пищевода, влагалище, шейка матки, конечные отделы прямой кишки, наружные половые органы - рак полового члена, половые губы и т.д.
То есть там, где обычно встречается многослойный плоский эпителий. НО он может отмечаться и в необычных местах - в бронхах, желудке и т.д. Это бывает в случаях метаплазии железистого эпителия в многослойный плоский эпителий.
Макроскопически этот рак проявляется в образовании плотных масс различной величины и формы, которые врастают в подлежащую ткань и прочно с ней сливаются. Опухолевый узел малоподвижен, безболезненный. В нем отмечаются очаги некроза и изъязвления. Цвет опухоли - серо-розовый, на разрезе определяются белесоватые прослойки.
Микроскопическая картина опухоли характеризуется наличием тяжей и ячеек атипичного плоского эпителия, инфильтративно врастающего в подлежащую строму. В строме вокруг опухолевых скоплений много лимфоцитов, плазмоцитов, макрофагов и фибробластов. Клетки опухоли полиморфны, ядра их гиперхромны. В центре опухолевых ячеек отмечаются слоистые скопления кератогиалина. Кератогиалин вырабатывается опухолевыми клетками. Скопления кератогиалина называются роговыми жемчужинами.
Различают высокодифференцированный плоскоклеточный ороговевающий рак и низкодифференцированный плоскоклеточный орогововевающий рак в зависимости от гистологической картины и характера поведения опухоли.
2. Неороговевающий плоскоклеточный рак.
Локализация такая же, как и у плоскоклеточного ороговевающего рака.
Этот рак отличается большей злокачественностью. Что проявляется в резкой степени полиморфизма, атипии, митотической активности и быстром инфильтративном росте в подлежащие ткани, а также склонностью к метастазированию. В очень злокачественном варианте гистологически этот рак трудно отличить от злокачественной опухоли из мезенхимы\ саркомы\. Строма опухоли часто имеет вид грануляционной ткани с мощной инфильтрацией лимфоцитами, нейтрофилами,гистиоцитами и другими клетками.
РАКИ из железистого эпителия.
Это:
1. аденокарцинома;
2. солидный рак;
3. медуллярный рак;
4. фиброзный рак (скирр);
5. слизистый рак;
6. мелкоклеточный рак.
1. Аденокарцинома.
Клетки опухоли формируют атипичные железы различной величины и формы. Эпителий железистоподобных структур атипичен, полиморфен, располагается несколькими слоями. Ядра клеток гиперхромны, полиморфны. Опухолевые массы инфильтративно врастают в подлежащую ткань. Отдельные клетки проникают в кровеносные и лимфатические сосуды. Метастазируют в разные части тела. Строма опухоли имеет немногочисленные сосуды, лимфо-гистиоцитарные инфильтраты, окружает узкими прослойками опухолевые скопления.
Локализация аденокарциномы: слизистая желудка, кишечника, матки, бронхов.
Морфологические варианты аденокарциномы:
- тубулярный;
- ацинозный;
- сосчковый.
А также:
- высокодифференцированный;
- низкодифференцированный.
При высокодифференцированном варианте аденокарциномы железистые образования сравнительно немногочисленны, строма хорошо выражена. Атипизм эпителия незначителен. Рост опухоли медленный. Метастазы появляются поздно.
При низкодифференцированном варианте аденокарциномы и тканевой, и клеточный атипизм значительно выражены. Митозы многочисленны. Инфильративный рост идет быстрыми темпами, а метастазирование начинается на ранних этапах и отличается особой массивностью.
2. Солидный рак.
Локализциция – аналогична аденокарциноме.
Гистологическое строение: отсутствие железистоподобных структур. Основную массу опухоли составляют атипичные клетки и строма. Клетки опухоли формируют скопления в виде тяжей и ячеек. Митозы многочисленны. Рост опухоли быстрый. Строма хорошо выражена и содержит сосуды, лимфоциты, гистиоциты и другие клетки. Солидный рак -это сдвиг железистого рака в сторону озлокачествления и раздифференцировки.
3. Медуллярный рак.
Характеризуется преобладанием раковых клеток над стромой. Слово медуллярный означает мягкий подобно ткани головного мозга ребенка. Рак отличается агрессивным ростом, быстрым и обильным метастазированием.
4. Фиброзный рак (рак скирр).
Отличается преобладанием стромы над опухолевой паренхимой.
Опухоль представлена большим количеством пучков коллагеновых волокон, между которыми располагаются клетки стромы- фибробласты, лимфоциты, лейкоциты. В массе стромы располагаются группы опухолевых клеток. Опухоль отличается повышенной плотностью. Растет инфильтративно вглубь стенки. В финальных стадиях стенка желудка утолщается до нескольких см.
5. Слизистый рак.
Это низкодифференцированный железистый рак с выраженным тканевым и клеточным атипизмом. Особенности рака- появление опухолевых клеток, вырабатывающих слизь. Слизь накапливается в цитоплазме этих клеток и в строме опухоли в виде озер. Опухолевые клетки получают особое название- перстневидные клетки. Рак часто локализуется в желудке. Отличается высокой агрессивностью.
6. Мелкоклеточный рак.
Это самый злокачественный рак из железистого эпителия. Построен из мелких клеток округлой или веретенообразной формы.
Труден для диагностики. Часто локализуется в лекгких. Иногда клетки опухоли синтезируют адрено-кортикотропный гормон.
2. ОПУХОЛИ ИЗ СПЕЦИФИЧЕСКОГО ЭПИТЕЛИЯ
Это опухоли из железистого эпителия, обладающего специфическими функциями. Большая и интересная группа опухолей. Их можно разделить на опухоли из эпителия экзокринных желез и опухоли из эпителия эндокринных желез.
ОПУХОЛИ ИЗ ЭПИТЕЛИЯ ЭКЗОКРИННЫХ ЖЕЛЕЗ.
1. ПРИДАТКИ КОЖИ
1) Сирингоаденома. Опухоль выводных протоков потовых желез.
Локализация: чаще волосистые части головы.
Макроскопически это обычно небольшие узлы, бляшки диаметром 1-2 см.
Микроскопическая картина характеризуется наличием железистоподобных образований, иногда в виде кист. Кисты выстланы кубическим или цилиндрическим эпителием и иногда формируют сосочковые выросты. Строма представлена прослойками фиброзной ткани с гистио-лимфоцитарной инфильтрацией.
Выделяют сосочковую и тубулярные формы опухоли.
2) Гидроаденома – опухоль из эпителия секреторных отделов потовых желез.
Варианты опухоли.
1. Сосочковая гидроаденома
Харктеризуется наличием желез и трубочек, выстланных 2хслойным эпителием. Внутренний слой призматический, эозинофильный, светлый. Наружный - кубический. Эпителий образует сосочковые структуры. В железах и трубочках содержится гомогенный секрет и слущенный эпителий. Часто имеет место апокринизация эпителия.
Локализация опухоли - вульва, подмышечные впадины. Опухоль доброкачественная.
2. Светлоклеточная гидроаденома.
Опухоль представлена крупными светлыми клетками, которые образуют пласты, дольки, отграниченные друг от друга тонкими прослойками соединительной ткани. В клетках определяются муцины и гликоген. Макроскопически это узел диаметром 1-2 см.
Локализация – лицо, голова.
3. Смешанная гидроаденома.
Построена из эпителиальных тяжей.Эпителий кубический с явлениями ослизнения. Строма часто гиалинизирована и напоминает гиалиновый хрящ. Опухоль редкая.
4. Железисто-кистозная гидроаденома.
Предствлена железами и трубочками, а также единичными кистами. Эпителий призматический, цитоплазма его светлая и содержит гиалин, слизь. Опухолевые клетки образуют также солидные скопления. Локализация разнообразная.
3) Трихоэпителиома.
Опухоль из эпителия волосянных фолликулов.
Варианты:
– кистозный;
– светлоклеточный;
– солидный;
– сложного строения.
1. Кистозная трихоэпителиома.
Характеризуется наличием кист, выстланных уплощенным эпителием. В кистах много кератинизированных масс. Строма обычная. Локализация разная.
2. Светлоклеточная трихоэпителиома.
Представлена полями светлых полигональных клеток с центрально расположенными ядрами. В центре опухоли скопления кератина, окруженного концентрированными слоями эпителия.
3. Солидная трихоэпителиома.
Представлена полями крупных и мелких плоскоэпителиальных клеток, очаговыми скоплениями кератина. Концентрические скопления кератина напоминают волосяной фолликул.
4. Сложная трихоэпителиома
Это комбинация трех вариантов трихоэпителиомы.
4) Аденомы сальных желез.
По своему строению напоминают типичные сальные железы.
5) Базалиома.
Опухоль с местнодеструирующим ростом. Имеет вид уплощенной бляшки. Часто изязвляется. Поэтому ее называют ползучая язва (ulkus rodens).
Типичная локализация – лицо по линии: ушные раковины - надбровные дуги - переносица. Иногда отмечаются множественные очаги в других местах.
Гистогенез – камбиальный эпителий придатков кожи.
Типичное гистологическое строение: тяжи и гнезда мелких клеток с темными округлыми ядрами в центре. На периферии опухолевых скоплений располагается частокол призматических клеток.
К нетипичным гистологическим вариантам относятся плоскоэпителиальный, пилоидный (трихоэпителиальный), сальножелезистый типы базалиомы.
По макроскопической картине выделяют три формы:
- узловую;
- язвенную;
- поверхностную.
Опухоль долгое время не озлокачествляется.
2. ПЕЧЕНЬ
Гепатома. Опухоль растет в виде узла. Может достигать больших размеров. Гистологическая картина соответствует микроскопическому виду печени.
Гепатоцеллюлярный рак. Злокачественная опухоль печени. Отличается тканевым и клеточным атипизмом. Растет в форме большого узла. Дает чаще внутрипеченочные метастазы. Реже метастазирует за пределы печени.
3. ПОЧКИ
1) Темноклеточная аденома. Имеет характерное тубулярное строение. Иногда в ней развивается кистозный процесс. Опухоль может достигать больших размеров.
2) Светлоклеточная аденома. Опухоль в виде узла в капсуле. Построена из светлых полигональных клеток, содержащих много липидов. Клетки опухоли похожи на клетки коры надпочечников.
3) Аденокарцинома почек. Представлена атипичными канальцами. Отличается выраженным тканевым и клеточным полиморфизмом. Рост опухоли инфильтративный. Часто и довольно рано метастастазирует .
4) Гипернефроидный (светлоклеточный) рак почек. Самый частый вариант злокачественных опухолей почек (частота его встречаемости составляет 80-90% всех злокачественных опухолей почки).
Опохоль обычно представляет большой мягкий узел в капсуле.
Опухоль отличается пестротой макроскопической картины. Фон опухоли темнокрасный с участками желтого или свелого цвета. На поверхности разреза отмечаются очаги некроза и кровоизлияний. Опухоль первоначально располагается в верхнем полюсе почки. Но затем прорастает в лоханку, вены, где образуются тромбы. Опухоль легко распадается. И момент прорастания опухоли в лоханку часто совпадает с профузной гематурией. Метастазы опухоли появляются относительно поздно, локализация метастазов разнообразна. Часто метастазирует в кости.
Микроскопическая картина опухоли характеризуется наличием больших полиморфных светлых клеток.Отмечаются также очаги некроза и кровоизлияний.
5) Нефробластома . Эмбриональная нефрома. Имеет сложное строение. В ней отмечаются эмбриональная мезенхима и эмбриональная почечная паренхима. Чаще встречается у детей. Может прорастать через вены почек в нижнюю полую вену вплоть до правого предсердия.
4. МОЛОЧНАЯ ЖЕЛЕЗА
Опухоли молочной железы будут описаны в следующей лекции.
5. МАТКА
В данную группу опухолей включена особая опухоль матки- хорионэпителиома. Опухоль из эпителия ворсин хориона. Опухоль отличается очень быстрым ростом и обильным гематогенным метастазированием по всем органам и тканям. Без лечения больные живут не больше 3 месяцев. Гистологически она характеризуется наличием больших светлых клеток и синцитиальных клеток. Небольшие группы опухолевых клеток располагаются в массивных скоплениях эритроцитов. Опухоль обладает гормональной активностью.
Дата добавления: 2015-09-07; просмотров: 1400;
