Перелом бедренной кости
Подручные средства (доски) при иммобилизации бедра накладывают по боковой поверхности: одну – по внутренней (от паховой складки до подошвы), другую – по наружной (от подмышечной впадины до подошвы), их фиксируют к конечности и туловищу широким бинтом, поясным ремнем, полотенцем. В места наибольшего давления подкладывают вату.
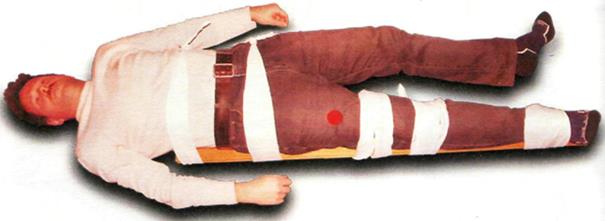
Перелом позвоночника возникает при падении с высоты, заваливании тяжестями, прямом и сильном ударе в спину (автотравма), при нырянии (чаще повреждается шейный отдел позвоночника).
Основные признаки перелома позвоночника:
- жалобы на сильную боль в спине при малейшем движении;
- при внешнем осмотре отмечается выпячивание остистого отростка поврежденного позвонка;
- при повреждении спинного мозга ниже перелома развивается паралич конечностей и потеря чувствительности, а также нарушаются функции тазовых органов;
- при переломе в пояснично-крестцовом отделе появляется задержка мочи и кала;
- переломы в пояснично-грудном отделе сопровождаются обездвиживанием ног, а в шейном отделе - рук;
- переломы позвоночника часто сопровождаются шоком.
Первая помощь при переломах позвоночника:
1. Полный покой.
2. При переломе в грудном отделе позвоночника пострадавшего укладывают на щит (твердую ровную поверхность), а при переломе в поясничном отделе – на живот. Можно проводить иммобилизацию с помощью досок, для этого на две длинных доски накладывают четыре коротких и фиксируют их. Больного укладывают на «импровизированный щит» так, чтобы голова находилась на верхней короткой доске, лопатки – на второй, таз – на третьей и нижние конечности – на последней короткой доске. Пострадавшего бинтами фиксируют к доске (перевязывают крест на крест).
3. При переломах в шейном отделе используют ватно-марлевый воротник, голову и шею фиксируют обкладыванием мягкими предметами, пращевидной повязкой, наложенной на подбородок.
4. Профилактика шока.
5. Прогноз таких больных зависит, в основном, от степени повреждения спинного мозга.
Перелом костей таза возникает при падении с высоты, сдавлении, прямом ударе. Часто сопровождается повреждением внутренних органов, шоком.
Признаки перелома костей таза:
- жалобы на боли при надавливании на кости таза сверху или с боков;
- симптом "прилипшей пятки" – пострадавший в лежачем положении не может поднять вытянутую ногу;
- иногда отмечается нарушение функций тазовых органов – затрудненное мочеиспускание и кровь в моче.
Первая помощь при переломах костей таза:
1. Уложить пострадавшего на спину на твердую ровную поверхность – щит. Ноги согнуть в коленных и тазобедренных суставах, бедра развести в стороны («положение лягушки»), под колени положить тугой валик.
2. Профилактика и борьба с шоком.
3. Транспортировка на твердом щите на спине (в «позе лягушки»).
Перелом костей носа – сопровождается деформацией органа и носовым кровотечением.
Первая помощь при переломах костей носа:
1. Остановить кровотечение;
2. Холод на область перелома;
3. Наложить пращевидную повязку на область носа;
4. Транспортировка пострадавшего в сидячем положении.
3.3 Травматический шок: признаки, первая помощь
Шоком называется резко прогрессирующее снижение всех жизненных функций организма, развивающееся в результате различных причин (травмы, ожоги и др.). В основе шока лежат тяжелые нарушения деятельности центральной нервной системы, сердца и дыхания.
Выделяют следующие виды шока:
- от кровопотерип (геморрагический);
- ожоговый;
- анафилактический (при непереносимости лекарственных средств);
- кардиогенный (при инфаркте миокарда);
- септический
Наиболее частой причиной являются тяжелые травматические повреждения, сопровождающиеся кровопотерей. На тяжесть шока существенное влияние оказывают следующие факторы: нервное и физическое переутомление; испуг; охлаждение; наличие хронических заболеваний; детский и старческий возраст; плохая иммобилизация; тряская при перевозке.
Травматический шок может наблюдаться при повреждениях, не сопровождающихся большим кровотечением, если затронуты наиболее чувствительные (рефлексогенные) зоны (грудная клетка, череп, брюшная полость, промежность).
Шок может быть первичный - возникающий в момент травмы, вторичный шок возникает через несколько часов после травмы, когда нервно - рефлекторные нарушения усугубляются интоксикацией, всасыванием продуктов распада тканей, дополнительной травмой, усилением боли после прекращения действия обезболивающих средств.
По тяжести течения различают:
1.Шок 1 степени (легкий): легкая заторможенность, бледность, расширение зрачков, снижение рефлексов, одышка, пульс 90-100, АД ниже 100 мм. рт. ст.
2.Шок 2 степени (средней тяжести): выраженная заторможенность, вялость, кожа и слизистые бледные, кожа холодная, влажная, липкая, дыхание учащенное, зрачки широкие, частота пульса 120 - 140 в мин., АД ниже 80 мм. рт. ст.
3.Шок 3 степени (тяжелый): состояние тяжелое, сознание сохранено, неадекватное восприятие окружающего, отсутствие реакции на боль, кожа землисто - белого цвета, покрыта холодным потом, выражена синюшность губ, кончика носа, ушей, дыхание частое, поверхностное, пульс 140 - 160 ударов в минуту, АД ниже 70 мм. рт. ст., могут быть рвота, непроизвольное мочевыделение или дефекация.
4.Шок 4 степени (предагония или агония) сознание отсутствует, пульс и давление не определяются, тоны сердца глухие или не выслушиваются, дыхание агональное по типу заглатывания воздуха.
В развитии травматического шока выделяются две фазы:
1 фаза - эректильная (фаза возбуждения) возникает в момент травмы, очень кратковременная, проявляется психомоторным возбуждением.
2 фаза - торпидная (фаза торможения) в этой фазе происходит угнетение всех функций организма, которые могут привести к смерти пострадавшего.
Степени шока:
1 степень (легкая): сознание заторможено. Кожа бледная, зрачки расширены, пульс 90-120 уд/мин. А.Д.100-80 мм.рт.ст.
2 степень шока (средней тяжести): сознание – выраженная заторможенность (на вопросы отвечает правильно, медленно). Кожа бледная, влажная. Зрачок расширен. Одышка. Пульс, сердцебиение частые.120-140 уд/мин. АД-80-70 мм.рт.ст.
3 степень шока (тяжелая степень тяжести): сознание – неадекватное восприятие окружающего. На вопросы отвечает неверно, в пространстве и во времени не ориентируется. На боль не реагирует. Кожа серого цвета, влажная, дыхание частое, поверхностное, пульс-140-150 уд/мин. АД – ниже 70 мм.рт.ст. Непроизвольное мочеиспускание и дефекация.
4 степень шока (Предагония, агония): сознание отсутствует, дыхание агональное по типу заглатывания воздуха, пульс отсутствует, А.Д. отсутствует. Сердцебиение слабое.
Противошоковые мероприятия:
1. Прекращение действия травмирующего агента:
- остановка кровотечения, удаление из раны ножа (кроме ранения головы);
- тушение одежды;
- прекращение поступления яда в организм.
2. Обезболивание:
- щадящее положение;
- иммобилизация;
- холод;
- возвышенное положение конечности;
- обезболивание (2 таб. анальгина, пенталгина, седалгина);
- успокоить словом;
- успокаивающие препараты (корвалол 15 капель);
- тишина.
3. Согревание:
- тепло укрыть.
4. Сладкий горячий чай (за исключением ранений живота). Сладкий горячий чай восполняет недостаток организма в жидкости, обеспечивает согревание, стимуляцию кофеином и питание мозга сахаром.
Признаки шока присутствуют практически при любой патологии, поэтому противошоковые мероприятия – основной элемент первой помощи, применение противошоковых мероприятий уменьшает тяжесть поражения и ускоряет дальнейшее выздоровление.
3.4 Черепно-мозговые травмы: признаки и первая помощь
Различают открытые и закрытые черепно-мозговые травмы(ЧМТ)
К открытым черепно-мозговым травмам относятся ранения головы и открытые переломы костей черепа.
Закрытые ЧМТ:
- сотрясение головного мозга;
- ушиб (контузия);
- сдавление головного мозга;
- закрытые переломы переломы костей свода и основания черепа.
Сотрясение головного мозга – серьезное повреждение тупым предметом, возникающее при закрытых травмах черепа. При этом наблюдается отек и набухание мозга.
Основные признаки :
– потеря сознания от нескольких секунд, так, что человек даже не успевает упасть (нокдаун в боксе) и до нескольких суток и более;
– ретроградная амнезия – пострадавший не может вспомнить событий, которые предшествовали травме.
Для ушиба и сотрясения мозга характерны общемозговые симптомы: головокружение, головная боль, тошнота и рвота, замедление пульса и т.д.
При ушибе и сдавлении головного мозга отмечается еще и частичное разрушение мозговой ткани, в результате которого проявляются очаговые симптомы поражения мозга: нарушение зрения, речи, мимики, движений конечностей (параличи).
Окончательный диагноз может поставить только врач по результатам специальных исследований.
При переломах костей черепа повреждение мозга наступает не только от удара, но и от внедрения отломков костей и излившейся крови (сдавление мозга гематомой).
Открытые переломы костей черепа опасны возможностью инфицирования мозговой ткани с последующими осложнениями: менингитом, энцефалитом, абсцессом головного мозга и т.д.
Переломы костей свода черепа бывают в виде трещин или в виде нарушения целостности одной или нескольких костей. При оскольчатых переломах осколки костей сдавливают головной мозг, нарушают его целостность и повреждают мозговые кровеносные сосуды. Возникающее при этом внутреннее кровотечение вызывает отек головного мозга.
Признаки перелома костей свода черепа :
- жалобы на боль и болезненность в месте травмы;
- внешне отечность или рана;
- при ощупывании возможно вдавление.
При повреждении мозга, оболочек и кровеносных сосудов дополнительно общемозговые и очаговые признаки.
Перелом костей основания черепаотносится к тяжелым и опасным повреждениям головного мозга, мозговых оболочек и черепно-мозговых нервов. Перелом делает мозговую полость открытой для инфекции через ушную, носовую и ротовую полости.
Признаки перелома костей основания черепа:
- тяжелое общее состояние, потеря сознания; истечение ликвора (мозговой жидкости), крови из носа, наружных слуховых проходов, по задней стенке глотки (абсолютный признак перелома костей основания черепа);
- появление «симптома очков» - синяки вокруг глаз на второй день после травмы;
- параличи обонятельного, зрительного, глазодвигательного, лицевого нервов.
Первая помощь при черепно-мозговых травмах:
1. Создать полный покой, в положении лежа на боку, недопустимы попытки пострадавшего вставать, резкие перемены положения тела, сотрясения тела при транспортировке;
2. Предупредить возможную закупорку дыхательных путей кровью, рвотными массами. Если пострадавший находится в бессознательном состоянии, необходимо очистить полость рта от рвотных масс введением пальца, обмотанного марлей или платком. Для этого голову больного поворачивают в сторону. При подозрении на перелом позвоночника в шейном отделе голову поворачивать нельзя из-за опасности повреждения спинного мозга.
3. При сопутствующем переломе позвоночника в шейном отделе – фиксированное положение головы. Голову пострадавшего фиксируют с помощью подручных средств, путем создания валика вокруг головы;4. При переломах костей свода черепа – наложить сухую асептическую повязку.
4. Холод к голове (пузырь со льдом, холодные компрессы).
5. Срочная доставка пострадавшего в лечебное учреждение, транспортировка в положении лежа на спине. При отсутствии сознания у пострадавшего, его укладывают на бок, или только поворачивают голову.
3.5 Травмы груди и живота: признаки и первая помощь
Травма груди может возникнуть и от прямого удара и от сдавления. При ДТП наиболее частые механизмы травмы:
- удары о рулевое колесо или сдавление грудной клетки рулевым колесом;
- боковые удары, переезд колесом автомобиля.
Другие причины - падение с высоты, падение на пострадавшего массивного груза, сдавление фрагментами деформированного автомобиля. Внутренние органы травмируются как за счет прямого механического воздействия на грудную клетку, приводящего к переломам реберного каркаса, так и костными отломками ребер.
Дата добавления: 2015-10-05; просмотров: 1011;
