Методика и осложнения. Хотя существует несколько вариантов катетера для введения в легочную артерию, наиболее популярная модель представляет собой четырехпросветный
Хотя существует несколько вариантов катетера для введения в легочную артерию, наиболее популярная модель представляет собой четырехпросветный (четырехканальный) поливинилхлоридный катетер размером 7 F и длиной 110 см (рис. 6-20). Через тер-мисторный канал проходит провод, соединяющий термистор с устройством для расчета сердечного выброса; воздушный канал предназначен для заполнения баллона воздухом; проксимальный порт ведет в канал, через который вводят инфузионные растворы, в том числе для измерения сердечного выброса, а также измеряют давление в правом предсердии; дистальный порт ведет в канал, который предназначен для забора образцов смешанной венозной крови и измерения давления в легочной артерии.
Для установки катетера в легочную артерию прежде всего по методике Сельдингера катетеризируют центральную вену. Вместо обычного катетера используют сосудорасширитель и катетер-футляр, которые проводят по проволочному проводнику. После извлечения сосудорасширите-ля и проводника в просвет катетера-футляра вводят плавающий катетер (рис. 6-21).
Перед установкой осуществляют проверку плавающего катетера: надувают и опустошают баллон, через дистальный и проксимальный порт промывают катетер гепаринизированным изотоническим раствором натрия хлорида. Дистальный порт соединяют с датчиком, и на уровне среднеподмышеч-ной линии проводят процедуру установки нулевого значения.
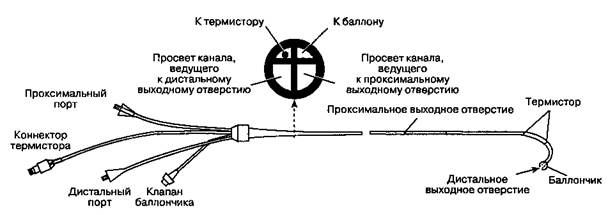
Рис. 6-20. Плавающий катетер с баллончиком для катетеризации легочной артерии (катетер Свана-Ганца). (Из: Blitt C. D. Monitoring in Anesthesia and Critical Care Medicine. Churchill Livingstone, 1990. Воспроизведено с разрешения.)
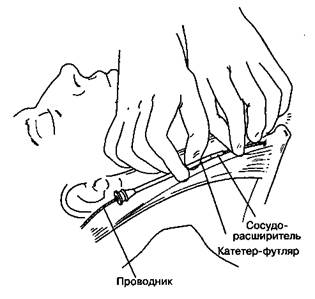
Рис. 6-21.Чрескожный интродьюсер (система для чрес-кожного введения катетера Свана-Ганца) состоит из со-судорасширителя и катетера-футляра, которые проводят по проволочному проводнику
Через просвет катетера-футляра плавающий катетер проводят во внутреннюю яремную вену. Приблизительно на уровне 15-сантиметровой отметки (на катетер нанесена маркировка) кончик катетера попадает в правое предсердие, при этом на мониторе на кривой центрального венозного давления отрицательные волны совпадают с дыхательным циклом. Баллон раздувают воздухом в соответствии с рекомендациями производителя (обычно 1,5 мл).
После того как катетер попадает в правое предсердие, во время продвижения баллон должен всегда оставаться заполненным воздухом, что предотвращает травматизацию эндокарда кончиком катетера, а также заставляет катетер мигрировать с током крови. Наоборот, при извлечении катетера баллон необходимо опустошить. Во время введения катетера необходимо проводить мониторинг ЭКГ для распознавания аритмий. Преходящие экстрасистолы — распространенное явление при раздражении эндокарда правого желудочка баллоном или концом катетера, но необходимость во в/в введении лидокаина возникает редко. О попадании катетера в правый желудочек свидетельствует резкое повышение систолического давления (рис. 6-22). При продвижении катетера на 35-45 см его кончик попадает в легочную артерию, что проявляется резким повышением диастолического давления.
Если после продвижения катетера на расчетное расстояние кривая давления не претерпевает ожидаемых изменений, то для предотвращения узлооб-разования следует опустошить баллон и удалить катетер. В особенно трудных случаях (низкий сердечный выброс, легочная гипертензия, врожденный порок сердца) способность катетера к миграции с током крови можно улучшить с помощью некоторых приемов: увеличить дыхательный объем (попросить больного сделать глубокий вдох); поднять головной конец операционного стола и повернуть больного на правый бок; ввести через прокси-мальный порт ледяной изотонический раствор натрия хлорида, что повышает жесткость катетера, хотя одновременно влечет за собой риск перфорации; ввести в/в небольшую дозу инотропного препарата, что увеличивает сердечный выброс.
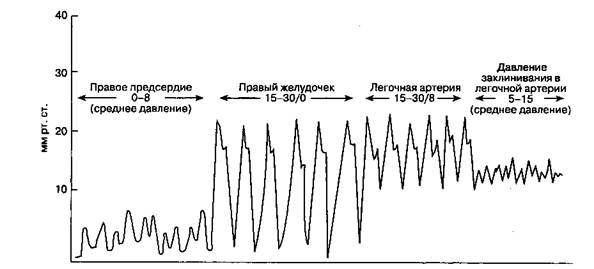
Рис. 6-22.Нормальные значения давления и форма кривой по мере продвижения катетера Свана-Ганца от правого
предсердия до заклинивания в легочной артерии
После попадания в легочную артерию катетер осторожно продвигают вперед на незначительное расстояние, что приводит к резкому снижению амплитуды кривой давления — "заклиниванию". Если после этого баллон опустошить, то на мониторе снова появляется кривая давления в легочной артерии. Если заклинивание достигнуто при не полностью раздутом баллоне, то это значит, что кончик катетера мигрировал слишком дистально: катетер следует немного вытянуть (конечно, при этом опустошают баллон). Разрыв легочной артерии,который в 50-70 % случаев приводит к летальному исходу, обычно обусловлен перераздуванием баллона, поэтому число попыток заклинивания следует строго ограничить. Во избежание опасной чрезмерной миграции катетера следует проводить постоянный мониторинг давления в легочной артерии (но не давления заклинивания!). Так, если проксимальное выходное отверстие (которое должно открываться в правый желудочек) находится в 10 см от кончика катетера, то при его смещении в дистальном направлении кривая давления будет соответствовать легочной артерии.
ТАБЛИЦА 6-3. Частота развития осложнений при катетеризации легочной артерии
| Осложнения | Распространенность, % |
| Центральный венозный доступ | |
| Пункция артерии | 1,1-13 |
| Кровотечение из места разреза (у детей) | 5,3 |
| Постпункционная нейропатия | 0,3-1,1 |
| Пневмоторакс | 0,3-4,5 |
| Воздушная эмболия | 0,5 |
| Катетеризация легочной артерии | |
| Незначительные нарушения ритма1 | 4,7-68,9 |
| Тяжелые нарушения ритма (желудочковая тахикардия или фибрилляция желудочков)1 | 0,3-62,7 |
| Блокада правой ножки пучка Гиса1 | 0,1 -4,3 |
| Полная АВ-блокада (при сопутствующей блокаде левой ножки пучка Гиса)1 | 0-8,5 |
| Эксплуатация катетера | |
| Разрыв легочной артерии1 | 0,1-1,5 |
| Высевание флоры с кончика катетера | 1,4-34,8 |
| Сепсис, ассоциированный с катетером | 0,7-11,4 |
| Тромбофлебит | 6,5 |
| Тромбозы вен | 0,5-66,7 |
| Инфаркт легкого1 | 0,1-5,6 |
| Пристеночный тромбоз1 | 28-61 |
| Вегетации на клапанах или эндокарде; эндокардит1 | 2,2-100 |
| Летальный исход (обусловленный катетеризацией легочной артерии)1 | 0,02-1,5 |
| 1 0сложнения, которые возникают только при катетеризации легочной артерии или же встречаются чаще, чем при катетеризации центральной вены. (Из: Practice guidelines for pulmonary artery catheterization: A report by the ASA Task Force on pulmonary artery catheterization. Anesthesiology, 1993. 78: 380. Воспроизведено с разрешения.) |
Правильность положения катетера следует подтвердить рентгенограммой грудной клетки в боковой проекции. Хотя в большинстве случаев катетер смещается в каудальном направлении и вправо, иногда он мигрирует вперед по направлению к полой вене. В этой ситуации истинное давление в легочных капиллярах может быть ниже, чем альвеолярное давление, что при ИВЛ под положительным давлением вызывает ложное завышение значений.
Катетеризация легочной артерии может сопровождаться теми же осложнениями, что и катетеризация центральной вены, и, помимо того, бактериемией, эндокардитом, тромбообразовани-ем, инфарктом легкого, разрывом легочной артерии (особенно при лечении антикоагулянтами, у пожилых, у женщин, при легочной гипертензии), узлооб-разованием катетера, нарушениями ритма и проводимости, повреждением клапанов легочной артерии (табл. 6-3). Не следует игнорировать даже незначительное кровохарканье, так как оно может быть признаком разрыва легочной артерии. Своевременная интубация двухпросветной эндотрахеальной трубкой обеспечивает адекватную оксигенацию через неповрежденное легкое. Чем больше продолжительность катетеризации, тем выше риск развития осложнений: плавающий катетер следует удалить не позже чем через 72 ч после введения.
Дата добавления: 2015-08-04; просмотров: 1036;
