Анамнез. Значение анамнеза в диагностике фотодерматозов особенно велико, поскольку к моменту осмотра высыпания могут исчезнуть
Значение анамнеза в диагностике фотодерматозов особенно велико, поскольку к моменту осмотра высыпания могут исчезнуть. Диагноз несложен, когда налицо хронологическая связь между сыпью и пребыванием на солнце, но это бывает далеко не всегда. Так, одни больные жалуются на «аллергию» к солнцезащитным средствам, а на самом деле страдают от солнечных лучей, против которых эти средства их недостаточно хорошо защищают (например, большинство современных солнцезащитных средств пропускают УФ-А и при повышенной чувствительности к нему оказываются неэффективными). Другие, принимающие какой-нибудь фотосен-сибилизирующий препарат (например, тиа-зидный диуретик), беспокоятся из-за постоянной сыпи на лице, не догадываясь о роли солнца в развитии заболевания. Повышенной чувствительностью к солнечному свету может быть обусловлена даже универсальная эритродермия, например при псориазе и стойкой солнечной эритеме.
Важен возраст, в котором началось заболевание, поскольку одни фотодерматозы привязаны к определенному возрасту (например, солнечная почесуха всегда начинается в детстве), а другие могут возникнуть в любом (например, полиморфный фотодерматоз). Нужно выяснить, как быстро появилась сыпь после инсоляции (солнечная крапивница — через несколько минут, полиморфный фотодерматоз — через несколько суток), как долго она держалась (солнечная крапивница — часы, полиморфный фотодерматоз — недели) и какими ощущениями сопровождалась. Зуд характерен для полиморфного фотодерматоза, солнечной почесухи и солнечной крапивницы; боль и жжение — для эритропоэтической прото-порфирии. Если сыпь появляется не только после пребывания на солнце, но и при нахождении вблизи источника тепла (у печки или костра), то ее причиной скорее всего служит не ультрафиолетовое, а инфракрасное излучение. Если высыпания бывают только летом, следует предположить повышенную чувствительность к УФ-В (длина волны 290—320 нм), если круглый год — к
УФ-А(длина волны 320—400 нм) или видимому диапазону (длина волны 400—800 нм). Другой способ установить патогенный диапазон излучения — выяснить, защищает ли больного от солнца оконное стекло: УФ-А проникает через стекло, УФ-В — нет.
Не менее важно выяснить, какие лекарственные средства принимал больной и какими он пользовался солнцезащитными и косметическими средствами (табл. 3-2) в то время, когда появились высыпания, и в предшествующий период. Нужно помнить, что фотосенсибилизирующий эффект может сохраняться в течение нескольких месяцев после отмены препарата. Выясняют род занятий больного, его увлечения, недавние поездки, делая упор на возможность ультрафиолетового облучения или контакта с растениями во время работы и досуга. Во многих случаях, подробно расспросив больного, можно сразу же предположить диагноз: например, фотофитодерматит — у любителя-огородника, обострение красной волчанки—у электросварщика или секретарши, вынужденной весь рабочий день проводить при свете люминесцентной лампы. В заключение расспрашивают больного об общем самочувствии, уделяя основное внимание признакам коллагенозов и порфирий.
Физикальное исследование Локализация сыпи. Локализация сыпи — наиболее важный диагностический признак всех фотодерматозов (рис. 3-1). Высыпания появляются на открытых участках тела: в первую очередь на лбу, скулах, носу, ушных раковинах, боковых и задней поверхностях шеи, передней поверхности груди («декольте»), разгибательных поверхностях конечностей. Не менее важны в диагностическом отношении и те участки, на которых высыпаний нет, поскольку солнце на них не попадает: веки, носогубные складки, межпальцевые промежутки, участки кожи за ушными раковинами, под носом и под подбородком. Для фотодерматозов характерна резкая граница между здоровой и больной кожей, соответствующая краю одежды или ремешку от часов. Однако из этого правила существует много исключений. С одной стороны, далеко не всегда поражены все открытые участки тела (это зависит от состояния местного иммунитета и защитного дей-
Таблица 3-1. Клиническая картина фотодерматозов
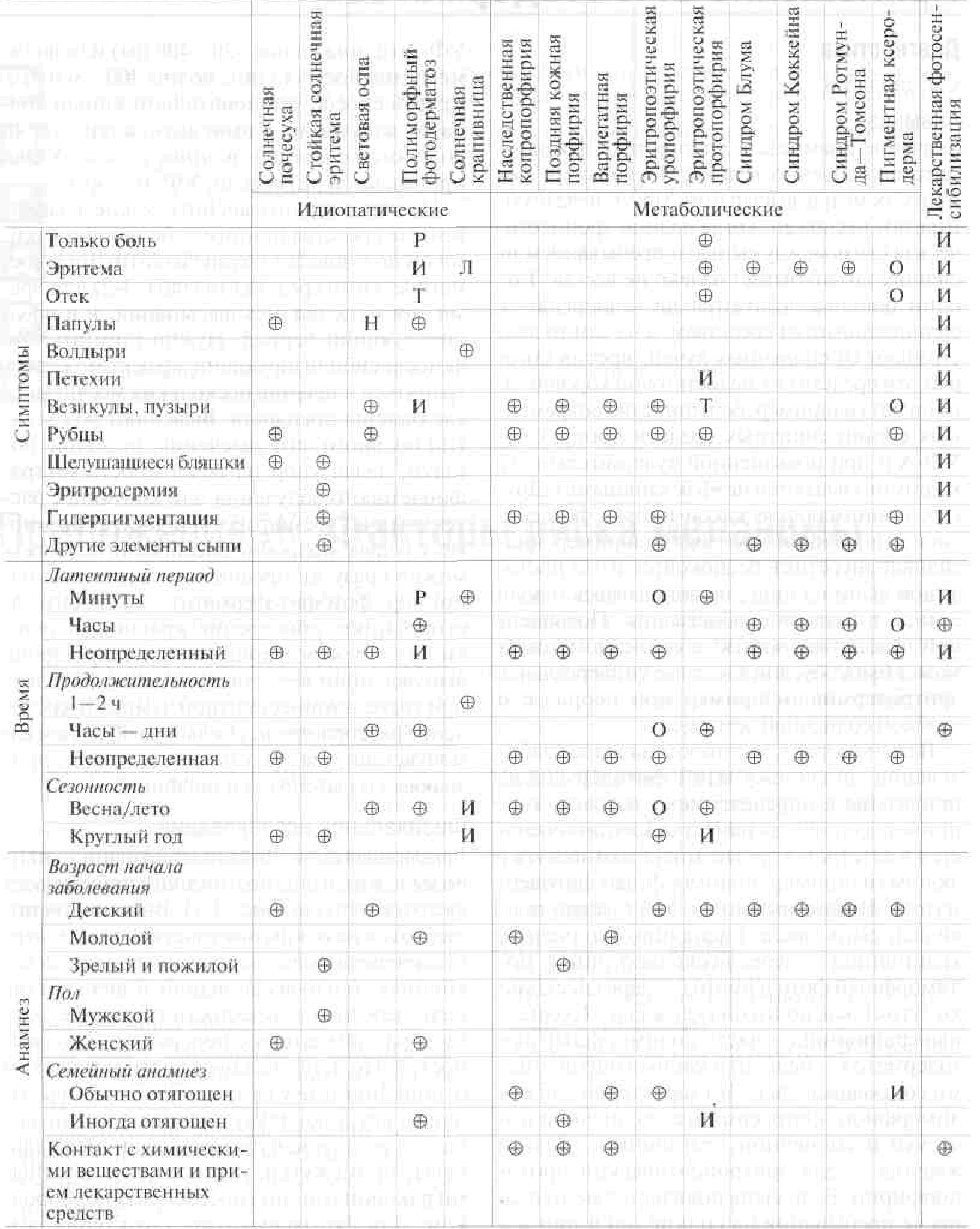
Ф — во многих случаях; И — иногда; Р — в редких случаях; Н — в начале заболевания; О — в острой стадии; Л — в легких случаях; Т — в тяжелых случаях. Материал подготовил доктор John L. M. Hawk.
Таблица 3-2.Лекарственные средства, вызывающие фотосенсибилизацию
Антимикробные средства Амоксициллин Гризеофульвин Дапсон
Демеклоциклин Доксициклин Клофазимин Ломефлоксацин Миноциклин Налидиксовая кислота Норфлоксацин Окситетрациклин Офлоксацин Пиразинамид Сульфаниламиды Тетрациклин Триметоприм Фторцитозин Ципрофлоксацин Эноксацин
НПВС
Беноксапрофен (снят с производства) Диклофенак Дифлунизал Ибупрофен Индометацин Кетопрофен Набуметон Напроксен Пироксикам Сулиндак Фенбуфен Фенилбутазон Антидепрессанты Амитриптилин Амоксапин Дезипрамин Доксепин Имипрамин Кломипрамин Мапротилин Нортриптилин Протриптилин Тразодон Тримипрамин Фенелзин Флуоксетин_______
Ht- и Н2-блокаторы
Астемизол Дифенгидрамин Ранитидин Терфенадин Циметидин Ципрогептадин Гипотензивные средства Бета-адреноблокаторы Дилтиазем Каптоприл Метил дофа Миноксидил Нифедипин
Нейролептики Галоперидол Перфеназин Прохлорперазин Тиоридазин Тиотиксен Трифторперазин Трифторпромазин Фторфеназин Хлорпромазин
Диуретики Амилорид Ацетазоламид Бендрофлуметиазид Бензтиазид Гидрофлуметиазид Гидрохлортиазид Метиклотиазид Метолазон Политиазид Триамтерен Трихлорметиазид Фуросемид Хлортиазид
Пероральные сахаропонижающие средства (производные сульфанилмочевины)
Ацетогексамид
Глибенкламид
Глипизид
Толазамид
Толбутамид
Хлорпропамид
Противоопухолевые средства
Винбластин
Дакарбазин
Метотрексат
Флутамид
Фтору рацил Антипаразитарные средства
Тиабендазол
Хинин
Хлорохин Солнцезащитные средства
Авобензон
Аминобензойная кислота
Гомосалат
Метилантранилат (отдушка)
Бензофеноны (оксибензон, диоксибензон,сулизобен-зон)
Циннаматы (соли коричной кислоты)
Эфиры парааминобензой- ной кислоты Другие
Алимемазин
Алпразолам
Амантадин
Амиодарон
Бензоилпероксид
Бензокаин
Бергамотовое, лимонное, лавандовое, лаймовое, сандаловое, кедровое масла
Гексахлорофен
Дезокси метазон
Дизопирамид
Изотретиноин
Карбамазепин
Клофибрат
6-метилкумарин (отдушка)
Мускус амбровый
Пероральные контрацептивы
Препараты золота
Прометазин
Третиноин
Флюоресцеин
Хинидин
Хлордиазепоксид
Этретинат
Drugs that cause photosensitivity. Med. Lett. Drugs Ther., 1995, 37:35. ствия загара). С другой стороны, высыпания могут появиться и на закрытых участках (недостаточное защитное действие одежды). Более того, фотосенсибилизация бывает настолько сильной, что поражение распространяется на необлученные участки и даже способно привести к эритродермии. Но и в этом случае сыпь сначала появляется на облученных участках тела. Элементы сыпи. Для фотодерматозов характерны различные сочетания эритемы, па- пул, бляшек, везикул, волдырей, пузырей, гипер- и гипопигментированных пятен. Реже встречаются геморрагическая сыпь, эрит-родермия, рубцы. Сливная эритема характерна для солнечного ожога и иногда бывает единственным проявлением фототоксических реакций на лекарственные средства. Эритема в сочетании с отеком на открытых участках тела характерна для полиморфного фотодерматоза, солнечной крапивницы и эритропоэтической протопорфирии. Зу-
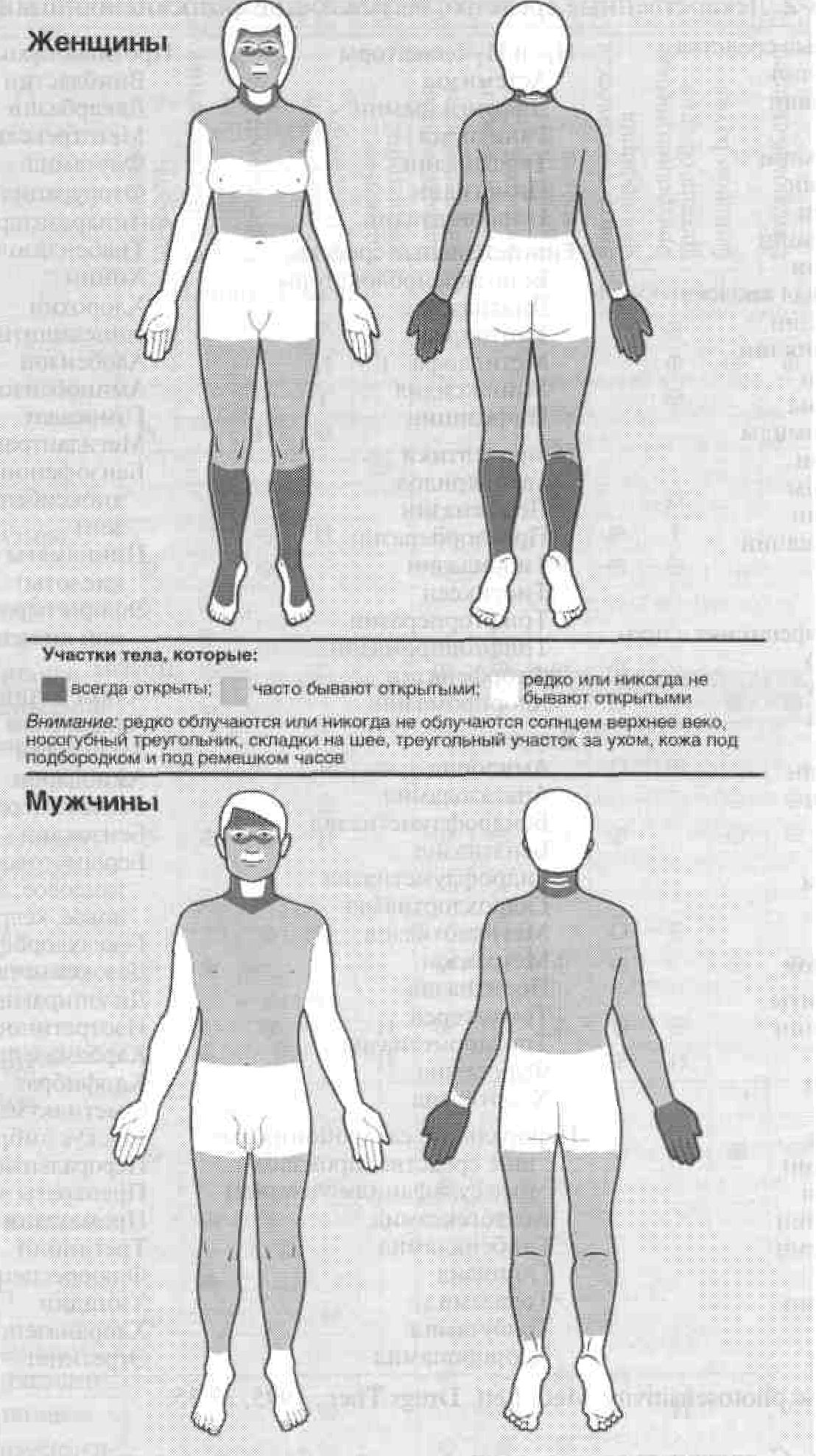
Рисунок 3-1. Локализация сыпи при фотодерматозах дящие папулы (реже — бляшки) лишь на некоторых из открытых участков тела — типичное проявление полиморфного фотодерматоза. По типу зудящего дерматита протекают стойкая солнечная эритема, фотофи-тодерматит, иногда — фотоаллергические реакции (например, на тиазидные диуретики). Кроме того, зудящий дерматит может представлять собой вызванное инсоляцией обострение диффузного нейродермита или себорейного дерматита. Пузыри характерны для поздней кожной порфирии, полиморфного фотодерматоза, фотофитодерма-тита, солнечной крапивницы и фототоксических реакций на лекарственные средства.
Дополнительные исследования См. табл. 3-3. Всем больным проводят общий анализ крови, включая подсчет тромбоцитов, определяют биохимические показатели функции печени, оценивают функцию почек, измеряют титр антинуклеарных антител и антител к ядерным антигенам Ro/SS-A и La/SS-B, по возможности проводят биопсию кожи. Гистологическая картина лишь подтверждает диагноз, поэтому к биопсии прибегают только в сложных случаях (например, при атипичных высыпаниях). При подозрении на системную красную волчанку может потребоваться биопсия облученного и необлученного участков пораженной кожи, а также биопсия здоровой не-облученной кожи (для гистологического исследования и постановки реакции прямой иммунофлюоресценции). В остальных случаях показана биопсия пораженной кожи.
Остальные исследования проводят, как правило, в специализированных учреждениях. При подозрении на порфирию необходимо исследовать кровь, мочу и кал на наличие порфиринов (метод выбора — спек-трофлюориметрия плазмы). Если качественными методами обнаружено повышенное содержание порфиринов, определяют их концентрации. При подозрении на фотосенсибилизацию незаменимы фотопробы, аппликационные пробы и аппликационные фотопробы. Фотопробы применяют для: (1) выявления патогенного диапазона излучения (например, при солнечной крапивнице и стойкой солнечной эритеме); (2) определения биодозы (при фотосенсибилизации она снижена); (3) воспроизведения сыпи (для постановки клинического и гистологического диагноза). В последнем случае при фотопробах используют весь диапазон солнеч- ного излучения. Аппликационные пробы и аппликационные фотопробы показаны при фотодерматозах, протекающих по типу зудящего дерматита, в частности при стойкой солнечной эритеме. Они часто помогают выявить фотоаллерген или контактный аллерген, усугубляющий течение болезни.
Дата добавления: 2015-08-04; просмотров: 1143;
