Клинические формы гестоза. Оценка степени тяжести гестоза. Диагностика преэклампсии. Диагностика эклампсии. Припадок эклампсии.
Длительное время велась дискуссия о выделении доклинической стадии заболевания — прегестоза. Большинство исследователей считает это необходимым.
Мы не будем подробно останавливаться на клинической картине водянки беременных, нефропатии, преэклампсии и эклампсии, так как эти вопросы освещены во всех руководствах.
В практической деятельности широко пользуются балльной оценкой степени тяжести гестоза (табл. 14),
Таблица 14 Оценка степени тяжести гестоза
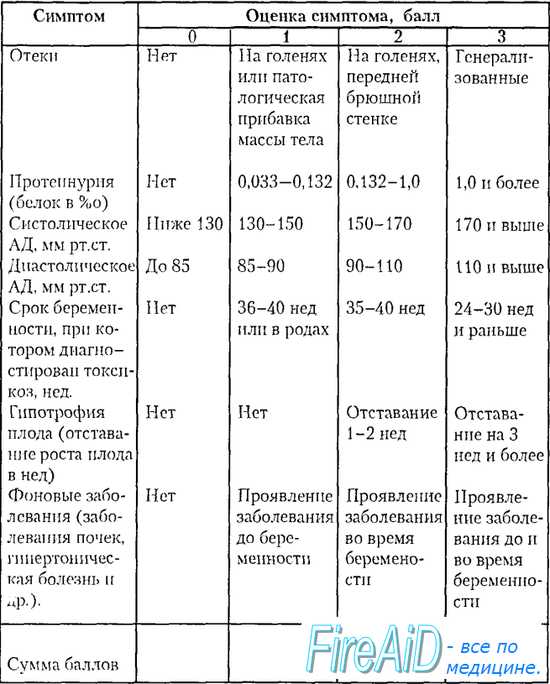
По сумме баллов различают легкую нефропатию -(7 баллов и менее), средней тяжести -(8-11 баллов), тяжелую — (12 баллов и более). Шкала характеризует состояние беременных в момент осмотра.
При оценке степени тяжести гестоза необходимо также учитывать суточный диурез, который у здоровых беременных составляет 1200-1100 мл, состояние глазного дна, число тромбоцитов и продуктов деградации фибрина/фибриногена (ПДФ), гематокрита. По мере нарастания тяжести гестоза количество тромбоцитов уменьшается (ниже 200 000/л), появляются продукты деградации фибрина/фибриногена, повышается гематокрит (выше 0,36), появляются признаки внутриутробного страдания плода.
Важно своевременно диагностировать преэклампсию, для которой характерно появление головной боли, нарушение зрения (мелькание мушек перед глазами), заторможенность, шум в ушах. Тошнота, рвота, боли в эпигастральной области свидетельствуют о циркуляторных расстройствах в желудке и печени. Любой раздражитель (громкий звук, влагалищное исследование и пр.) может привести к развитию судорожного припадка —эклампсии. Эклампсия имеет своеобразную клиническую картину, ее следует дифференцировать от гипертонической энцефалопатии и др. Эклампсия свидетельствует о тяжелейших полиорганных нарушениях, которые могут привести к гибели женщины. Самой частой причиной смерти является кровоизлияние в мозг и в другие жизненно важные органы. Ей угрожает острая почечно-печеночная, дыхательная или сердечная недостаточность. Плод может погибнуть от гипоксии вследствие нарушения маточно-плацентарного кровоснабжения, в том числе вследствие преждевременной отслойки плаценты.
Припадок эклампсии может быть единственным, иногда они следуют друг за другом (экламптический статус); иногда пациентка впадает в кому, наиболее частой причиной которой является отек головного мозга или кровоизлияние в мозг.
Наиболее часто гестоз развивается у первобеременных женщин, при семейной предрасположенности к нему, при гипертонической болезни и заболеваниях почек, эндокринной патологии, сахарном диабете, при многоплодной беремен ности, заболеваниях печени, при пузырном заносе.
В случае развития гестоза на фоне экстрагенитальных заболеваний, например гипертонической болезни, дифференциальная диагностика затруднена.
Критерии оценки
9.8.1.1. Оценка клинических симптомов
Оценка степени тяжести гестоза относится к непростым вопросам, особенно если пациентка поступает в родильным дом в тяжелом состоянии и нет данных об исходном состоянии ее здоровья. Чаще всего такая ситуация возникает, когда беременная женщина не посещает женскую консультацию.
В оценке степени тяжести гестоза не всегда следует опираться только на степень выраженности отеков, протеинурии и артериальной гипертензии. Во-первых, потому что они далеко не всегда отражают истинную тяжесть, глубину и распространенность патологических процессов, характерных длягестоза. Во-вторых, клиническая картина гестоза во многом зависит от характера фоновой патологии, применяемых во время беременности лекарственных препаратов (гипотензивные, диуретики).
При сочетанном гестозе, развившемся у женщин с исходной гипотонией, гипертензия не будет высокой. При исходной гипертонической болезни ведущим симптомом останется гипертензия. При заболевании почек в клинической картине гестоза будет преобладать отечный синдром.
9.8.1.2. Достоверные признаки гестоза
Достоверными признаками гестоза являются:
• возникновение отеков, протеинурии и гипертензии в разном сочетании после 20—22 нед беременности;
• наличие одновременно артериальной гипертензии и протеинурии после 20—22 нед беременности;
• эклампсия, свойственная только гестозу.
9.8.1.3. Ведущие факторы в оценке степени тяжести гестоза
К ведущим факторам в оценке степени тяжести гестоза относятся:
• раннее начало 20—22—24 нед гестации;
• длительное течение (свыше 4 нед);
• степень выраженности основных клинических симптомов. При этом максимальная выраженность хотя бы одного симптома (например, анасарка) свидетельствует о тяжелом гестозе;
• симптомы нарушения функции печени: гипопротеинемия, гипоальбуминемия, диспротеинемия, гипогликемия, нарастающая интоксикация, повышенное содержание мочевины, креатинина;
• симптомы нарушения функции почек: олигурия, анурия, патологическая потеря белка в суточной моче свыше 300 мг/сут;
• нарушения в системе гемостаза: снижение количества тромбоцитов, синдром гиперкоагуляции, ДВС-синдром;
• наличие фетоплацентарной недостаточности: синдром задержки роста плода, гипоксия плода, снижение маточно-плацентарного и плодового кровотока;
• активация перекисного окисления липидов (выше нормы в зависимости от метода определения).
Для оценки степени тяжести гестоза предложены различные шкалы, в основе которых лежит определение выраженности отеков, протеинурии, повышения систолического и диастолического артериального давления (в мм рт. ст.), а также гипотрофия плода — отставание его роста, время появления фонового заболевания (до или во время беременности). Каждый показатель оценивается от 0 до 4 баллов.
Таблица 9.3. Балльная шкала тяжести гестоза

Примечание. До 7 баллов — легкая степень тяжести; 8—11 баллов — средняя; 12 и более — тяже-лая.
Одна из распространенных шкал предложена Г. М. Савельевой (табл. 9.3).
Однако без более глубокой оценки состояния жизненно важных органов и систем степень тяжести гестоза определить трудно. Остановимся несколько более подробно на некоторых из них, имеющих прогностическое значение.
9.8.1.4. Оценка функционального состояния отдельных систем и органов
¦ Оценка состояния сердечно-сосудистой системы
^ Уровень артериального давления на обеих руках, выявление лабильности («гипертония белого халата»), повышение артериального давления в ответ на небольшие физические нагрузки.
^ Цифры диастолического и среднего артериального давления, отражающие степень периферического сосудистого сопротивления.
^ Степень повышения артериального давления от исходного (артериальное давление до беременности и в I триместре).
^ Лабильность пульса.
^ Тип системной гемодинамики, если это возможно определить (нормокинетический, гипо- и гиперкинетический). Наиболее неблагоприятный в прогностическом отношении гипокинетический тип системной гемодинамики (А. Н. Стрижаков, В. И. Краснопольский). Приводим данные А. Н. Стрижакова (1988).
1. Гиперкинетический тип центральной и маточной гемодинамики независимо от значений ОПСС и эукинетический тип с нормальными значениями ОПСС. При данном типе
регистрируются умеренные нарушения церебрального (в 9 % случаев), почечного (в 9 %), маточно-плацентарно-плодового (в 7,2 %) и внутриплацентарного (в 69,4 %) кровообращения. В 11 % отмечается внутриутробная задержка развития плода. В 91 % клинически выявляется легкаястепень тяжести гестоза. Проводимая терапия гестоза эффективна в большинстве наблюдений. Прогноз для матери и плода благоприятный.
2. Эукинетический тип с повышенными значениями ОПСС и гипокинетический тип с нормальными значениями ОПСС. При данном типе регистрируются нарушения кровотока преимущественно II степени в системе почечных артерий, маточно-плацентарно-плодового и внутриплацентарного кровотока. Превалируют среднетяжелые формы гестоза. ЗВУР выявляется в 30 %, декомпенсированная плацентарная недостаточность — в 4,3 %, преэклампсия — в 1,8 %. Проводимая терапия гестоза оказывает эффект в 36 %.
3. Гипокинетический тип с повышением ОПСС. Нарушения почечного, маточно-плацентарного и внутриплацентарного кровотока преимущественно II и III степени тяжести выявляются в 100 %. В 42 % определяется двустороннее нарушение кровотока в маточных артериях. Для данного типа характерны среднетяжелые и тяжелые формы гестоза, ЗВУР — в 56 %, декомпенсированная ФПН — в 7 %, преэклампсия — в 9,4 %. Улучшение гемодинамических и клинических показателей на фоне проводимой терапии не отмечается, а у половины наблюдается ухудшение. Прогноз для матери и плода неблагоприятный, так как при данном типе гемодинамики наблюдается наибольший процент тяжелых форм гестоза, декомпенсированной плацентарной недостаточности, а также досрочного родоразрешения и перинатальных потерь.
4. Выраженные нарушения мозговой гемодинамики. При данном типе выявляются формы гестоза с быстрым прогрессированием клинической картины (в течение 2—3 сут). Независимо от показателей центральной, почечной, маточно-плацентарной и внутриплацентарной гемодинамики при данном типе в 100 % развивается преэклампсия. Максимальный срок от регистрации патологических значений кровотока во внутренних сонных артериях до развития клинической картины преэклампсии не превышает 48 ч.
¦ Оценка функционального состояния почек
^ Суточный диурез и степень его дефицита.
^ Количество белка в однократной пробе.
^ Определение суточной потери белка с мочой.
^ Относительная плотность мочи и ее реакция (кислая, щелочная).
^ Характер осадка (лейкоциты, эритроциты, цилиндры). Проба по Нечипоренко по показаниям.
^ Концентрационная функция почек (проба Зимницкого).
^ Общая прибавка массы тела за беременность.
^ Содержание в крови мочевой кислоты, креатинина, мочевины.
¦ Оценка функции печени
^ Содержание в плазме крови общего количества белка и его фракций — альбумины, глобулины.
^ Биохимические показатели (билирубин, холестерин).
^ Ферменты печени (АсАТ, АлАТ, щелочная фофатаза).
^ Оценка коллоидно-осмотического состояния.
^ Состояние осмоляльности плазмы. Нормоосмотическое — 283 • 2,4 мосмоль/кг Н2О, и гиперосмотическое состояние плазмы. Соответственно: осмоляльность 273 ±1,7 мосмоль/кг и 295 ± 2,8 мосмоль/кг. Наиболее тяжелое течение гестоза связано с гипоосмотическим состоянием плазмы, которое чаще сопровождает сочетанный гестоз, развившийся на фоне заболевания почек.
^ При гипоосмотическом состоянии плазмы чаще всего имеет место ЗВУР плода и тонкая плацента.
^ При гиперосмотическом состоянии плазмы патология плода протекает по типу хронической гипоксии.
^ Различная осмоляльность и коллоидно-осмотическое давление требуют дифференцированного подбора растворов для внутривенного введения при лечении больных с тяжелым течением гестоза.
¦ Оценка состояния системы гемостаза
Первоначально при гестозе происходит гемо-концентрация крови и синдром гиперкоагуляции, которые определяются по повышению гематокритного числа свыше 30—32, относительному увеличению количества эритроцитов, гемоглобина, вязкости крови, снижению вязкости крови.
Клиническая оценка проявления ДВС-синдрома, о котором не упоминается в балльных шкалах, связана с ишемическими (тромботическими) и геморрагическими повреждениями органов и тканей, имеющими хорошо развитую микроциркуляторную сеть (почки, печень, легкие, головной мозг).
Для ДВС-синдрома характерно поражение двух и более органов (почечно-печеночный, почечно-печеночно-легочный синдромы). Клиническая картина ДВС-синдрома может варьировать от субклинических малосимптомных форм до развернутой картины тяжелого коагулопатического кровотечения при тотальной преждевременной отслойке плаценты или после отделения плаценты.
Признаками ДВС-синдрома являются коллапс, шок, тромбоэмболия, микроваскулярные тромбозы, повышенная кровоточивость тканей и мелкоточечные кровоизлияния в органах.
На начальных этапах диагностики ДВС-синдрома большое значение имеет знание акушерской ситуации, при которой очень велика возможность нарушения системы гемостаза [Баркаган З. С. и др., 1986, 1988].
¦ Гиперкоагуляционный синдром
ДВС-синдрому предшествует гиперкоагуляционный синдром, который характеризуется гиперкоагуляцией при отсутствии тромбозов.
Для диагностики гиперкоагуляционного синдрома используют тест образования сгустка в пробирке.
1. В сухую чистую пробирку берут 5 мл крови пациентки и следят за временем и характером образования сгустка. Время свертывания по Ли— Уайту укорочено, сгусток рыхлый и нестойкий.
2. АЧТВ укорочено.
3. Агрегационная способность тромбоцитов повышена.
4. Фибринолиз компенсаторно удлинен. Следует обратить внимание на быстрое тромбирование игл при попытке взять кровь из вены. Гиперкоагуляционный синдром отражает повреждение эндотелия при иммунокомплексной патологии, аутоиммунной агрессии.
¦ Маркеры активации сосудисто-тромбоцитарного звена
Маркеры активации сосудисто-тромбоцитарного звена гемостаза следующие.
1. Повышение содержания в плазме крови фактора Виллебранда (определяют либо функциональным методом по изменению ристомицин-агрегации, либо иммуноферментным тестом с помощью моноклональных антител к фактору VII).
2. Повышение содержания в плазме крови ингибиторов сосудистого плазминогена, дефицит метаболитов простациклина.
3. Повышение содержания в плазме крови и моче свободного тромбомодулина (белок, связывающий и блокирующий свертывающее действие тромбина, отражающий повреждение эндотелия клеточных мембран).
4. Повышение адгезивности и распластывания тромбоцитов на стекле, определяемое с помощью сканирующей электронной микроскопии.
5. Повышение спонтанной агрегации тромбоцитов.
6. Повышение концентрации в плазме крови компонентов ?-гранул тромбоцитов — антигепаринового фактора или ?-тромбоглобулина.
7. Повышение выделения с мочой тромбоксана А2.
• Маркеры активации свертывающей системы крови и фибринолиза
Активация свертывающей и фибринолитической систем крови в подавляющем большинстве случаев возникает сопряженно.
Следует определить:
• концентрацию фибриногена;
• АЧТВ (норма 35-45 с);
• тромбиновое время (норма 15 с);
• протромбиновый индекс (норма 100 %);
• протромбиновое время (норма 12—15 с);
• повышение РКФМ и ПДФ (норма для РКФМ 3—4 мг/100 мл, ПДФ 4—8 мкг/мл);
• содержание антитромбина III или плазминогена (норма для AT III 80-120 %);
• повреждение эритроцитов (гемолиз, аномальные формы — эхиноциты, шизоци-ты);
• протеины С и S.
• Оценка системы дыхания
^ Частота дыхательных движений в минуту.
^ Одышка, цианоз, расстройство ритма дыхания.
^ Данные аускультации (дыхание везикулярное, жесткое, наличие хрипов).
^ Затруднение носового дыхания как признак нарушения гемоликвородинами-ки.
• Оценка состояния центральной нервной системы
Сознание, адекватность восприятия, выраженность сухожильных рефлексов (гиперрефлексия), очаговая неврологическая симптоматика, вегетативные расстройства.
Признаки гипертонической энцефалопатии (головная боль, нарушение зрения, тошнота, рвота, нарушения сознания различной степени).
¦ Оценка состояния глазного дна
Ангиопатия сетчатки (спазм артериол, расширение вен); ретинопатия (отек диска зрительного нерва); ангиоретинопатия (отек сетчатки по ходу сосудов); ретинит (спазм артериол и кровоизлияния).
¦ Оценка фетоплацентарной системы
Оценка состояния плода и плаценты по данным ультразвуковой фетометрии, допплерометрии, маточно-плацентарного, плодово-плацентарного и плодового кровотока, а также КТГ и КИГ.
Суммирование клинических и лабораторных показателей позволяет оценить степень тяжести гестоза со значительно большей степенью.
9.8.2. Гестоз легкой степени
1. Позднее начало (конец III триместра беременности, 35—36 нед и позже).
2. Непродолжительное течение (1—2 нед).
3. Основные клинические симптомы имеют слабую выраженность и непостоянный характер. Могут преобладать 1—2 симптома в различном сочетании, отражающие начало развития гестоза: небольшие отеки, патологическая прибавка массы тела, снижение диуреза, никтурия в сочетании с транзиторной артериальной гипертензией в пределах 130/85—140/90 мм рт. ст. и/или суточной потерей белка свыше 300 мг/сут, но не более 1 г/л.
4. Систолическое артериальное давление при легком гестозе повышается на 25—30 %, диастолическое — на 20—30 % от исходного уровня (данные артериального давления до беременности или в сроке 10 нед).
5. При исследовании глазного дна — патологии не выявляется.
6. Состояние пациентки с легким гестозом оценивают как удовлетворительное. Самочувствие особенно не изменяется (небольшая слабость, утомление, повышенная жажда, никтурия).
7. Среднее артериальное давление составляет 105—110 мм рт. ст.
8. Снижение диуреза на 12—15 % при водной нагрузке 1200—1500 мл. Дефицит выделения натрия составляет до 10—15 ммоль/сут.
9. Концентрационная и азотовыделительная функции почек не нарушены. Концентрация мочевой кислоты, креатинина, мочевины не изменены.
10. Может выявляться легкая диспротеинемия (снижение альбумин-глобулинового коэффициента), небольшая гипопротеинемия в плазме крови. Остальные показатели функции печени долгое время находятся в пределах нормы.
11. Не отмечено выраженных изменений осмолярности плазмы (283 мосмоль/кг Н2О).
12. В анализах крови и в коагулограмме отмечаются признаки гемоконцентрации и/или синдрома гиперкоагуляции без признаков развития тромботических осложнений. Тромбоцитопения отсутствует.
13. Система дыхания — без патологических отклонений.
14. При исследовании функции фетоплацентарной системы, как правило, выявляются признаки плацентарной недостаточности: умеренно выраженное снижение маточно-плацентарного и/или плодово-плацентарного кровотока, задержка роста плода отсутствует.
15. Тип кровообращения у матери соответствует эукинетическому или гиперкинетическому. Впрочем, акушеру-гинекологу нередко затруднительно интерпретировать полученные данные об ударном объеме сердца, систолическом индексе, показателях повышенного периферического сопротивления сосудов.
16. С помощью КИГ (см. раздел 4.6) нами установлено снижение антистрессовой устойчивости матери и плода у каждой 3-й беременной с легкойстепенью гестоза, что следует принимать во внимание при ведении родов, осложнившихся аномальной родовой деятельностью, их затяжным течением.
Таким образом, клинические, лабораторные и инструментальные показатели отражают либо начальные этапы развития гестоза, либо его медленное и нетяжелое течение, обусловленное достаточными компенсаторными механизмами по разрушению и выведению ИК.
В первую очередь эти механизмы обеспечиваются здоровой печенью и здоровыми почками. Играет роль оптимальный репродуктивный возраст, который составляет для первородящих 22 года, для повторнородящих женщин — 25—35 лет.
Гестоз у практически здоровых женщин или при позднем его возникновении (конец III триместра беременности), как правило, имеет легкое течение.
9.8.3. Гестоз средней степени тяжести
1. Начало гестоза, его первые клинические признаки, относятся к 30—34 нед.
2. Длительность течения гестоза не превышает 3—4 нед.
3. Клиническая симптоматика более выражена, устойчива и свидетельствует о нарушении функции плаценты, почек, печени, системы гемостаза, эндогенной интоксикации. Состояние пациентки оценивают как среднетяжелое.
4. Отеки могут носить локальный или генерализованный характер, хотя могут быть и не выражены. Нередко женщины с прогрессирующим гестозомограничивают прием жидкости, принимают мочегонные и гипотензивные средства, которые не снижают тяжесть течения гестоза, но искажают его клиническую картину. Видимое внешнее благополучие при длительно текущем гестозе не отражает его истинную тяжесть.
5. Артериальная гипертензия носит почти постоянный характер (140/90—150/100 мм рт. ст.), на фоне которого возникает повышение до цифр 160/105 мм рт. ст. Гипертензия усиливается ночью. Систолическое и диастолическое артериальное давление возрастает на 30—35 % от исходного.
^ Среднее артериальное давление составляет 111 — 127 мм рт. ст., что подтверждает высокое периферическое сосудистое сопротивление.
^ Тип гемодинамики может сохраняться эукинетическим, но чаще принимает вариант гиперкинетического, так как сердцу необходимо преодолевать значительное периферическое сосудистое сопротивление спазмированных артериол и капилляров, чтобы сохранить микроциркуляторное кровообращение.
^ При исследовании глазного дна выявляют ангиопатию сетчатки.
6. Диурез уменьшен на 20—30 %.
7. Снижена клубочковая фильтрация.
8. Суточная потеря белка составляет 1—3 г/л.
9. Содержание креатинина и мочевины несколько повышается (верхняя граница нормы). Количество креатинина составляет 1,15— 1,3 ммоль/л, остаточный азот — 10—30 ммоль/л.
10. Дефицит выделения натрия с мочой увеличивается до 15—25 ммоль/сут, а задержка жидкости в тканях — до 15—25 %.
11. Характерным признаком поражения печени при гестозе является снижение содержания белка и белковых фракций. Гипопротеинемия составляет 60—55 г/л, выражены гипоальбуминемия, диспротеинемия.
При гипокинетическом типе системной гемодинамики гестоз средней тяжести может принять быстрое прогрессирующее ухудшение и перейти в тяжелую или очень тяжелую степень, когда разовьется та или иная органная функциональная недостаточность (острая почечная, печеночная, плацентарная, церебральная), короче — полиорганная.
Нередко гестоз развивается сравнительно недавно, сразу принимает среднетяжелое или даже тяжелое течение. Чаще всего это имеет место у беременных с экстрагенитальными или аутоиммунными заболеваниями.
В классическом варианте среднетяжелый гестоз развивается после легкого или длительного течения.
За счет острого системного эндотелиоза, открытия крупных пор в сосудах почек в моче возрастает концентрация белка (альбумина), появляются форменные элементы крови, цилиндры.
^ Прогрессируют признаки гиперкоагуляции как эквиваленты хронического внутрисосудистого свертывания крови (ДВС-синдром).
^ Повышается вязкость крови (гематокритное число 35—39).
^ Нарастает гемоконцентрация (повышение содержания гемоглобина и эритроци-тов).
^ Снижается СОЭ.
^ ВСК и ВК укорачиваются.
^ Снижается количество тромбоцитов и фибриногена (потребляются на внутрисосудистое образование микротромбов).
^ Снижается содержание плазминогена и антитромбина III (признак нарушения равновесия свертывающего и противосвертывающего звеньев системы гемостаза).
^ Может развиться анемия не только как признак сниженного содержания железа в сыворотке крови, но и как следствие разрушения эритроцитов при наличии микроангиопатии и микротромбообразования в системе микроциркуляции.
^ Плод отстает в развитии на 1—2 нед, могут иметь место признаки хронической гипоксии. Оценка состояния фетоплацентарной системы чаще всего выявляет ФПН I—II степени (снижение МПК, ФПК, внутриплацентарного и плодового кровотока).
^ При КИГ обнаружено снижение сердечно-легочных, сердечно-сосудистых и нейрогуморальных регуляторных механизмов, существенное снижение антистрессовой устойчивости у матери и плода.
Нередко беременность осложняется угрозой преждевременных родов. При УЗИ регистрируются опережающее созревание плаценты, наличие в структуре плаценты кальциноза, кистозных полостей, утолщение базальной мембраны (при морфологическом исследовании плаценты подтверждается наличие толстого фибринового слоя, геморрагических и ишемических инфарктов, уменьшение размеров).
Антистрессовая устойчивость снижена у каждой второй женщины с гестозом среднетяжелого течения, у плодов до 70—75 %.
Клиническими признаками, позволяющими заподозрить коагулопатию потребления, являются артериальная гипертензия с высоким диастолическим давлением, снижение диуреза, изменение ЧСС (тахикардия или брадикардия), бледность кожных покровов, ухудшение состояния. В системе гемостаза возникает диссоциация компонентов: при выраженной гиперкоагуляции снижается число тромбоцитов и повышается фибринолитическая активность.
Развитие генерализованного внутрисосудистого свертывания крови означает опасность для жизни и здоровья беременной (роженицы или родильницы), плода и новорожденного.
К скрининговым лабораторным тестам в оценке гестоза средней степени тяжести относится определение:
• времени свертывания крови;
• времени кровотечения;
• протромбинового времени;
• АЧТВ (активированное частичное тромбопластиновое время);
• количества тромбоцитов.
Тесты, подтверждающие ДВС-синдром и его фазы развития:
• выявление фибрин-мономеров;
• димеры;
• продукты деградации фибриногена (ПДФ);
• тромбиновое время;
• антитромбин III;
• протеин С;
• протеин S;
• плазминоген;
• ?2-макроглобулин;
• наличие тромбина в крови.
Среднетяжелый гестоз относится к неуклонно прогрессирующему, прогноз которого предусмотреть трудно.
Высокие компенсаторные возможности молодых женщин позволяют иногда довольно долго сохранять видимое равновесие в системах регуляции и не переходить границу декомпенсации. Однако клинические и выявляемые лабораторные и инструментальные изменения при среднетяжелом гестозесвидетельствуют о напряжении и снижении функциональных возможностей плаценты, печени, почек, гемостаза и иммунитета.
Любой провоцирующий фактор (стресс, боль, родоразрешение, неадекватное лечение, нарушение питания, водная и солевая нагрузка, присоединение инфекции и др.) может быстро перевести гестоз средней тяжести в тяжелый или даже особо тяжелый, к которому относится преэклампсия и эклампсия.
9.8.4. Тяжелый гестоз
Тяжелый гестоз, как правило, длительно текущий, с первоначальным атипичным, стертым клиническим течением. Всегда сочетанный.
До 20—22-недельного срока ведущими симптомами являются признаки фонового заболевания (эссенциальная гипертоническая болезнь, пиелонефрит, хронический гломерулонефрит, инфекция, аутоиммунные заболевания, сахарный диабет, гипоталамический синдром).
В плаценте, исходно развивающейся в неблагоприятных условиях, рано (в 20—24 нед) повышается проницаемость микроканалов для белковых антигенов плода; запускается механизм блокирования иммунологической толерантности, образуются ЦИК.
Быстро, иногда скачкообразно, на фоне мнимого благополучия формируются:
• многочисленные и глубокие нарушения микроциркуляции и метаболизма, микроангиопатии, микротромбообразование;
• системный острый эндотелиоз (синдром системного воспалительного ответа на агрессивное воздействие патогенных ЦИК);
• вовлечение системы гемостаза;
• полиорганная недостаточность;
• тяжелый эндотоксикоз.
Основные клинические и лабораторные характеристики тяжелого гестоза следую-щие.
^ Раннее начало, во II триместре, в сроки после 20 нед — 22—24—27 нед беременности.
^ Длительное течение, превышающее 4—5 нед гестации.
^ Не просто выраженность клинической симптоматики, а максимальное проявление нескольких или всех симптомов гестоза.
^ На первое место выступают гипертензия и протеинурия.
^ На фоне стабильной гипертензии (140/90— 160/100 мм рт. ст.) артериальное давление периодически повышается до критического уровня — 170/110 мм рт. ст. и выше. При критически высокой гипертензии (170/110 мм рт. ст. и выше) повышается проницаемость эпителия ГЭБ, ионы Mg2+ «уходят» из клетки, замещаясь ионами Са2+, что может вызвать приступ тонических и клонических судорог (приступ эклампсии). Повышенная проницаемость сосудов головного мозга ведет к периваскулярному отеку вещества мозга (преэклампсия) и потере сознания (эклампсия).
^ Среднее артериальное давление при тяжелом гестозе составляет 128—130 мм рт. ст. и выше, что эквивалентно артериальному давлению 180/120-190/130 мм рт. ст.
^ Суточная протеинурия составляет 4—5 г и более. Высокая протеинурия — 10—15 г/сут и генерализованные массивные отеки (анасарка) свидетельствуют о наличии фонового заболевания почек (хронический гломерулонефрит или тяжелый пиелонефрит).
^ Для тяжелого гестоза характерны снижение диуреза более чем на 30—40 %, олигурия (суточное выделение мочи менее 1 л); при этом нарушаются в значительной степени все функции почек, в том числе функция регуляции артериального давления.
^ Изменения кровотока, микроциркуляции в печени, образование множества внутрисосудистых тромбов, отложение фибрина в синусах,
отек ткани приводят к снижению детоксикационной и белково-синтезирующей функции печени.
^ В плазме крови диагностируется низкая концентрация белка (ниже 60 г/л).
^ В оценке тяжелого гестоза большое значение имеет степень выраженности гипопротеинемии, диспротеинемии, гипоальбуминемии.
^ Хронический ДВС-синдром характеризуется коагулопатией потребления и может временно перейти в подострую форму (клинически проявляется признаками преэклампсии). Однако чаще всего неустойчивая подострая форма ДВС-синдрома вновь переходит в хроническую гиперкоагуляцию, особенно при адекватном лечении тяжелого гестоза или быстром родоразрешении пациентки.
^ Прогрессирует тромбоцитопения. В первоначальных анализах количество тромбоцитов составляет 300,0 • 109/л, затем они снижаются до 100,0-109/л и ниже.
^ Постепенно уменьшается количество фибриногена, содержание плазминогена и антитромбина III, возрастает уровень тромбина, ПДФ, РКМФ, фибронектина, фактора Виллебранда.
^ Снижается такая жесткая константа, как коллоидно-осмотическое давление плазмы крови (15 мм рт. ст.).
А При тяжелом гестозе гиповолемия может соответствовать недостатку в циркулирующем русле 1500—1900 мл плазмы.
^ Несоответствие ОЦК, ОЦП емкости сосудистого русла, нарушение регуляции артериального давления со стороны почек, надпочечников, вегетативной нервной системы обусловливают высокую гипертензию и различные вегетативные расстройства.
^ Состояние беременных с тяжелым гестозом оценивают как тяжелое. Пациентки предъявляют жалобы, обусловленные высокой гипертензией и эндогенной интоксикацией: плохое самочувствие, тревожный сон, нехватка воздуха, одышка, сердцебиение, раздражительность, парестезии.
^ Клиническая симптоматика отражает системную полиорганную недостаточность. Отеки могут быть массивными, генерализованными (анасарка) или незначительными.
^ Неблагоприятными симптомами являются олигурия, повышение диастолического артериального давления, снижение пульсового давления, гипопротеинемия.
^ В моче, как правило, определяются цилиндры, эритроциты, нередко — бакте-рии.
^ Креатинин крови повышен (0,1232 ммоль/л), остаточный азот 33—100 ммоль/л, скорость клубочковой фильтрации 30 мл/мин и менее, почечный плазмоток 300 мл/мин и ни-же.
^ Гиперкреатинемия может свидетельствовать о почечно-печеночной недостаточности. При этом уровень мочевины в крови может быть повышен незначительно, а коэффициент креатинин/остаточный азот достигает 21—25.
^ Поражения печени при тяжелом гестозе могут носить разнообразный характер: от слабовыраженных нарушений до развития крайне тяжелых состояний: острый жировой гепатоз (ОЖГ), HELLP-синдром, почечно-печеночный синдром сочетанной недостаточности.
^ В основе поражения печени лежит расстройство синтеза альбумина и нуклеиновых соединений, выполняющих роль коферментов и обеспечивающих обмен белков, жиров и углеводов.
^ Снижение синтеза факторов свертывания крови (прокоагулянтных белков) приводит к геморрагическому диатезу, тромбоцитопении и тромбоцитопатии.
Для тяжелого гестоза свойственны глубокие нарушения в плаценте и у плода. Опережающее созревание плаценты может достигать 3—4 нед и больше.
У плода чаще всего имеет место выраженная хроническая гипоксия, задержка роста (на 2—3 или 3—4 нед).
Строгого параллелизма между тяжелым состоянием матери и плода не наблюдается. Иногда при очень тяжелом гестозе состояние плода сохраняется относительно удовлетворительным. С другой стороны, новорожденные от матерей с тяжелым гестозом, как правило, маловесные, ослабленные, нередко с врожденным ДВС-синдромом.
При допплерометрии показатели маточно-плацентарного и плодово-плацентарного кровотока могут быть столь нарушенными (исчезновение диастолического компонента), что требуется немедленное родоразрешение даже при глубоко недоношенной беременности.
При хронической гипоксии у плода нарушение кровотока регистрируется в пуповине, аорте, внутренней сонной артерии. В тяжелых случаях плод переносит централизацию кровообращения (перераспределение потоков крови, направленных на сохранение мозгового, внутрисердечного и печеночного кровотока). Может возникнуть гипоперфузия мозга, что приводит к нарушению мозгового кровообращения во внутриутробном периоде. Изменяется также внутрисердечная гемодинамика плода, подтверждающая феномен централизации кровообращения. Обращает на себя внимание, что у беременных с тяжелой степенью гестоза снижены все показатели биофизического профиля плода.
Нарушены как «острые» маркеры, определяющие степень тяжести гипоксии: реактивность сердечно-сосудистой системы, дыхательная и общая двигательная активность, мышечный тонус плода, так и «хронические», характеризующие ее длительность: объем околоплодных вод, структура плаценты, патологические включения. Имеет место ареактивный нестрессовый тест, нарушение регулярности, ритмичности дыхательных движений.
Перенесенная централизация кровообращения у плода сопровождается снижением почечного кровотока, маловодием, нарушением микроциркуляции в легких, разрушением сурфактантной системы, поэтому у новорожденных нарушение мозгового кровообращения нередко сочетается с дистресс-синдромом и пневмопатией.
Итак, при тяжелом гестозе у плода имеет место ЗВУР, хроническая гипоксия. У матери — тя-желые нарушения микроциркуляции (перфузии) в жизненно важных органах вплоть до дистрофи-ческих изменений на уровне клеток (цитолиз).
9.8.5. Преэклампсия
Преэклампсия — критическое, но обратимое состояние, предшествующее самой тяжелой форме гестоза — эклампсии.
Сущность этой патологии заключается в снижении мозгового кровообращения в сочетании с генерализацией системных нарушений печени, почек, гемостаза, гемоликвородинамики, легких, сердечно-сосудистой системы. Однако нарушения эти обратимы. И при срочном родоразрешении, адекватной терапии прогноз может быть благоприятным.
Преэклампсия — это довольно кратковременное ухудшение состояния пациентки, отражающее временный переход хронического ДВС-синдрома в неустойчивую подострую субкомпенсированную фазу. Она может реализоваться в приступ эклампсии и постэклампсическую кому, геморрагический синдром либо вновь перейти в хроническую стадию ДВС-синдрома, свойственную тяжелому гестозу.
ДВС-синдром является обязательным компонентом тяжелого гестоза, преэклампсии, эклампсии и других критических состояний.
Известно, что в основе развития ДВС-синдрома лежит рассеянное свертывание крови в сосудах мелкого калибра, что вызывает блокаду микроциркуляции, хроническую гипоксию, ацидоз и нарушение функции жизненно важных органов. При прогрессирующем и тяжелом гестозенарушается прежде всего сосудисто-тромбоцитарное звено, происходит активация тромбоцитарной агрегации, имеют место тяжелые поражения эндотелия сосудистой стенки и, таким образом, неизменно развивается тромбогеморрагический синдром.
Ухудшение состояния пациентки, наблюдаемое при эклампсии, свидетельствует об истощении противосвертывающих механизмов (антитромбина III, плазминогена), которые расходуются на инактивацию тромбина и ряда активированных прокоагулянтных факторов.
Преэклампсия и эклампсия — это ситуация скачкообразно изменившейся и глубокой патологии со стороны ЦНС.
Для преэклампсии характерна известная клиническая картина: на фоне прогрессирующего гестоза ухудшается состояние пациентки, появляются типичные жалобы на головную боль, бессонницу, тошноту, рвоту, нарушение зрения (следствие гипертонической энцефалопатии, отека диска зрительного нерва, кровоизлияний в сетчатке глаза или даже ее отслойки).
Боли в эпигастральной области или в правом подреберье свидетельствуют о напряжении капсулы печени, а также о возникновении множественных мелкоточечных кровоизлияний по ходу пищевода и в область чревного сплетения. Может иметь место судорожная готовность (гиперрефлексия).
Ухудшение периферического кровообращения проявляется характерной бледностью кожных покровов, иногда акроцианозом, мраморностью кожи.
К симптомам преэклампсии следует отнести повышение артериального давления до критического уровня (170/110 мм рт. ст.) и выше, при котором может нарушиться ауторегуляция мозгового кровотока, а также олигурию (диурез 600 мл и ниже), низкий часовой диурез (менее 60 мл/ч), генерализованные отеки (анасарка), кожный геморрагический синдром в виде петехий.
При динамическом наблюдении за пациенткой к симптомам преэклампсии следует также отнести отрицательную динамику: повышение диастолического давления (свыше 110 мм рт. ст.), изменение частоты пульса: (тахикардия 120— 130 уд/мин), двигательное и психическое возбуждение или угнетение, снижение сухожильных рефлексов, ухудшение лабораторных показателей (гипопротеинемия).
В крови возрастает содержание мочевой кислоты, которое отражает снижение объема плазмы.
Исследование системы гемостаза позволяет выявить коагулопатию потребления с начинающейся генерализацией фибринолиза и протеолиза (угроза кровотечения, кровоизлияний). Диссоциация звеньев гемостаза проявляется, с одной стороны, гиперкоагуляцией (по общим коагуляционным тестам), с другой — истощением факторов свертывания крови (фибриногена, факторов V, VIII, XIII), нарушением сосудисто-тромбоцитарного звена. Последнее характеризуется признаками централизации кровообращения (бледность кожных покровов в сочетании с высокой гипертензией и снижением диуреза) и тромбоцитопенией. В крови накапливаются ингибиторы свертывания крови и агрегации, а также продукты деградации фибриногена и фибрина, повышается содержание ПДФ и РКМФ; в мазке крови — обломки эритроцитов (феномен фрагментации).
Следует обращать внимание на содержание ферментов печени (АсАТ, АлАТ, ЛДГ, АДГ), которое может указать либо на развитие HELLP-синдрома (гиперферментемия), либо на опасность ОЖГ (нормальное или сниженное содержание ферментов).
Преэклампсия есть следствие не только блокады микроциркуляторного сосудистого русла осаждающимся фибрином, агрегантами клеток и продуктами фибринолиза и протеолиза, но и глубокого повреждения эндотелия. Нарушение микроциркуляции, снижение кровоснабжения жизненно важных органов наиболее выражены в почках, ЦНС, легких. В связи с этим при преэклампсии наблюдаются симптомы острой почечной недостаточности, которая проявляется олигурией, иногда анурией, низкой относительной плотностью мочи, наличием в моче большого количества белка, свободного гемоглобина, цилиндров, эритроцитов. В крови повышается содержание мочевой кислоты, мочевины, креатинина.
Ведущими клиническими симптомами, позволяющими диагностировать преэклампсию, являются признаки начинающегося отека мозга.
Причины набухания вещества мозга связаны с артериальной гипертензией, снижением мозгового кровотока, метаболическими расстройствами водного и электролитного баланса, гипоосмолярным синдромом. Однако на стадии преэклампсии еще не нарушена проницаемость ГЭБ.
55. Методика осмотра последа и определение его целостности.
После полного рождения последа необходимо убедиться в его целости. Для этого послед, обращенный материнской поверхностью вверх, кладут на гладкий поднос или руки акушерки и внимательно осматривают сначала плаценту, а затем оболочки. Если имеются дефекты дольки или части дольки, срочно под наркозом производят ручное удаление остатков плаценты, вводя руку в полость матки. При осмотре оболочек (см.рис.) выясняют их целостность, а также обращают внимание на отдаленность места разрыва от края плаценты, что позволяет определить расположение плацентарной площадки: чем ближе к краю плаценты произошел разрыв оболочек, тем ниже расположение плаценты в матке.
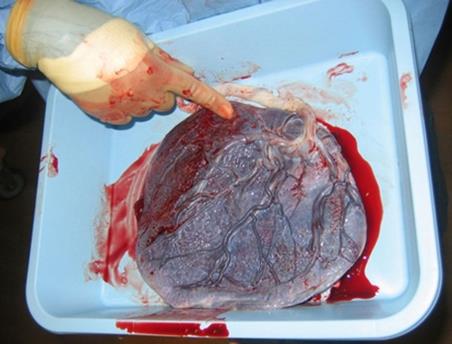 Одновременно в оболочках выявляют кровеносные сосуды с целью обнаружения добавочной дольки плаценты. Если в оболочках имеются сосуды и на которых нет дольки плаценты, значит, она задержалась в полости матки. Для ее удаления проводят ручное обследование матки. Если в полости матки задержались оболочки без плацентарной ткани, то необходимо под надзором также удалить их рукой, введенной в полость матки, даже если кровотечение не наблюдается.
Одновременно в оболочках выявляют кровеносные сосуды с целью обнаружения добавочной дольки плаценты. Если в оболочках имеются сосуды и на которых нет дольки плаценты, значит, она задержалась в полости матки. Для ее удаления проводят ручное обследование матки. Если в полости матки задержались оболочки без плацентарной ткани, то необходимо под надзором также удалить их рукой, введенной в полость матки, даже если кровотечение не наблюдается.
Убедившись в целости последа, определяют его массу и размер площади материнской поверхности плаценты. После осмотра последа с помощью градуированного цилиндра определяют количество крови, потерянной роженицей (включая ретроплацентарную кровь). Наружные половые органы, нижнюю часть живота и внутренние поверхности бедер обмывают теплым дезинфицирующим раствором с жидким мылом. После этого осматривают наружные половые органы, включая преддверие влагалища и промежность, чтобы определить их целость, с помощью влагалищных зеркал — стенки влагалища и шейку матки. Осмотр с помощью зеркал производят на гинекологическом кресле или родовой кровати. С использованием обезболивания все обнаруженные разрывы зашивают.
Данными о состоянии последа, родовых путей дополняют записи, внесенные в историю родов. Сведения о целости последа в связи с особой важностью этого вопроса подписывает осмотревший послед врач.
• Следует всегда помнить, что роженицы в последовом периоде нетранспортабельны.
После рождения последа родившая женщина называется родильницей.
Первые 2 ч после родов родильницу оставляют в родильном зале, наблюдая за ее общим состоянием, пульсом, артериальным давлением, состоянием матки, характером кровяных выделений. Через 2 ч после родов, если все обстоит благополучно, родильницу переводят из родильного зала в послеродовое отделение.
56. Оценка кровопотери при родах. Предел допустимой кровопотери.
ассивная кровопотеря при многих видах акушерской патологии является наиболее частой причиной тяжелых осложнений со стороны матери, плода и новорожденного. Предупреждение их в значительной мере определяется своевременным началом компенсации кровопотери и неотложным выполнением акушерского пособия.
Реакция беременной женщины на острую кровопотерю имеет ряд особенностей. Объясняется это тем, что к концу беременности в организме женщины наступают закономерные изменения в системе гемостаза и гемодинамики. Устанавливаются свои нормы параметров кровообращения, наступает адаптация сердечно-сосудистой системы к состоянию так называемой физиологической гиперволемии беременных (Е. М. Вихляева, 1977).
Система органов кровообращения у беременных и рожениц находится не только под регулирующим воздействием нейрогуморальных и нейроэндокринных факторов, но и рефлекторных влияний, поступающих из зоны маточно-плацентарного кровообращения, от состояния газообмена у плода.
Яндекс.ДиректВсе объявленияОбеденные группы! Обеденные группы по уникальным ценам. Бесплатная доставка!Адрес и телефон pletenka.net
По мере развития беременности сердечно-сосудистая система постепенно адаптируется к повышенной нагрузке кровообращения. Она складывается из следующих основных факторов: развития маточно-плацентарного круга кровообращения, увеличения объема циркулирующей крови (ОЦК), повышения периферического сосудистого тонуса. Указанные выше приспо-собительные механизмы проявляются в так называемой «перемежающейся гипертонии» у беременных и рожениц (Г. М. Шполянский, 1943; Ю. И. Аркусский, 1947).
Общеизвестен факт повышенной лабильности сосудистого тонуса у беременных, что проявляется неустойчивостью артериального и венозного давления.
Особо важное значение в аспекте неотложной инфузионно-трансфузионной терапии приобретает правильная ориентация анестезиолога и акушера в оценке величины кровопотери, допустимых колебаний показателей артериального давления и объемных параметров массы циркулирующей крови у беременных и рожениц. Именно на эти основные показатели приходится ориентироваться при решении вопроса о скорости и объеме возмещения кровопотери в связи с акушерским кровотечением.
Как было указано выше, объем циркулирующей крови увеличивается по мере развития беременности. Максимум ОЦК достигает в III триместре беременности — между 28-й и 36-й неделями. Увеличение массы циркулирующей крови к концу беременности может возрастать на 20—30% (X. С. Сабуров, 1969).
Средние показатели ОЦК в этот период находятся в пределах 4820—5460 мл. Прирост общей массы крови в основном происходит за счет плазменного компонента. Увеличение объема плазмы может доходить до 800—1200 мл, эритроцитов — до 180—220 мл. Гематокрит несколько снижается.
К концу беременности в организме женщины создается своеобразное состояние гидремии, когда снижается гематокритная величина, наступает умеренно выраженная эритроцитопения, снижаются показатели гемоглобина, белков плазмы. Указанные изменения не выходят за пределы физиологических колебаний лишь при нормально протекающей беременности. При осложненном ее течении, например тяжелом токсикозе, количественные и качественные показатели ОЦК резко снижаются. Это обуславливает при нефропатии пониженную сопротивляемость беременных, рожениц и родильниц к кровопотере и делает необходимым осуществлять переливание крови и кровезаменителей в значительно большем объеме—на 20—40% превышающем кровопотерю.
Бо время родов отмечаются наибольшие колебания в объеме циркулирующей крови и ее компонентов. Это происходит за счет периодической мобилизации ее из так называемых депо крови (печени, селезенки), ускорения кровотока, периодического дополнительного выброса крови из системы маточно-плацентарного круга кровообращения и целого ряда других рефлекторных механизмов.
В раннем послеродовом периоде имеет место значительное снижение всех объемных величин ОЦК — массы циркулирующей крови, плазмы, эритроцитов, гемоглобина. Однако указанные изменения при нормальном течении родов не выходят за пределы допустимых колебаний и, следовательно, не требуют специальной коррекции. •
Таким образом, при неосложненном течении беременности, родов и послеродового периода обычно не возникает потребность в переливании крови и кровезаменителей. Кровопотеря во время родов достигает 200—350 мл. Она является физиологической и легко компенсируется указанными выше адаптационно-приспособительными реакциями.
Динамика артериального и венозного давления во время физиологических родов также претерпевает определенные изменения. Как систолическое, так и диастолическое давление по мере развития родового акта умеренно повышается. Максимум повышения совпадает с сокращением матки во втором периоде родов — во время потуг {Л. С. Персианинов, В. Н. Демидов, 1977).
Яндекс.ДиректВсе объявления  Мужское здоровье Узнай больше о мужском сексуальном здоровье на ochenprosto.ruochenprosto.ru Есть противопоказания. Посоветуйтесь с врачом.
Мужское здоровье Узнай больше о мужском сексуальном здоровье на ochenprosto.ruochenprosto.ru Есть противопоказания. Посоветуйтесь с врачом.
Следовательно, обобщая имеющиеся данные по разделу особенностей кровообращения во время беременности и родов, следует указать, что в этот период возникает ряд приспособительных реакций со стороны сердечно-сосудистой системы, которые позволяют удерживать в «физиологическом» равновесии функцию кровообращения по мере прогрессирования беременности, во время родов, в ближайшем послеродовом периоде. Применительно к задачам трансфузиологии важно знать, что у здоровых беременных, рожениц и родильниц изменения в функции кровообращения, сердечно-сосудистой системе, показателях гемодинамики носят лишь временный приспособительный характер. После родов они претерпевают быстрое обратное развитие.
Максимальная мобилизация адаптационно-компенсаторных реакций, направленных на стабилизацию гемодинамики при акушерских кровотечениях, оказывается несовершенной при утомлении в родах, слабости и дискоординации родовой деятельности, тяжелом токсикозе, наличии у беременной врожденного или приобретенного порока сердца, гипертонической болезни, предшествующей анемии, гиповолемии и другой экстрогенитальной патологии.
Казалось бы, что с позиций неотложной трансфузиологии острая массивная кровопотеря в акушерстве не имеет больших отличий от кровотечений в любой клинической специальности, а тяжесть симптоматики не зависит от источника кровотечения. Однако накопленный, нами опыт свидетельствует о наличии целого ряда особенностей акушерских кровотечений, которые относятся как к механизму гемостаза, так и к проведению инфузионно-трансфузионной терапии.
58. Оценка состояния новорожденного по Апгар. Признаки незрелости плода.
Признаки незрелости, как правило, обнаруживаются у недоношенного малыша. Однако эти признаки могут быть и у детей доношенных (при многоплодной беременности, например). У незрелого новорожденного ребенка функционирование органов и систем отличается недостаточной активностью. Незрелому ребенку труднее адаптироваться к новым условиям жизни. По причине слабости организма такой ребенок более подвержен инфекционным заболеваниям.
Признаки незрелости плода следующие:
♦ вес тела меньше 2500 граммов, рост - до 45 сантиметров;
♦ при рождении слабый крик;
♦ движения сразу после рождения недостаточно активные;
♦ могут отсутствовать такие важные врожденные рефлексы, как сосательный, глотательный, защитный рефлекс языка (так как ребенок не тфоглатывает пищу и не выталкивает ее языком из полости рта. она может попасть в легкие, и тогда развивается асиирационная пневмония);
♦ кожные покровы имеют красноватый цвет;
♦ почти все тело покрыто пушковыми волосами (лануго);
♦ ушные раковины плотно прилегают к голове, хрящи ушных раковин на ощупь мягкие;
♦ ногти у ребенка недоразвиты:
♦ у мальчиков яички не опущены в мошонку - расположены либо в паховых каналах, либо в брюшной полости;
♦ у девочек половая щель открыта;
♦ возможны проявления диспепсии; причина возникновения диспепсии у незрелого плода - в недостаточно активной деятельности желудочно-кишечного тракта; в пищеварительной системе вырабатывается меньшее, чем необходимо, количество пищеварительных соков; кроме того, содержащиеся в этих соках ферменты имеют низкую активность.
При условии хорошо организованного медицинского обслуживания (частое наблюдение ребенка врачом на дому, специфическая профилактика рахита с двухнедельного возраста, расчет питания один раз в месяц, при необходимости - обеспечение донорским молоком и т.д.), внимательного ухода со стороны родителей, при правильном вскармливании недоношенный или незрелый ребенок вполне может «наверстать упущенное», и уже в течение нескольких первых месяцев жизни ликвидировать те или иные отставания в физическом н психическом развитии.
59. Правила обработки швов на промежности снятие швов с промежности.
Дата добавления: 2015-08-04; просмотров: 4696;
