ГЛАВА 355. БОЛЕЗНИ ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ
А.К.Эсбари (A.K.Asbury)
Периферическая невропатия — это общий термин, указывающий на поражение периферического нерва любой этиологии. Основные процессы, приводящие к поражению мышц и нервов, достаточно полно охарактеризованы в гл. 354. Цель же данной главы — дать, основываясь на вышеупомянутом базисе, широкий обзор периферических невропатий человека, а также создать логическую диагностическо-поисковую схему, которая сможет помочь врачу установить правильный диагноз и предпринять адекватные лечебные меры (рис. 355-1).
Общее описание невропатических синдромов
Прототипом картины полиневропатии являются состояния, возникающие при интоксикациях или метаболических невропатиях. Первыми признаками невропатии служат сенсорные расстройства, проявляющиеся ощущением покалывания, пощипывания, жжения, лентообразной дизестезии в выпуклых частях подошвы и в кончиках пальцев стоп; это ощущение может распространяться на всю подошву. Характерны симметричность симптомов и их постепенное ослабление к периферии, но иногда
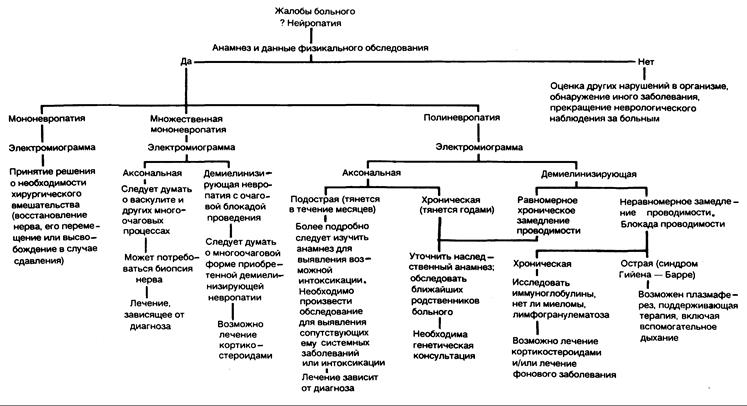
Рис. 355-1. Схема обследования больных с периферическими невропатиями. (Из: Asbury, 1983.)
дизестезия появляется в одной стопе несколько раньше, чем в другой, или выражена более значительно. Чрезвычайно важно не спутать полиневропатию с множественной мононевропатией (mononeuropathy multiplex). Полиневропатия легкой степени, как правило, не сопровождается какими-либо объективными моторными или сенсорными симптомами.
По мере прогрессирования болезни появляются определенные пансенсорные выпадения на обеих стопах, исчезают ахилловы рефлексы, возникает слабость тыльного сгибания пальцев стоп, особенно на больших пальцах. Иногда заболевание начинается с ощущения больным слабости в стопах, с ослабления дорсального сгибания пальцев и самих стоп без каких-либо субъективных сенсорных симптомов. По мере ухудшения состояния пациента потеря чувствительности усугубляется; происходит это центрипетально по типу «чулка», однако степень выраженности этого нарушения различна. Больной может жаловаться на онемение в стопе, он ощущает ее «деревянной» или говорит, что «ходит» как бы на ампутированных конечностях, на «культяшках». Больные с трудом передвигаются на пятках, при этом иногда стопы могут как бы шлепать по полу. Позже исчезает коленный рефлекс, а провисание стопы становится более заметным. Ко времени, когда сенсорные расстройства достигают верхних отделов голени, дизестезия, как правило, распространяется уже до кончиков пальцев. Степень спонтанной боли весьма варьирует, но нередко она довольно сильная. Легкие раздражения в области гипестезии больные ощущают извращенно (гиперпатия). Неустойчивость походки может быть непропорциональной мышечной слабости вследствие потери проприоцептивной чувствительности. При прогрессировании болезни патологический процесс распространяется центрипетально, причем это происходит очень постепенно и симметрично, сопровождаясь пансенсорной потерей чувствительности. Развиваются атрофия мышц, арефлексия и мышечная слабость, преобладающая в экстензорах по сравнению с соответствующими флексорами. Ко времени, когда расстройства чувствительности распространяются до середины бедра, на нижней части живота, как правило, уже возникает зона гипестезии в форме «тента». Она постепенно расширяется, вершина ее направлена вверх к грудине. Больной уже не может ни стоять, ни ходить, ни держать в руках предметы. В наиболее тяжелых случаях нарушаются вентиляционная функция легких и деятельность сфинктеров. Гипестезия, возникающая на макушке головы, обычно распространяется радиально по обоим тройничным нервам и по СII. Следует отметить, что нервные волокна поражаются в соответствии с длиной аксона, независимо от спинномозгового нервного корешка и распределения нервов по стволам. Вот почему для описания характера распространения расстройств чувствительности так подходит термин «чулки-перчатки». Как правило, моторные нарушения развиваются также постепенно, локализуются дистально и симметрично.
Течение невропатических синдромов крайне разнообразно. Различны скорость развития симптоматики, волнообразность течения и разная степень тяжести болезни, наличие или отсутствие положительных моторных или сенсорных симптомов, их симметричность и локализация (проксимально или длительно распространяется поражение, вовлечены нижние или верхние конечности), преобладание моторных или сенсорных нарушений и, наконец, степень вовлеченности в патологический процесс больших или малых нервных волокон. Электродиагностическими методами определяют, преобладает ли аксональное поражение или демиелинизирующий процесс.
Выявление и диагностика невропатии
Ключ к диагнозу специфической периферической невропатии нередко находится в оставленных без внимания или полностью забытых событиях, случившихся за несколько недель или месяцев до появления симптомов болезни. Поэтому пациента следует тщательно опросить о недавно перенесенных вирусных заболеваниях, о начале приема новых лекарственных препаратов, о возможных контактах с потенциально токсичными растворителями, пестицидами или тяжелыми металлами. Необходимо установить, нет ли у него каких-либо других системных симптомов заболевания, нет ли подобных симптомов у членов семьи больного или его коллег по работе. Не следует забывать спросить об отношении больного к алкогольным напиткам и о сопутствующих заболеваниях. Больного нужно спросить, будет ли он чувствовать себя совершенно здоровым, если освободить его от невропатических симптомов. Важно узнать, как началось заболевание. Даже при дистальной полиневропатии первые симптомы могут появиться на подошве одной из стоп за несколько дней или даже за неделю до обнаружения других симптомов. Обычно больной описывает неврологические расстройства, начавшиеся дистально и постепенно, которые упрямо и симметрично распространяются в центрипетальном направлении. Покалывающие дизестезии обычно появляются в кончиках пальцев стоп, когда подобные же нарушения достигают уже уровня коленных суставов. Очень важно уточнить при этом, не появилась ли дизестезия в соответствии с иннервацией одного из пальцевых нервов, сначала поразив половину пальца, а затем постепенно распространившись на весь палец. Такой характер распространения поражения весьма характерен для многоочагового процесса (множественная мононевропатия), что можно встретить при системных васкулитах или криоглобулинемии.
Эволюция невропатии весьма разнообразна: иногда это быстро прогрессирующее ухудшение (в течение нескольких дней), а иногда — безболезненный процесс, тянущийся годами. Медленно прогрессирующие полиневропатии, длящиеся более пяти лет и характеризующиеся атрофией дистальных мышц и их слабостью при отсутствии или незначительных нарушениях со стороны чувствительной сферы, чаще всего носят наследственный характер. Исключения составляют диабетическая полиневропатия и парапротеинемическая невропатия, при которых прогрессирование идет очень медленно и незаметно в течение 5—10 лет. Аксональные дегенерации токсического или метаболического происхождения чаще развиваются в течение нескольких недель (а иногда года и более), а скорость прогрессирования демиелинизирующих невропатий отличается большой вариабельностью, колеблясь от нескольких дней, как это бывает при синдроме Гийена—Барре, до многих лет при других невропатиях подобного рода.
Выраженные колебания в течении невропатии обусловлены: 1) волнообразным течением невропатий и 2) наличием повторного токсического воздействия. Медленные волны ухудшения и улучшения состояния больных в течение нескольких недель или месяцев (что отражает изменения активности патологического процесса при невропатии) не следует путать с колебаниями выраженности симптоматики в отдельные дни или даже часы в течение суток. Последнее свойственно всем невропатиям. В качестве примера можно привести синдром канала запястья, когда дизестезия может быть очень выраженной ночью и не проявляться в течение дня.
При полиневропатиях симптоматика характеризуется четкой симметричностью. Если при ходьбе больного «хлопает» лишь одна стопа, значит, патологический процесс не симметричный и, следовательно, возникает предположение о возможности мультифокального процесса. Кроме того, при приобретенных симметричных полиневропатиях экстензоры и абдукторы слабеют в большей степени, чем флексоры и аддукторы. Следовательно, мышечная слабость в нижних конечностях часто охватывает малоберцовые и передние большеберцовые мышцы, что приводит к недержанию стопы, а не икроножную группу мышц, где расположены инверторы стопы. При большинстве невропатий нижние конечности поражаются более резко, чем верхние, а дистальные мышцы — в большей мере, чем проксимальные. Однако из этого правила имеются исключения. Так, например, при свинцовой невропатии преобладающим может быть двустороннее «недержание» кисти или при порфирийной невропатии верхние конечности могут быть поражены больше, чем нижние, а проксимальные мышцы — в большей степени, чем дистальные. При неврологическом осмотре необходимо пальпировать нервные стволы, чтобы установить возможное их увеличение. При мононевропатиях следует тщательно пальпировать весь «подозреваемый» нервный ствол для выявления в нем очаговых утолщений. При этом можно выявить наличие нейрофибром, локальную точечную болезненность, феномен Тинеля (распространение ощущения покалывания по сенсорной территории нерва при перкуссии по ходу нервного ствола), появление боли по ходу нерва при попытке его растяжения. Так, при лепрозном неврите нервный ствол нередко веретенообразно утолщен. При амилоидной полиневропатии происходит отмирание нервного ствола. Для некоторых генетически обусловленных невропатий гипертрофического типа характерно утолщение всех нервных стволов, часто до диаметра бельевой веревки или даже больше.
При большинстве невропатий в патологический процесс вовлекаются нервные волокна всех размеров, но в отдельных случаях поражение ограничивается преимущественно либо большими, либо малыми волокнами. При полиневропатии, поражающей главным образом малые нервные волокна, могут преобладать такие симптомы, как снижение чувствительности к уколам иголкой, температурной чувствительности при наличии дизестезии в виде болезненного жжения, расстройства вегетативной нервной системы. Относительно хорошо сохранены при этом моторная сила, равновесие и сухожильные рефлексы. Отдельные случаи амилоидной и дистальной диабетической полиневропатии можно отнести именно к этой категории.
Совершенно обратную картину представляет собой полиневропатия, поражающая большие нервные волокна. Она характеризуется арефлексией, расстройством равновесия, относительно небольшими кожными сенсорными нарушениями и разнообразной, но достаточно резко выраженной моторной дисфункцией. Помимо сбора анамнеза и физикального неврологического осмотра больного с невропатией, ему необходимо электродиагностическое обследование.
Схема стандартного обследования больных с полиневропатией и множественной мононевропатией включает полный клинический анализ крови, анализ мочи, рентгенологическое исследование грудной клетки, определение содержания сахара в крови после приема пищи и электрофорез белков сыворотки крови. Направление дальнейшего обследования определяется данными, полученными при анализе анамнеза, физикальном и электродиагностическом обследовании (см. рис. 355-1). Как правило, на основании только клинического обследования невозможно произвести дифференциальную диагностику между аксональным и демиелинизирующим патологическим процессом, и с этой точки зрения электродиагностические исследования особенно информативны. Электродиагностическими признаками демиелинизации являются замедление скорости проведения импульса по нерву, рассеивание вызванных составных потенциалов действия, блокада проводимости (главным образом речь идет об уменьшении амплитуды составных потенциалов действия в ответ на проксимальную стимуляцию соответствующих нервов по сравнению с дистальной стимуляцией) и выраженное пролонгирование показателей дистального латентного времени. В отличие от этого аксональные невропатии характеризуются редукцией амплитуды вызванных составных потенциалов действия при относительной сохранности скорости проведения импульса по нерву. Различить первичную демиелинизирующую невропатию и первичную аксональную невропатию принципиально важно, поскольку диагностика и лечение при этих двух процессах различны. Если в конкретном случае прогрессирующей полиневропатии подострого или хронического течения электродиагностические данные свидетельствуют в пользу аксонопатии, то причиной ее может оказаться множество метаболических нарушений и экзогенных токсинов (табл. 355-1 и 355-2). Длительное, на протяжении нескольких лет, течение полиневропатии может свидетельствовать о нейрональной (аксональная) форме перонеальной мышечной атрофии (HMSN-II). В таком случае необходимо более тщательно проанализировать наследственный анамнез и обследовать ближайших родственников.
С другой стороны, если электродиагностические данные в большей степени указывают на первичную демиелинизацию нерва, то подходы к больному оказываются совсем иными. В подобных случаях речь может идти о приобретенной демиелинизирующей невропатии, опосредованной иммунологически, о генетически детерминированных невропатиях (некоторые из них чрезвычайно схожи друг с другом и характеризуются резким замедлением скорости проведения по нерву).
На рис. 355-1 суммированы все клинические и электродиагностические признаки, которые могут помочь при оценке невропатий и лечении больных. Пользуясь этой схемой, врач определяет для каждого больного темп прогрессирования поражения, его неврологическую локализацию, выраженность, функциональные нарушения и другие особенности, о которых говорилось выше. Все это позволяет уточнить нозологический диагноз — мононевропатия, множественная мононевропатия или полиневропатия. Нередко различия между ними очевидны. При наличии всех клинических и электродиагностических данных о больном круг дифференциальной диагностики обычно сужается примерно до 2—3 нозологических единиц. В дальнейшем в этой главе мы приводим некоторые детали, касающиеся формулировки диагноза.
Электрофизиологические исследования. Как видно из рис. 355-1, электродиагностика является ключевой частью врачебной оценки любой невропатии (см. также гл. 354). Так, например, при электрофизическом исследовании можно выявить наличие или отсутствие сенсорных нарушений, если клинических данных для разрешения этого вопроса недостаточно. Эти исследования дают информацию в отношении неврологического распределения субклинических проявлений заболеваний, как бы фокусируя диагностический поиск. Ниже мы приводим перечень вопросов, на которые должен ответить врач, владеющий электродиагностическими методами.
1. Первично поражен нерв или мышца?
2. Патологический процесс связан с поражением нервного спинномозгового корешка или оно локализуется более дистально, в нервном стволе?
3. Имеет место генерализованная полиневропатия или широко распространенное поражение нервных стволов?
4. Имеет место слабость верхнего или нижнего моторного нейрона?
5. При наличии генерализованной полиневропатии имеет место первичная демиелинизирующая невропатия или аксональная дегенерация?
6. Как при первичной аксональной, так и при демиелинизирующей невропатии: каково влияние многих факторов на самую природу заболевания, его активность и прогноз?
7. При мононевропатиях: где находится участок поражения и каково его основное воздействие на нервные волокна, особенно при дифференциации демиелинизирующего блока проводимости от валлеровского перерождения нерва?
8. В чем состоит нарушение нервно-мышечного соединения?
9. При нормальном объеме мышцы и ее силы; что имеет место — хроническая частичная денервация, фасцикуляции или миотония?
10. Какова природа мышечной судороги и как отличить ее от физиологической контрактуры?
Биопсия нерва. Для биопсии, как правило, берут кусочек икроножного нерва на уровне лодыжки. Имеются лишь небольшое число показаний для использования этого довольно инвазивного метода обследования больного. Одно из них — это наличие асимметричного и многоочагового невропатического поражения, создающего клиническую картину множественной мононевропатии, причина которой не была установлена по результатам предыдущих лабораторных исследований. При этом в круг дифференциальной диагностики обычно входят васкулит, амилоидоз, лепра, а иногда и саркоидоз. Биопсия нерва показана также в тех случаях, когда пальпируется увеличение одного или нескольких кожных нервов. Ее осуществляют также при диагностике некоторых генетически обусловленных педиатрических неврологических заболеваний, таких, например, как метахроматическая лейкодистрофия, болезнь Краббе, гигантская аксональная невропатия и младенческая нейроаксональная дистрофия. При всех этих рецессивно наследуемых заболеваниях поражается как ЦНС. так и периферическая нервная система. Иногда к биопсии икроножного нерва прибегают также при дистальных симметричных полиневропатиях подострого и хронического развития, что, однако, нецелесообразно, так как в данном случае полученные результаты малоинформативны. Биопсия нерва в такой ситуации оправдана только как часть доказывающего поиска, когда она обеспечивает основополагающие данные, которые невозможно получить иным способом.
Полиневропатия
Этот термин, помимо основного понятия, включает в себя также распространенный симметричный патологический процесс, обычно дистальной локализации и постепенно распространяющийся. Течение полиневропатий чрезвычайно разнообразно. Это и невероятная вариабельность темпа прогрессирования, степени выраженности, смешанности сенсорных и моторных поражений или наличия или отсутствия положительных симптомов. Больной с фульминантной, резко выраженной дизестетической формой сенсорной невропатии и облысением, что проявляется уже на ранних стадиях интоксикации таллием, разительно отличается от больного с сорокалетним стажем заболевания, которое очень незаметно прогрессирует и проявляется нарушением походки. При этом в последнем случае у больного обнаруживают отвисание стопы, атрофию нижних конечностей, вогнутую стопу при минимальной выраженности асимптоматической дистальной сенсорной недостаточности (например, атрофия малоберцовой мышцы I или II типа; табл. 355-3). Эти больные олицетворяют два полюса спектра полиневропатий.
Классификация периферических невропатий постоянно усложняется, что обус
Таблица 355-1. Полиневропатия при системных заболеваниях
| Системное заболевание | Встречаемость1 | Аксональная^ | Демиелинизирующая^ | Сенсорные или моторные нарушения^ | 4а рушение функций вегетативной нервной системы^ | Комментарий | ||||
| острая | подострая | хроническая | острая | подострая | хроническая | |||||
| Сахарный диабет | о | — | ^ | + | — | ± | + | С, СМ резком | От ± до + | Часто смешанная аксонально-демие-линизирующая, см. табл. 355-4 |
| Уремия | и | ± | + | + | СМ | ± | Купируется при правильно организованном диализе; излечима при успешной пересадке почки | |||
| Порфирия (3 типа) | р | + | ± | м | От ± до + | Проксимальные изменения могут преобладать над дистальными, могут иметь место атипичные проксимальные сенсорные дефекты | ||||
| Гипогликемия | р | ± | + | ± | м | Обычно при инсуломе; больше выражена на верхних конечностях, чем на нижних;? поражены клетки передних ЮГОВ | ||||
| Витаминная недостаточность за исключением витамина Вц | и | + | + | см | ± | Дефицит витаминов: тиамина, пиридоксина, фолиевой кислоты, пантотено-вой кислоты и, возможно, других | ||||
| Недостаточность витамина Вц | и | — | ± | + | с | —— | Различное поражение периферических нервов, часто клиническая картина затемнена миелопатией | |||
| Хронические болезни печени | и | — | — | — | — | — | + | С или СМ | —— | Часто протекает в мягкой или субклинической форме |
| Первичный билиарный цирроз | р | ± | + | С | Имеются эпиневральные или субпериневральные ксантоматозные отложения | |||||
| ^^^ | aiiiiiaitffc«aiilMiM>»iliaiiMI—M———B——-»liiiiiirii | |||||||||
| Первичный системный амилоидоз | р | — | ± | + | — | — | — | СМ | + | Возможна при амилоидозе на фоне миеломной болезни и макроглобулинемии |
| Гипотиреоз | р | — | — | — | — | j; | + | С | —— | Может положительно реагировать на заместительную терапию тиреоидными гормонами |
| Хронические обструктивные заболевания легких | р | — | ± | + | — | —— | •— | С или СМ | —— | Имеется мало сообщений; самостоятельность данного поражения сомнительна |
| Акромегалия | р | — | — | + | — | —— | — | С | — | Часто сопровождается синдромом канала запястья |
| Синдром мальабсорбции (спру, целиакия) | и | — | j: | + | — | —— | — | С или СМ | ± | Основы невропатии неясны |
| Рак (сенсорные нарушения) | р | + | + | Чисто С | Сенсорная невропатия; возможно поражение ганглиев; чаще при раке молочной железы; паранеопластические процессы; относительно редко встречается | |||||
| Рак (сенсорно-моторные нарушения) | и | + | + | СМ | ± | Сенсорно-моторная аксональная невропатия; главным образом при раке легкого; встречается чаще, чем чисто сенсорная форма, хотя в общем частота встречаемости незначительная | ||||
| Рак (поздняя стадия) | о | — | + | j; | 0 М | j: | Поздно проявляющаяся и мягко протекающая аксональная невропатия; вероятно, обусловлена снижением массы тела и истощением | |||
| Рак с демиелинизирующей полиневропатией | И | — | —— | —— | + | + | ± | СМ | —*" | Остро протекающая или рецидивирующая демиелинизирующая невропатия; встречается редко |
| Лимфома, включая болезнь Ходжкина | И | — | + | + | + | + | ± | См. выше | ± | Протекает так же, как и невропатии при раке, однако чисто сенсорная форма встречается еще реже |
| Истинная полицитемия | Р | — | ± | + | — | — | — | С | —- | Отмечают также и другие проявления поражения ЦНС; часто бывает эритро-мелалгия (стреляющие боли в конечностях) |
| Множественная миелома (остеолитический тип) | И | — | ± | + | С, М или СМ | ± | Симптоматическая невропатия встречается редко, субклиническая же форма — часто | |||
| Множественная миелома (остеосклеротический тип или солитарная плазмоцитома) | И | ± | ± | + | см | Иногда возможно резкое снижение скорости нервной проводимости, что связывают со вторичной демиелинизацией | ||||
| Доброкачественная моноклональная гаммапатия IgA | И | ± | + | см | IgM« (иногда IgM<l) может связываться с гликопротеидом миелина или с гликолипидами | |||||
| IgG | — | ± | + | — | — | — | см | — | ||
| IgM | — | — | — | — | ± | + | см | — | ||
| Макроглобулинемия | Р | — | — | ± | — | — | + | см | — | Чаще, но не всегда, аксональная |
| Криоглобулинемия | Р | — | ± | + | — | — | — | см | — | В начале заболевания может наблю |
| даться множественная мононевропатия |
Обозначения: 1 Р — редко; И — иногда; О — обычно.
2 ± — иногда; + — обычно.
3 С — сенсорная; М — моторная; CM — сенсорно-моторная.
4 Иногда сочетается с синдромом POEMS (см. текст).
ловлено совершенствованием методов диагностики, выявлением новых подгрупп болезни и установлением ее связи с новыми токсинами и системными заболеваниями. Кроме того, быстро углубляется наше понимание патофизиологической основы этого феномена (см. гл. 354). Хотя следует отметить, что эти успехи скорее носят описательный характер, они по сути не прояснили фундаментальных вопросов патогенеза процессов, происходящих в нервной ткани при любой из полиневропатий. Наиболее важные проявления основных групп полиневропатий суммированы ниже. а некоторые ключевые аспекты специфических полиневропатий представлены в табл. 355-1, 355-2,
355-3 и 355-4.
Острая аксональная полиневропатия. Употребляя в данном случае термин «острая». мы подчеркиваем тот факт, что эта нейропатия развивается в течение лишь нескольких дней. Данный вид патологии относительно мало известен врачам и включает, в частности, порфирийную невропатию и невропатии, возникающие при тяжелых интоксикациях, часто связанных с суицидальными или криминальными отравлениями. В качестве примера приведем человека, который принял большую дозу мышьяка (например, 100 мг окиси мышьяка). Уже через несколько часов он находится в тяжелом состоянии, у него появляются рвота, понос и циркуляторный коллапс. Через 1—3 дня возникают серьезные изменения со стороны печени и почек с развитием их недостаточности. Через 14—21 день на фоне ослабевающих проявлении системных висцеральных поражений развивается полиневропатия. В течение 2—3 нед полиневропатия прогрессирует, затем в ее развитии наступает «плато». Процесс же обратного развития полиневропатии длится несколько месяцев.
Подострая аксональная полиневропатия. В данном контексте термин «подострая» подразумевает то. что полиневропатия развивается в течение нескольких недель, что характерно для многих случаев токсических и метаболических полиневропатий, однако еще большее их число протекает хронически (месяцы). Тщательно ознакомившись с соответствующими колонками в табл. 355-1 и 355-2, мы увидим, сколь велик спектр нейропатий. Почти во всех подобных случаях лечение заключается в прекращении контакта с повреждающим агентом и проведении соответствующих мероприятий по поводу сопутствующих поражений.
Хроническая аксональная полиневропатия. В эту категорию невропатий включено очень много вариантов и типов полиневропатий. Отчасти это объясняется тем, что термин «хроническая» полиневропатия подразумевает прогрессирование заболевания в течение длительного времени: от 6 мес до 60 лет. В качестве примера обсуждаемого понятия мы примем заболевание, медленно прогрессирующее в течение более чем 5 лет, с отсутствием позитивных симптомов, наличием главным образом моторных дефектов и отсутствием других системных нарушений — все это скорее свидетельствует о генетически обусловленной невропатии. Хотя названные заболевания наследуются главным образом по аутосомно-доминантному типу, есть случаи рецессивного наследования и связи с Х-хромосомой. В эту группу включено также наследование по фенотипу, напоминающее доминантно наследуемую перонеальную мышечную атрофию (HMSN-II), а также адреномиелопатию (см. табл. 355-3). Кроме того, существуют и редко встречающиеся невропатии у детей, наследуемые по аутосомно-рецессивному типу.
Острая демиелинизирующая полиневропатия. Из практических соображении следует отметить, что данная «нозологическая» категория является по сути синонимом синдрома Гийена—Барре (СГБ). Эта остро выраженная, часто очень тяжелая, фульминантная полиневропатия встречается с частотой 1 на 1 млн жителей в месяц или приблизительно 3500 случаев в год в США и Канаде. Более чем в -7з случаев ей предшествует клинически выраженная или серологически подтвержденная вирусная инфекция (за 1—3 нед до появления первых симптомов заболевания).
Большое число случаев этого заболевания вызывается вирусами герпеса [вирусы цитомегалии Эпстайна—Барра (ЭБВ)]. В 5—10% случаев болезнь начинается через 1 —4 нед после той или иной хирургической процедуры. СГБ нередко сопутствует лимфоме, включая болезнь Ходжкина. При СКВ он встречается довольно часто, что вряд_ли случайно. Хотя имеются веские аргументы в пользу иммунной опосредованности СГБ. иммунопатогенез данного заболевания остается неясным. В 1976—1977 гг. после реализации в США национальной программы по вакцинации свиней против гриппа отмечено появление почти 500 случаев данного синдрома, что в несколько раз превосходит среднюю частоту СГБ, ожидаемую в этот период времени среди вакцинированных. Эпидемиологические черты этого взрыва заболеваемости напоминают эпидемию из одного
Таблица 355-2. Полиневропатии, обусловленные воздействием лекарственных препаратов или токсических агентов
| Аксональная | Демиелинизирующая1 | Сенсорная или моторная2 | Поражение вегетативной нервной системы! | Комментарии | ||||||
| острая | подострая | хроническая | острая | подострая | хроническая | |||||
| Лекарственные препараты | ||||||||||
| Амиодарон (антиаритмический препарат) | + | + | СМ | Дозозависимая невропатия, обратимая при уменьшении дозы; накопление лизосомальных плотных телец | ||||||
| Ауротиоглюкоза (aurothioglucose) (антиревматический препарат) | ± | ± | + | + | см | Идиосинкразическая реакция? иммуноопосредованная | ||||
| Цисплатин (антинеопластиче-ский препарат) | + | + | с | Резко выраженная сенсорная невропатия? нейропатия, имеется ототоксичность, влияние дозозависимое | ||||||
| Дапсон (диафенилсульфон) (противолепрозный препарат) | — | ± | + | — | — | — | м | — | —— | Дозозависимая чисто моторная невропатия |
| Дисульфирам (тетурам) (средство для лечения больных алкоголизмом) | ± | + | + | см | ± | Возникает обычно после применения в течение нескольких месяцев | ||||
| Гидралазин (апрессин) (антигипертензивный препарат) | — | ± | + | — | — | — | о м | — | —— | Антагонист пиридоксина; редко бывает нейротоксичным |
| Изониазид | — | ± | + | — | — | — | см | ± | —— | Антагонист пиридоксина; нейроток-сичен у «медленных ацетилаторов» |
| Метронидазол (антипротозойный препарат) | ± | с | + | Дозозависимая центрально-периферическая дистальная аксонопатия | ||||||
| ДЮ^.ц.-д^ ^.^^^.^Ц^^ДЦ,.,. ., ... | ||||||||||
| Мизонидазол (Misonidazole) (радиосенсибилизатор) | — | ± | + | — | — | — | с | — | + | Нейротоксичность является лимитирующим фактором |
| Пергексилен (Perhexilene) (антиаритмический препарат) | — | — | ± | "— | — | + | см | jt | ——' | Дозозависимая невропатия; накопление плотных телец в лизосомах |
| Фенитоин (антиконвульсант) | "~~ | + | с> м | Невропатия больших волокон, мягко выраженная после 20—30 лет применения препарата | ||||||
| Талидомид (Thalidomide) (противолепрозный препарат) | + | о м | ± | + | Вызывает покраснение кожи, ломкость ногтей; обладает тератогенным действием; выздоровление от невропатии маловероятно | |||||
| Винкристин (антинеопластиче-ский препарат) | + | + | о м | «Мягкая» сенсорная невропатия возникает почти всегда; кисти поражаются больше, чем стопы; при появлении моторных расстройств лечение препаратом необходимо быстро прекратить | ||||||
| Фурадонин (антисептик, применяемый при инфекциях мочевых путей) | ± | + | см | Дозозависимый эффект; при почечной недостаточности токсичность возрастает | ||||||
| Токсины | ||||||||||
| Акриламид (флоккулянт, цементирующий агент) | — | ± | + | — | — | — | о м | ± | + | Невропатия больших волокон; сенсорная атаксия |
| Мышьяк (гербицид, инсектицид) | ± | + | + | см | ± | ± | Изменения на коже, полоски на ногтях; при острой интоксикации — системные поражения | |||
| Крушина (ядовитая ягода) | — | — | — | + | + | — | см | —— | —— | Может имитировать синдром Гийе-на—Барре |
| Сернистый углерод, CS2 (в промышленности) L> | — | — | + | — | — | + | см | —— | + | Нейрофиламентозная аккумуляция в аксонах; симптомы демиелинизации носят вторичный характер |
| Дифтерийный токсин | — | — | — | + | + | — | СМ | — | — | Клинически выраженные формы встречаются редко; следует дифференцировать от синдрома Гийена—Барре |
| Диметиламинопропионитрил (в промышленности) | — | — | + | — | — | — | СМ | + | Невропатия малых волокон с преобладанием симптомов со стороны мочевого пузыря и импотенции (у мужчин) | |
| -Дикетонгексакарбоны (растворители) | — | ± | + | — | — | + | см | ± | + | Те же симптомы, что и при интоксикации CSa; эти растворители в настоящее время применяются ограниченно |
| Неорганический свинец | — | — | + | — | — | — | м> с | — | ± | Селективная моторная невропатия, часто с недержанием кисти |
| Органические фосфаты | — | ± | + | — | — | — | см | — | + | Поражаются также головной и спинной мозг, последний — необратимо |
| Таллий (крысиный яд) | — | + | + | — | — | — | см | — | + | Отмечают также облысение, полоски на ногтях; селективное повреждение невральных митохондрий |
| Пиридоксин (витамин) | — | ± | + | — | — | — | с | — | — | Встречается только при воздействии в больших дозах — более 1 г в сутки |
Обозначения: 1± — иногда; + — обычно; 2M — моторная; С — сенсорная; CM — сенсорно-моторная.
источника с инкубационным периодом 1—6 нед. В типичных случаях клинические черты СП» включают в себя арефлекторный моторный паралич с небольшими сенсорными нарушениями, сопровождающийся ацеллюлярным повышением содержания белка в спинномозговой жидкости к концу 1-й недели клинически выраженного заболевания. Большинство больных с СГБ нуждаются в госпитализации, и примерно 25% из них в тот или иной момент в течении болезни нуждаются во вспомогательном дыхании. Прогноз, как правило, благоприятный: около 85% больных полностью или почти полностью выздоравливают. Смертность составляет 3—4%. Лечение состоит в симптоматической, поддерживающей терапии, положительную роль может играть плазмаферез, особенно тогда, когда лечение было начато в первые две недели заболевания. Кортикостероиды, как правило, неэффективны. Другие демиелинизирующие полиневропатии встречаются довольно редко и включают интоксикацию ягодами крушины и дифтерийный полиневрит (см. табл. 355-2).
Подострая демиелинизирующая полиневропатия. Это невропатии гетерогенного происхождения, все они носят приобретенный характер, течение волнообразное, рецидивирующее. Клинически они сходны с СГБ, но имеются и отличия в темпе развития заболевания, в самом его течении, а также в отсутствии четких провоцирующих моментов, пусковых механизмов. Распространенную подострую демиелинизацию периферических нервов могут вызвать также токсины (см. табл. 355-2).
Хронические демиелинизирующие полиневропатии. Эти полиневропатии встречаются чаще, чем подострые, и включают в себя широкий круг неврологических заболеваний: наследственные, воспалительные невропатии, а также другие приобретенные формы — при сахарном диабете, диспротеинемиях, некоторых других метаболических нарушениях, а также при некоторых хронических интоксикациях. Диагностика осложняется тем, что при многих названных выше заболеваниях электродиагностические исследования дают картину смешанных аксонально-демиелинизирующих процессов. Поэтому часто бывает трудно решить, какой из процессов является первичным — аксональная дегенерация или демиелинизация. Некоторые аспекты этих невропатий рассмотрены в табл. 355-1, 355-2, 355-3, а также ниже в данной главе.
Особые формы невропатий
Наследственные невропатии. Основные характеристики этой очень вариабельной группы заболеваний суммированы в табл. '355-3. За исключением порфирийных невропатий, невропатические проявления при названной патологии протекают исподволь, незаметно, без болевого симптома; заболевание обычно развивается в течение лет и даже десятилетий. Большинство заболеваний из названной категории встречается чрезвычайно редко, за исключением доминантно наследуемых перонеальных мышечных атрофий (HMSN-I и HMSN-II; см. табл. 355-3). При перонеальной мышечной атрофии фенотипическая экспрессия очень разнообразна, так что у пораженных этим заболеванием родственников может не быть никаких симптомов заболевания или наблюдаются минимальные неврологические отклонения. Однако при HMSN-I нередко обнаруживают резкое замедление нервной проводимости.
Воспалительные невропатии (невропатии с воспалением). Приобретенные воспалительные демиелинизирующие невропатии делятся на две основные группы — острые, которые называют синдромом Гийена—Барре (СГБ), хронические. В целом группа приобретенных воспалительных демиелинизирующих невропатий представляет собой существенную часть ото всех полиневропатий и имеет четкие клинические, электрофизиологические и патологические черты. Диагноз основывается на клинической картине заболевания и на других данных, включающих повышение содержания белка в СМЖ, своеобразные электрофизиологические изменения [резкое замедление проводимости по нервам, запоздалая ответная реакция на раздражение, пролонгированные дистальные «латентности», блокада нервной проводимости, «разбросанные» данные исследования вызванных потенциалов (ответных реакций) и патоморфологические особенности (нерезко выраженная воспалительная реакция и процесс демиелинизации — ремиелинизации в периферических нервах)]. Течение СГБ отличается остротой и монофазностью, в то время как для хронических форм характерны медленное прогрессирование или рецидивирующее течение. Случаи с перемежающимся течением встречаются довольно часто, что затрудняет дифференциальную
Таблица 355-3. Генетически детерминированные невропатии
| Болезнь | Тип наследования | Возраст, в котором начинается заболевание | Основной патологический процесс | Другие проявления! | Вовлечение в патологический процесс других систем организма | Метаболический дефект | Комментарии |
| Перонеальная мышечная атрофия (HMSN-I)2 | Доминантный | 2—3-е десятилетия жизни | Демиелинизирующая невропатия | Гипертрофические изменения с образованием «луковиц»; выраженное снижение СНПр | В некоторых семьях сцепление с хромосомным локусом Duffy | Неизвестен | Могут быть вогнутая стопа, врожденные дефекты тазобедренного сустава; преобладает моторная недостаточность |
| Перонеальная мышечная атрофия (HNSN-II) | То же | 3—5-е десятилетия жизни | Аксональная невропатия | Выраженное снижение ПД; незначительное снижение СНПр | » | Те же. что и при HMSN-I | |
| Наследственная амилоидная невропатия | » » | 3—4-е десятилетия жизни | То же | Вовлечение малых волокон; эндонев-эальное отложение амилоида | В некоторых семьях — поражение роговицы | В амилоидных фибриллах преобладает преальбумин | Нарушения со стороны вегетативной нервной системы могут быть выраженными |
| Наследственная сенсорная невропатия | » » | I—3-е десятилетия жизни | Нейроно-патическая невропатия | Селективно поражаются нейроны ганглиев задних корешков | В некоторых семьях сенсонев-ральная глухота | Неизвестен | Часто уродство дистальных отделов кистей и стоп |
| Порфирийная невропатия | » » | Во взрослом возрасте | Аксональная невропатия | Невропатия является частью атаки заболевания; может рецидивировать | Распространенная кистозная патология | Энзимные дефекты в обмене порфирина | Острая перемежающаяся порфирия; «пестрая» порфирия; эритропоэтическая порфирия |
| Наследственная предрасположенность к параличу от сдавления нерва | » » | 2—3-е десятилетия жизни | Демиелинизирующая невропатия | Пятнистые изменения в миелине | Неизвестен | Особенно значительно поражены локтевое, малоберцовое и плечевое сплетения | |
| ,^^^ | ^^^^^д | ^^^^^^^, | ^Ца^^^^^^МЬ ^^ | ||||
| Болезнь Фабри | X- сцеп-ленный | Мужчины молодого возраста | Нейроно-патическая невропатия | Сенсорная невропатия; поражение небольших нейронов в ганглиях задних корешков | Почки, кожа, легкие | Накопление це-рамидетригексои-да | Невропатия крайне болезненна; пациенты часто умирают от почечной недостаточности |
| Перонеальная мышечная атрофия [Phillips et al.. 1985] | То же | С младенчества до 2-го десятилетия жизни | Аксональная илидеми-еяинизирую-щая невропатия | Симптомы заболевания могут проявляться у генерозигот-ных женщин | Неизвестен | Ген заболевания локализуется в длинном плече Х-хромосомы | |
| Адреномиело-невропатия | » » | Мужчины молодого возраста | ? Аксональная невропатия | «Мягко» протекающая невропатия; могут быть облысение, спастический парапарез, гипогонадизм | Кора надпочечников, белое вещество головного мозга, спинной мозг | Накопление жирных кислот с очень длинной цепью | Фенотипический вариант адренолейкодист-рофии; возможно лечение специальной диетой |
| Наследственная сенсорная невропатия (HSN-П) | Рецес-сижый | I—3-е десятилетия жизни | Нейроно-патическая невропатия | Селективно поражаются нейроны ганглиев задних корешков | Неизвестен | Может протекать легче, чем HSN-I | |
| Дежерина— Скотта невропатия гипертрофическая семейная (HMSN-II) | То же | 1-е десятилетие жизни | Демиелинизирующая невропатия | Гипертрофические изменения с образованием «луковиц» | Может быть заторможено мышление | » | Значительное увеличение нервных стволов |
| Болезнь Ре-фсума Атаксия-телеангиэктазия | » » Рецвс- ОИМЫЙ | I—2-е десятилетия жизни То же | То же Аксональная невропатия | То же Умеренная невропатия | Пигментный ретинит, ихтиоз, сенсоневральная глухота Анэуплоидная клеточных ядер; телеангиэктазии на | Нарушение а-окисления /?-ме-тилированных жирных кислот Неизвестен | Диета с малым содержанием растительной пищи; лечение плазмаферезом Высокая частота неоплазии в раннем возрасте |
| коже и на склерах; церебеллярная атрофия; иммунопа-тия |
| Абеталипопротеиновая | Рецессивный | 1—2-е десятилетия жизни | Нейронопатическая невропатия | Поражение больших нейронов в ганглиях задних корешков | Пигментный ретинит; акантоци-тоз эритроцитов | Отсутствие всех липопроте-инсодержащих апо-В | Выраженные проприоцептивные нарушения; незначительный дефицит в малых волокнах |
| Гигантская аксональная невропатия | То же | 1-е десятилетие жизни | Аксональная невропатия | Массивное сегментарное накопление нейрофиламентов в аксонах | Медленно прогрессирующая энцефалопатия с наличием волокон Розенталя | Генерализованное разрушение филаментов калибра 10 мм | Наличие добавочных филаментозных масс в клетках иных типов |
| Метахроматическая лейкодистрофия | » » | То же | Демиелинизирующая невропатия | Шваннопатия с накоплением цереброзидов | Превалирует поражение белого вещества мозга | Дефект арил-сульфатазы-А | Может начинаться в младенческом, юношеском и взрослом возрасте |
| Лейкодистрофия глобоидных клеток | » » | » » | То же | Шваннопатия с накоплением галактоцереброзидов | То же | Дефект /?-га-лактозидазы | Появление «трещин» в цитоплазме шванновских клеток |
| Атаксия Фридрейха | » » | » » | Аксональная невропатия | Поражение спиноцеребеллярных и кортико-спинальных путей, а также 1 сенсорного нейрона | Кардиомиопатия; как правило, заканчивается смертью больного | Спорный | Сенсорная и церебеллярная атаксия |
Обозначения: 1 ПД — потенциал действия; СНПр — скорость нервной проводимости;
HMSN — наследственная моторно-сенсорная невропатия;
HSN — наследственная сенсорная невропатия. Обе формы вместе представляют невропатию Шарко—Мари—Тута.
диагностику СГБ от хронических форм приобретенных воспалительных демиелинизирующих невропатий. Общепринято считать эту группу воспалительных невропатий патогенетически иммуноопосредованной, но природа специфического антигена, вовлеченного в главные события иммунного ответа, и каким образом он активизируется — все это пока неизвестно.
Лечение больных с хроническими приобретенными воспалительными невропатиями состоит в разумном применении кортикостероидов и других иммунодепрессантов, а также в плазмаферезе. Эти мощные средства лечения применяют только в тех случаях, когда болезнь протекает довольно тяжело и угрожает потерей способности больного ходить.
Диабетические невропатии. Классификация диабетических невропатий представлена в табл. 355-4. Хотя эта классификация в качестве справочной может быть вполне удовлетворительной, однако должны быть поняты и все те ограничения которые несет в себе всякая классификация. Наиболее существенным ограничением этой классификации является тот факт. что клинические проявления болезни у большинства пациентов точно не соответствуют практически ни одной из классификационных категорий, но одновременно имеют признаки сразу нескольких из них. Так. например, у многих больных сахарным диабетом с дистальной первичной сенсорной полиневропатией имеются также и существенные нарушения со стороны вегетативной нервной системы, обычно в виде вазомоторных проявлений со стороны конечностей и нарушений потоотделения. Подобным же образом у больных, у которых развивается проксимальный моторный синдром, наблюдают также и некоторые вегетативные расстройства (включая импотенцию у мужчин) и некоторую степень дистальной сенсорной полиневропатии. И более того. у этих больных еще развивается иногда и краниальная мононевропатия.
Классификация диабетических невропатий, к сожалению, не дает какой-либо информации относительно их патогенеза. Скорее она может быть полезной в распознавании конкретных анатомических областей поражения и в выявлении критических клинических состояний. Боль является характерной чертой диабетических невропатий (см. табл. 355-4), но она очень вариабельна по интенсивности и частоте кроме того, она субъективна по своей природе. Употреблять термин «диабетическая амиотрофия» не следует из-за его неопределенности. Диабетическая невропатия возникает при длительно (в течение нескольких десятков лет) существующей гипергликемии независимо от зависимости от инсулина. Чаще всего эти невропатии носят диффузный сенсорный и вегетативный характер (категории 1 и 2 в разделе симметричных поражений в табл. 355-4). Сенсорная и вегетативная хроническая безболезненно протекающая полиневропатия может быть впервые диагностирована лишь в Л—4-м десятилетиях жизни у больных диабетом с детского возраста и уже после 50 лет при начале сахарного диабета во взрослом возрасте. Очаговые и многоочаговые диабетические невропатии не столь обычны, но отличаются драматичностью течения (см. табл. 355-4 категории 1, 2 и 3 в подразделе асимметричных поражений). Они редко встречаются в возрасте до 45 лет и характеризуются острым или подострым началом. Краниальные мононевропатии проявляются изолированным параличом VI или III черепного нерва. При поражении последнего у 3/4 больных нарушается функция зрения, а у половины больных отмечаются локальные боли или головная боль. Стволовая, или торакоабдоминальная невропатия болезненна, при этом в патологический процесс вовлекается один или несколько межреберных нервов или люмбальные нервы, с одной стороны, чему нередко сопутствует асимметричная проксимальная моторная невропатия. Наиболее характерные черты последней — поражение мышц, иннервируемых бедренным и запирательным нервами (четырехглавая мышца бедра, подвздошно-поясничная, большая приводящая мышца) и исчезновение коленного рефлекса на стороне поражения. Сенсорные выпадения обычно минимальны, но могут превалировать боли по передней поверхности бедра и в его верхней части, ближе к тазобедренному суставу. Общей чертой всех этих мультифокальных и фокальных невропатий является закономерное уменьшение болевых ощущений в сроки от нескольких недель до года и частичное или полное восстановление функций. Это же относится и к симметричной проксимальной моторной невропатии (категория 3 в разделе симметричных поражений в табл. 355-4). Очаговые и многоочаговые диабетические невропатии считаются ишемическими по происхождению, однако основой симметричных полиневропатий скорее служит нарушение метаболизма самих нервов, хотя вполне вероятно и участие ишемического фактора.
Таблица 355-4. Классификация диабетических невропатий
А. Симметричные
1. Дистальная первичная сенсорная полиневропатия а) с поражением главным образом больших волокон; б) смешанные1; в) с поражением главным образом малых волокон1
2. Вегетативная невропатия
3. Хронически развивающаяся проксимальная моторная невропатия1,2 Б. Асимметричные
1. Острая или подострая проксимальная моторная невропатия1,2
2. Краниальная мотоневропатия2
3. Стволовая невропатия1,2
4. Невропатия, связанная с ущемлением нервов на конечностях
1Часто болезненная. 2Возможно частичное или полное выздоровление.
Лечение больных с диабетическими невропатиями сводится к оптимальному контролю за гипергликемией и симптоматическому купированию болевого симптома. Невропатии, связанные с ущемлением нервов, часто поддаются хирургической декомпрессии.
Невропатии при диспротеинемиях. Уже много лет назад была отмечена связь между полиневропатией, множественной миеломой и макроглобулинемией. При множественной миеломе (ММ), протекающей с остеолитическим диффузным или остеопоретическим поражением костей, клинически явная полиневропатия встречается относительно редко, приблизительно у 5% больных. Как правило, это сенсорно-моторные невропатии, которые могут быть достаточно тяжелыми и не подвергаются обратному развитию при успешном лечении миеломной болезни. В большинстве случаев клинические данные и электродиагностические проявления соответствуют аксональной дегенерации.
В отличие от этого остеосклеротический вариант миеломной болезни, хотя он и составляет всего 3% от всех случаев миеломы, сочетается с полиневропатией почти в половине случаев. Невропатии, наблюдающиеся при солитарной миеломе (плазмоцитома), отличаются от тех, которые прямо ассоциируются с ММ, следующими чертами: 1) они часто подвергаются обратному развитию при облучении или хирургическом удалении первичного очага поражения; 2) по своему характеру они. как правило, демиелинизирующие; 3) ассоциируются с другими моноклональными протеинами и легкими цепями (последние почти всегда относятся к А-цепям, а не к <с-цепям, как при ММ) и 4) часто сочетаются с другими системными проявлениями болезни (утолщение и гиперпигментация кожи, гипертрихоз, органомегалия, эндокринопатия, анасарка, отек соска зрительного нерва и пальцы в форме «барабанных палочек») (РОЕМ-синдром: полиневропатия, органомегалия, эндокринопатия, наличие М-протеина и изменений со стороны кожи). Особое внимание этому своеобразному синдрому было уделено в Японии, где он встречается довольно часто, но патогенез заболевания остается во многом неясным. Демиелинизирующая полиневропатия была описана на фоне доброкачественной моноклональной гаммапатии, обусловленной IgM, и при наличии легких -цепей, но, как правило, при продолжительном и безболезненном ее прогрессировании. Примерно в 25% случаев моноклональный сывороточный протеин связывается с нормальным человеческим периферическим миелином, а именно: со специфическим, связанным с миелином гликопротеидом. Иммуноцитохимическими исследованиями было установлено связывание IgM с нервной тканью, полученной при биопсии или при аутопсии. Однако характер связывания иммуноглобулина с тканью нерва отличался от такового, наблюдаемого при инкубации кусочков нерва с сывороточным IgM. При гистологическом исследовании установлено, что в инкубированной нервной ткани окрашивается равномерно вся оболочка, состоящая из компактного миелина. Откладывающийся же in vivo IgM локализуется селективно, по-видимому, в местах расщепления миелина, что характерно для дисглобулинемических невропатий. Повреждает ли нерв связывающийся с ним in vivo IgM, до конца неясно.
Вегетативная невропатия. Как известно, вегетативная нервная система регулирует работу внутренних органов и вегетативные функции. Многие фармакологические препараты так или иначе изменяют функцию вегетативной нервной системы. Вегетативная же невропатия (дизаутономия) со структурными изменениями в пре- и постганглионарных нейронах также может встретиться в клинической практике. Обычно вегетативная невропатия служит проявлением более генерализованной полиневропатии, изменяющей функцию соматических периферических нервов, как это бывает при диабетической невропатии, СГБ, алкогольной полиневропатии, но иногда встречаются и синдромы чистой пандизаутономии, т. е. изолированного нарушения вегетативных функций. Симптомы дизаутономии характеризуются выпадением той или иной функции, что может проявляться постуральной гипотензией с чувством резчайшей слабости или обморочного (синкопального) состояния, ангидрозом, гипотермией, атонией мочевого пузыря, запором, сухостью слизистой оболочки ротовой полости и конъюнктивы вследствие недостаточности слюнных и слезных желез, затуманиванием зрения из-за нарушения функции зрачка и ресничного тела и, наконец, импотенцией у мужчин. Могут встретиться также и позитивные симптомы (гиперфункция), к ним, в частности, относятся гипертензия, по
Дата добавления: 2015-07-22; просмотров: 1047;
