Обследование и лечение больного с желудочно-кишечным кровотечением
Подход к обследованию больного с кровотечением зависит от места его локализации, обширности и интенсивности. При кровавой рвоте кровопотери бывают обычно больше (часто более 1000 мл), чем только при мелене (обычно 500 мл или менее), а уровень смертности в первом случае примерно вдвое выше, чем во втором. Впервые врач может быть вызван к больному, находящемуся в шоковом состоянии. Прежде чем приступить к сбору анамнеза и тщательному физикальному обследованию больного, следует обратить внимание на показатели функции жизненно важных органов, отправить кровь на исследование для определения ее группы и перекрестной совместимости и наладить систему для Внутривенного вливания солевого и других растворов, увеличивающих объем плазмы. Врач, начинающий обследование больного с кровотечением, должен ясно представлять себе, что в процессе проведения диагностических исследований .в первую очередь необходимо обеспечить поддержание адекватного объема внутрисосудистой жидкости и стабильной гемодинамики.
Анамнез. Данные анамнеза или симптомы, позволяющие предположить первичную язвенную болезнь, могут служить полезной информацией для постановки Диагноза. Аналогичным образом злоупотребление алкоголем или прием противовоспалительных средств в недавнем прошлом должны навести на мысль о большей вероятности эрозивного гастрита. Если злоупотребление алкоголем продолжалось в течение длительного времени, то более вероятным источником кровотечения могут быть варикозно расширенные вены пищевода. Ацетилсалициловая кислота также может быть причиной гастродуоденита, петической язвы и кровотечения. Данные о наступавших ранее желудочно-кишечных кровотечениях помогают в постановке диагноза, как и данные семейного анамнеза о кишечных заболеваниях или геморрагическом диатезе. Беспокоившие боль него в недавнем прошлом позывы к рвоте, за которыми следовала кровавая рвота, заставляют предположить вероятность синдрома Маллори—Вейсса. Острое начало кровавой диареи может указывать на воспалительное заболевание кишечника или на инфекционный колит. Важно также исключить сопутствующие системные заболевания или недавно перенесенную травму, поскольку кровотечение, обусловленное эрозивным гастритом, часто сопровождает именно эти состояния.
Физикальное обследование. После определения ортостатических изменений частоты пульса и артериального давления, а также восстановления объема циркулирующей крови следует обследовать больного с целью выявления симптомов лежащего в основе заболевания. Необходимо исключить внекишечный источник кровотечения путем тщательного обследования полости рта и носоглотки. Обследование дерматологом помогает выявить характерные для синдрома Ослера—Рандю—Вебера телеангиэктазии (хотя при тяжелой анемии они не видны), характерную для синдрома Пейтца—Егерса пигментацию вокруг рта, свойственные нейрофиброматозу дерматофибромы, типичные для синдрома Гарднера стеатомы и остеомы, часто встречающуюся при васкулите пальпируемую пурпуру или диффузную пигментацию при гемохроматозе. Характерные признаки хронического заболевания печени, например паукообразные гемангиомы, гинекомастия, атрофия яичек, желтуха, асцит и гепатоспленомегалия, должны вызвать подозрение на портальную гипертензию, обусловливающую кровотечение из варикозно расширенных вен пищевода или желудка. Заметное увеличение лимфатических узлов или выявление пальпируемых образований в брюшной полости могут быть отражением скрытого злокачественного процесса в ней. Важное значение имеет тщательное обследование прямой кишки как для исключения локальной патологии, так и для определения цвета каловых масс.
Лабораторные методы исследования. Первоначальные исследования должны включать в себя определение гематокритного числа, уровня гемоглобина, оценку морфологии эритроцитов (гипохромные, микроцитарные эритроциты заставляют предположить хроническое кровотечение), подсчет числа лейкоцитов и определение лейкоцитарной формулы, а также подсчет числа тромбоцитов. С целью исключения первичных или вторичных нарушений свертывания крови можно определить протромбиновое время, частичное тромбопластиновое время и выполнить другие исследования по оценке свертывающей системы крови. Рентгенографическое исследование органов брюшной полости редко помогает постановке диагноза, если только не предполагается перфорация какого-либо органа. Несмотря на то что данные первоначальных лабораторных исследований весьма ценны и необходимы, важно провести их повторно в процессе наблюдения за клиническим состоянием больного.
Диагностика и лечение. Диагностический подход к больному с желудочно-кишечным кровотечением должен быть индивидуализированным. Вначале больной может находиться под наблюдением врача-терапевта, но при необходимости хирургического вмешательства его следует проконсультировать у хирурга.
При указаниях в анамнезе на мелену или кровавую рвоту или же при подозрении на кровотечение из верхних отделов желудочно-кишечного тракта больному следует ввести зонд через нос в желудок и отсосать его содержимое с целью определить, действительно ли кровотечение происходит из верхних отделов желудочно-кишечного тракта. Если первая порция отсосанного содержимого желудка окажется прозрачной, зонд следует оставить в нем на несколько часов, поскольку, несмотря на это, может происходить активное кровотечение из двенадцатиперстной кишки. Если кровь отсутствует в отсасываемом из желудка содержимом в течение периода активного кровотечения, то разумно предположить, что оно происходит не из желудка и двенадцатиперстной кишки, поэтому зонд можно удалить. Однако, если во время нахождения зонда в желудке отсутствуют признаки активного кровотечения, нельзя утверждать, что кровотечение происходит не из желудка или двенадцатиперстной кишки, поэтому может потребоваться эндоскопия.
Если отсасываемое с помощью зонда содержимое желудка окрашено красной кровью или имеет цвет кофейной гущи, следует немедленно начать промывание желудка солевым раствором. Оно преследует две цели: позволяет клиницисту оцепить интенсивность кровотечения и очищает желудок от скопившихся в нем сгустков крови перед возможным проведением эндоскопии. Последующие диагностические мероприятия будут зависеть от того, продолжается кровотечение или нет; это можно оценить по изменению показателей жизненно важных функций, по потребности в переливании крови и по числу дефекаций и консистенции каловых масс. Большинство медицинских центров в настоящее время укомплектовано опытными специалистами по эндоскопии и рентгенологии, а также соответствующим оборудованием для проведения селективной артериографии, в связи с чем неотложные эндоскопические или ангиографические исследования возможно провести в первые часы после госпитализации больного. Следует подчеркнуть необходимость получения доказательств того, что именно выявленный очаг повреждения служит источником кровотечения (рис. 37-1).
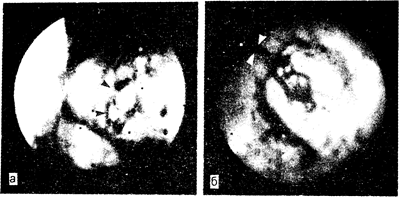
Рис. 37.1. Фотография, полученная при эндоскопии у больного, страдающего кровавой рвотой.
Можно видеть язву желудка (а) вдоль его малой кривизны (стрелки); внезапно развившееся в язве кровотечение (б) из поврежденной артерии (стрелки).
Если кровотечение прекратилось и состояние больного стабилизировалось, можно приступить или к проведению эзофагогастродуоденоскопии, или к рентгенологическому исследованию верхних отделов желудочно-кишечного тракта с использованием бария. Несмотря на то что эндоскопия обеспечивает большую точность диагностики, отсутствуют убедительные доказательства того, что ее проведение в ранние сроки увеличивает выживаемость больных. Исследование с использованием бария помогает выявить потенциальный источник кровотечения, но имеются существенные ограничения в проведении рентгенологических исследований. Во-первых, такие процессы, как эрозивный гастрит и разрывы слизистой оболочки при синдроме Маллори — Вейса, не визуализируются при рентгенологическом исследовании. Во-вторых, при повторном кровотечении после рентгенографии с барием его остатки затрудняют последующую эндоскопию, а ангиография при этом становится невозможной. Ясно, что подход в этой ситуации должен быть индивидуализирован. Решение вопроса о проведении эзофагогастродуоденоскопии или рентгенографии с контрастированием барием будет зависеть от нескольких обстоятельств, к числу которых относятся присутствие в больнице опытного эндоскописта и состояние больного. Несмотря на то что неотложная эндоскопия и быстрая постановка диагноза обычно не снижают уровень заболеваемости или смертности, проведение неотложной эндоскопии может играть важную роль в планировании лечения некоторых больных с циррозом печени или перенесших операцию на желудке. При выявлении других больных с видимыми сосудами и, следовательно, с высоким риском развития у них повторного кровотечения можно предвидеть характер возможных осложнений. Разработка новых методов коагуляции кровоточащих язв или склерозирования варикозно расширенных вен через эндоскоп может расширить в будущем показания к проведению эндоскопии в ранние сроки.
Стойкое кровотечение из верхних отделов желудочно-кишечного тракта следует рассматривать с разных точек зрения, и большинство клиницистов предпочитают немедленно проводить эзофагогастродуоденоскопию. Определение места и причины кровотечения очень важно для планирования соответствующего лечения, особенно в том случае, если предполагаются варикозно расширенные вены. Таким образом, при обследовании вопрос о необходимости хирургического вмешательства или проведении ангиографии, а также подозрение на кровотечение из варикозно расширенных вен относятся к прямым показаниям для проведения эзофагогастродуоденоскопии. В противоположность этому, решение о проведении эзофагогастродуоденоскопии более затруднительно принять при обследовании больного с массивным кровотечением, поскольку большое количество крови мешает увидеть патологию слизистой оболочки, и в дополнение к эндоскопии в этом случае может потребоваться проведение ангиографии.
Если кровотечение продолжается, а при эндоскопии не удается выявить его источник, то последний может локализоваться за фасцией Трейтца. В этом случае ангиография часто представляет большую ценность для постановки диагноза. Для выявления места кровотечения с помощью ангиографии необходимо, чтобы его интенсивность составляла по меньшей мере 0,5 мл/мин. К клиническим параметрам, отражающим степень кровопотери, относятся постуральная гипотензия и необходимость переливания крови для поддержания стабильности жизненно важных функций. Посредством неотложной ангиографии можно локализовать место кровотечения, однако его причину, возможно, определить не удастся при отсутствии варикозно расширенных вен, пороков развития сосудов или аневризм.
Терапевтическая ангиография полезна для контролирования стойкого-кровотечения. Длительное внутриартериальное вливание сосудосуживающих средств (таких как вазопрессин) часто позволяет успешно справиться с кровотечением, обусловленным язвой желудка или разрывами слизистой оболочки при синдроме Маллори—Вейсса. В дополнение к этому может быть введен эмболический материал непосредственно в артерию, перфузирующую место кровотечения. Однако для его остановки из варикозно расширенных вен более эффективны внутривенные вливания вазопрессина и эндоскопическое склерозирование, нежели ангиографические методы.
Если при эндоскопии верхних отделов желудочно-кишечного тракта выявляют кровотечение из варикозно расширенных вен пищевода, то его можно остановить с помощью вливания вазопрессина в периферические сосуды. Реакция на это лечение зависит от общего состояния больного, оцениваемого по клиническим и лабораторным параметрам. Установлено, что для остановки кровотечения из варикозно расширенных вен внутриартериальное введение вазопрессина не более эффективно, чем внутривенное введение. .Это кровотечение можно остановить также с помощью пневматической тампонады с использованием катетера, предложенного Sengstaken—Blakemore. В отличие от введения вазопрессина этот метод обычно применяют для предоперационной стабилизации состояния, вслед за чем (не позднее чем через .48 ч, если это возможно) должна быть произведена операция. Эндоскопическое склерозирование варикозно расширенных вен относится к эффективным методам остановки кровотечения из вен пищевода, поэтому во всех случаях, когда это возможно, его следует использовать перед хирургическим вмешательством.
При оценке кровотечения из нижних отделов желудочно-кишечного тракта самыми важными процедурами служат пальцевое исследование прямой кишки, аноскопия и ректороманоскопия. С помощью последней можно установить место кровотечения или подтвердить кровотечение из очага, локализованного вне досягаемости прибора. Колоноскопия представляет собой ценную методику для оценки состояния больных с небольшим или умеренным кровотечением из нижних отделов желудочно-кишечного тракта. Подготовка толстой кишки путем ее промывания солевым раствором позволяет оценить ее состояние при колоноскопии в течение нескольких часов. Большинство патологических изменений в ней, включая ангиодисплазию можно выявить и излечить больного с помощью полипэктомии или электрокоагуляции. Если активное кровотечение будет продолжаться, то можно произвести артериографию с целью локализации места кровотечения и локального введения сосудосуживающих средств.
Поскольку артериография позволяет выявить активно кровоточащие очаги только в тех случаях, когда интенсивность кровопотери превышает 0,5 мл/мин, а желудочно-кишечное кровотечение имеет перемежающийся характер, она редко бывает полезной для постановки диагноза. Сканирование с помощью радиоактивных эритроцитов представляет собой более чувствительный метод исследования, чем артериография, для определения кровопотери с интенсивностью 0,1 мл/мин и может применяться при обследовании больных с менее тяжелыми кровотечениями. Однако сканирование при кровотечениях — метод менее специфичный, чем артериография, и обычно с его помощью можно локализовать очаг поражения, но редко удается поставить точный диагноз. Сканирование наиболее полезно при активном незначительном или интермиттирующем кровотечении для определения наиболее подходящего момента проведения артериографии и получения максимальной информации. И, наконец, роль рентгенологического исследования с контрастированием барием ограничена при оценке острого ректального кровотечения. Несмотря на то что с его помощью можно локализовать потенциальный источник кровотечения, оно не позволяет выявить место кровотечения. Кроме того, если активное кровотечение возобновится, то данные последующей колоноскопии или ангиографии будет трудно интерпретировать из-за остатков контрастного вещества в кишке. В связи с этим разумно отложить рентгенологические исследования с контрастированием барием как верхних, так и нижних отделов желудочно-кишечного тракта по меньшей мере на 48 ч после прекращения активного кровотечения.
Дата добавления: 2015-07-22; просмотров: 993;
