Механізми походження тонів серця.
Перший (систолічний) тон виникає на початку систоли шлуночків. Його формують такі компоненти:
- закриття стулок передсердно-шлуночкового клапану; це основний компонент першого тону, дає осциляції найбільшої висоти, виникає на межі фаз ізометричного та асинхронного скорочень;
- міокардіальний компонент пов’язаний із напруженням та вібрацією стінок шлуночків під час фази ізометричного скорочення;
- скорочення папілярних м’язів супроводжується їх вібрацією та вібрацією їх сухожилкових ниток;
- на початку вигнання крові виникає вібрація крупних судин, що теж супроводжується звуковими коливаннями.
Тривалість першого тону не повинна перевищувати 0,14 с. Вцілому він достатньо тривалий, багатокомпонентний та низьокоамплітудний.
Другий (діастолічний) тон формується за рахунок коливань стулок напівмісячних клапанів при їх закритті. Більш високий і короткий (до 0,11 с), ніж перший. Реєструється на межі протодіастолічного періоду та періоду ізометричного розслаблення шлуночків.
Третій тон виникає за рахунок вібрації стінок шлуночків при їх швидкому наповненні кров’ю.
Четвертий тон виникає при систолі передсердь за рахунок коливань стінок шлуночків при надходження туди крові.
Фонокардіограма має такий вигляд (ну майже такий):

При її аналізі розраховують тривалість тонів та оцінюють їх чистоту (відсутність шумів). Таким чином оцінюють стан клапанного опарату. (В дійсності цей метод вже практично не використовують, бо його повністю замінює УЗД, але задля виховання у студентів поваги до історії, і щоб життя не здавалося малиною...) Розрізняють на ФКГ тони за такими показниками:
1) За їх характеристиками – перший тон більш низький та тривалий, та при зміні нормальних характеристик тонів це не завжди виконується.
2) За тривалістю пауз між тонами – пауза між першим та другим тоном завжди менша, ніж між другим та першим.
83.Нормальная ЭКГ человека. Электрокардиографические отведения. Принцип анализа ЭКГ.
При збудженні та реполяризації серця виникає електричне поле, яке можна зареєструвати на поверхні тіла. При цьому між різними точками тіла створюється різниця потенціалів, яка змінюється у відповідності з коливаннями величини та напрямку цього електричного поля. Крива змін цієї різниці потенціалів в часі називається електрокардіограмою (ЕКГ). Таким чином, ЕКГ відображає збудження серця, а не його скорочення.
Для розуміння генезу ЕКГ необхідно знати наступні факти:
1. Загальне електричне поле серця утворюється в результаті сумації полів чисельних окремих волокон серця;
2. Кожне збуджене волокно є диполем, що містить в собі елементарний дипольний вектор певної величини та напрямку;
3. Інтегральний вектор в кожен момент процесу збудження є результуючою окремих векторів;
4. Величина потенціалу, що вимірюється в точці, яка віддалена від джерела, залежить головним чином від величини інтегрального вектора і від кута між напрямком цього вектора та віссю відведення.
Відведення ЕКГ. Розрізняють біполярнітауніполярнівідведення. Для отримання уніполярного відведення накладають активний електрод на яку-небудь точку поверхні тіла і реєструють зміну потенціалу під цим електродом по відношенню до так званого рефрактерногоелектрода. Можна рахувати, що референтний електрод поміщений в “нульовій точці” диполя, тобто між позитивним та негативним полюсами.
До біполярних відведень відносяться: стандартні відведення Ейнтховена (І, ІІ, ІІІ); грудні відведення за Небом (D, A, I).
До уніполярних відведень відносяться: посилені відведення по Гольденбергу (aVR, aVL, aVF); прекардіальні відведення за Вільсоном (V1 – V6).
Походження зубців, сегментів та інтервалів ЕКГ:
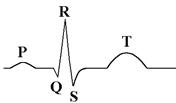 Сегмент – відстань між двома зубцями. Інтервал – сукупність зубця та сегмента.
Сегмент – відстань між двома зубцями. Інтервал – сукупність зубця та сегмента.
Зубець Р – відображає виникнення та поширення збудження по передсердях;
Сегмент PQ – в цей час збудження поширюється по провідній системі серця;
Зубець Q – початок збудження шлуночків (деполяризація лівої поверхні міжшлуночкової перегородки);
Зубець R – поширення збудження через стінку шлуночків від ендокарда до епікарда;
Зубець S – кінець збудження шлуночків (деполяризація правого шлуночка в області основи легеневого стовбура).
Поширення збудження по шлуночках (комплекс QRS) співпадає з реполяризацією передсердь;
Зубець Т – відображає реполяризацію шлуночків.
84.Миогенные механизмы регуляции деятельности сердца.
Назву цієї групи механізмів регуляції пов’язано з тим, що кожен з них реалізується на рівні окремого кардіоміоциту Ù зміна сили скорочення окремих КМЦ Ù зміна сили серцевих скорочень.
| Міогенні регулювання серцевої діяльності. | ||
| Гетерометричний. | Гомеометричні. | |
| З-н Франка-Старлінґа. Залежність ССС від вихідної довжини КМЦ. | Ефект Анрепа. Залежність ССС від опору вигнанню (рівня артеріального тиску). | Ефект Боудича. Залежність ССС від ЧСС. |
| Забезпечує пристосуван-ня діяльності серця до мінливих умов притоку крові. | Забезпечує пристосуван-ня діяльності серця до мінливих умов відтоку крові. | Забезпечує пристосування діяльності серця до змін ЧСС (робить СО незалежним від підви-щення ЧСС і скорочення СЦ). |
Гетерометричне регулювання реалізується у відповідь на зміну вихідної довжини м’язових волокон КМЦ. При підвищенні вихідної довжини КМЦ збільшується сила наступного скорочення. Вихідна довжина КМЦ визначається величиною венозного притоку крові до серця під час діастоли. Тому суть цього механізму можна викласти так: чим більше крові притікає до серця під час діастоли, тим більша вихідна довжина КМЦ, тим більша ССС (СО). Тобто, цей механізм забезпечує баланс притоку та відтоку крові. Його ще називають “законом серця” або законом Франка-Старлінґа.
Механізм реалізації закону Франка-Старлінґа: підвищення вихідної довжини КМЦ Ù загальне “розходження” актинових та міозинових ниток Ù підвищення динамічної зони контакту ниток при скороченні Ù підвищення кількості актоміозинових містків при скороченні Ù збільшення ССС (СО).
Гомеометричне регулювання реалізується без зміни вихідної довжини КМЦ, тому вони доповнюють гетерометричний механізм.
1. Ефект Анрепа – підвищення ССС у відповідь на підвищення опору вигнанню крові, тобто, у відповідь на підвищення тиску, проти якого виганяється кров. Без цього механізму ріст АТ призводив би до зменшення СО (а значить і ХОК). Наявність цього механізму робить СО відносно незалежним від змін АТ: якщо АТ росте, то підвищується ССС, а СО не зменшується.
Рахують, що підвищення ССС (і стабілізація СО) при зростанні АТ пов’язані із збільшенням рівня вінцевого кровообігу в цих умовах Ù покращення трофіки міокарду Ù підвищення ССС.
Цей механізм пристосовує діяльність серця до мінливих умов відтоку крові (рівня АТ). Тому він, як і механізм закону Франка-Старлінґа, забезпечує баланс притоку та відтоку крові.
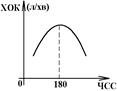 2. Ефект Боудича – підвищення ССС у відповідь на збільшення ЧСС. Без цього механізму збільшення ЧСС супроводжувалось би зменшенням СО (збільшення ЧСС Ù скорочення СЦ Ù скорочення діастоли Ù зменшення наповнення серця кров’ю Ù зниження вихідної довжини м’язевих волокон Ù по закону Франка-Старлінґа понижується ССС і СО). Однак це робило б непотрібним підвищення ЧСС, тому що не призводило б до збільшення ХОК (хвилинний об’єм крові). Ефект Боудича посилює ССС при підвищенні ЧСС. Тому СО не зменшується, хоча наповнення серця кров’ю в діастолі погіршується. ХОК росте пропорційно. Однак ця закономірність справедлива при збільшенні ЧСС лише до 180-200 скор/хв. У людини при скороченні серця з частотою більше 200 скор/хв відбувається зменшення ХОК (при такій ЧСС більш виражені негативні впливи на СО закону Франка-Старлінґа, ніж ефекту Боудича).
2. Ефект Боудича – підвищення ССС у відповідь на збільшення ЧСС. Без цього механізму збільшення ЧСС супроводжувалось би зменшенням СО (збільшення ЧСС Ù скорочення СЦ Ù скорочення діастоли Ù зменшення наповнення серця кров’ю Ù зниження вихідної довжини м’язевих волокон Ù по закону Франка-Старлінґа понижується ССС і СО). Однак це робило б непотрібним підвищення ЧСС, тому що не призводило б до збільшення ХОК (хвилинний об’єм крові). Ефект Боудича посилює ССС при підвищенні ЧСС. Тому СО не зменшується, хоча наповнення серця кров’ю в діастолі погіршується. ХОК росте пропорційно. Однак ця закономірність справедлива при збільшенні ЧСС лише до 180-200 скор/хв. У людини при скороченні серця з частотою більше 200 скор/хв відбувається зменшення ХОК (при такій ЧСС більш виражені негативні впливи на СО закону Франка-Старлінґа, ніж ефекту Боудича).
Додаток до ефекту Боудича: механізм його реалізації полягає в тому, що при підвищенні ЧСС Са2+ не встигає відкачуватись з СПР в навколишнє середовище Ù накопичення йонів кальцію в СПР Ù збільшення виходу йонів кальцію із СПР під час “кальцієвого залпу” Ù підвищення кількості відкритих активних центрів актину Ù збільшення кількості актоміозинових містків Ù підвищення ССС (СО).
85.Характер и механизмы влияния СНС на деятельность сердца.
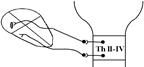 Симпатичну інервацію серце отримує від симпатичних нервів ІІ-ІV сегментів грудного відділу. Прегангліонарні волокна йдуть також до зірчастого вузла і верхнього шийного симпатичного ганглія, далі – до серця. Симпатичні нерви рівномірно інервують структури серця (міокард та елементи провідної системи).
Симпатичну інервацію серце отримує від симпатичних нервів ІІ-ІV сегментів грудного відділу. Прегангліонарні волокна йдуть також до зірчастого вузла і верхнього шийного симпатичного ганглія, далі – до серця. Симпатичні нерви рівномірно інервують структури серця (міокард та елементи провідної системи).
Характер впливів симпатичної нервової системи на серце:
- позитивний інотропний вплив (посилює силу серцевих скорочень);
- позитивний хронотропний вплив (посилює ЧСС);
- позитивний дромотропний вплив (посилює швидкість проведення збудження по елементам провідної системи серця, особливо по передсердно-шлуночковому вузлу, структурам провідної системи шлуночків);
- позитивний батмотропний вплив (збільшення збудливості).
Механізм впливів симпатичної нервової системи на серце полягає в наступному. Медіатор норадреналін взаємодіє переважно з β-адренорецепторами (оскільки α-адренорецепторів тут майже немає) при цьому активуються мембранні механізми (аденілатциклазний, поліфосфатидилінозитольний), що супроводжується збільшенням в Т-КМЦ, А-КМЦ вмісту ц-АМФ, інозитол-3-фосфату, диацилгліцеролу. Ці внутрішньоклітинні механізми змінюють стан каналів, кальцієвий обмін клітини, її енергетичний обмін.
Позитивний інотропний ефект: при взаємодії норадреналіну з β-адренорецепторами Т-КМЦ збільшується проникність їх мембран для йонів кальцію – збільшення надходження цих йонів до клітини під час фази плато – збільшення виходу їх із СПР – збільшення відкритих активних центрів – збільшення кількості актоміозинових містків – збільшення ССС.
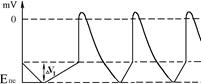 Позитивний хронотропний ефект: при взаємодії норадреналіну із β-рецепторами А-КМЦ пазухово-передсердного вузла збільшується проникність мембран цих клітин для йонів кальцію та натрію Ù збільшення входу цих йонів до клітин Ù збільшення швидкості ПДД Ù збільшення частоти генерації ПД – збільшення ЧСС.
Позитивний хронотропний ефект: при взаємодії норадреналіну із β-рецепторами А-КМЦ пазухово-передсердного вузла збільшується проникність мембран цих клітин для йонів кальцію та натрію Ù збільшення входу цих йонів до клітин Ù збільшення швидкості ПДД Ù збільшення частоти генерації ПД – збільшення ЧСС.
Збільшення ССС та ЧСС при симпатичній стимуляції вимагає посиленого енергоутворення. Це посилення викликає ц-АМФ як внутрішньоклітинний посередник дії симпатичних нервів.
Позитивний дромотропний ефект найбільше виражений у передсердно-шлуночковому вузлі. Під впливом норадреналіну посилюється проникність мембран клітин вузла для йонів кальцію Ù посилення його входу під час розвитку піку ПД Ù збільшення швидкості розвитку піку ПД Ù збільшення швидкості проведення збудження.
Збільшення швидкості проведення збудження по іншим структурам серця пов’язане зі збільшенням амплітуди ПД при симпатичній стимуляції. Кінцевий результат збільшення швидкості проведення збудження полягає у збільшенні синхронності скорочень КМЦ – збільшення ССС.
Симпатичні рефлекси призводять до збільшення ССС, ЧСС Ù зростання ХОК. Тому вони реалізуються за умов, коли в інтересах цілого організму потрібно збільшувати ХОК (фізичне навантаження, стрес, тощо).
86.ПС регуляция деятельности сердца, механизмы, эффекты. Рефлекс Ашнера-Данини.
Парасимпатичну інервацію серцю дають парасимпатичні ядра блукаючого нерва, передусім n. dorsalis n.vagi. Парасимпатична інервація серця нерівномірна – краще інервовані вузли (пазухово-передсердний та передсердно-шлуночковий), значно менше – шлуночки. Тому впливи блукаючого нерва більше діють на ЧСС та швидкість проведення, менше за все – на ССС.
Характер впливів блукаючого нерва:
- негативний хронотропний вплив;
- негативний дромотропний вплив;
- негативний інотропний вплив;
- негативний батмотропний вплив.
Механізм впливів блукаючого нерва на серце пов’язаний із дією медіатора ацетилхоліну на м-холінорецептори КМЦ (типових і атипових). Як внутрішньоклітинний посередник дії блукаючого нерву частіше розглядають ц-ГМФ. В результаті підвищується проникність мембран КМЦ для йонів калію – посилення виходу йонів із клітини за градієнтом концентрації, що в свою чергу веде до:
- розвитку гіперполяризації мембран КМЦ; найбільше цей ефект виражений в клітинах з низьким вихідним рівнем мембранного потенціалу (найбільше в вузлах А-КМЦ: пазухово-передсердному та передсердно-шлуночковому, де МПС = –60мВ; менше – в КМЦ передсердь; найменше – в КМЦ шлуночків).
- в А-КМЦ, здатних до автоматії, зменшується швидкість повільної діастолічної деполяризації (ПДД).
- в Т-КМЦ швидше розвивається швидка реполяризація Ù скорочення тривалості ПД.
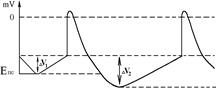 Механізм негативного хронотропного ефекту пов’язаний з розвитком гіперполяризації мембран А-КМЦ пазухово-передсердного вузла Ù підвищення порогу деполяризації Ù зменшення частоти генерації ПД Ù зменшення ЧСС. Другим фактором, що веде до зменшення частоти генерації ПД водієм ритму серця (і ЧСС) є зменшення швидкості ПДД.
Механізм негативного хронотропного ефекту пов’язаний з розвитком гіперполяризації мембран А-КМЦ пазухово-передсердного вузла Ù підвищення порогу деполяризації Ù зменшення частоти генерації ПД Ù зменшення ЧСС. Другим фактором, що веде до зменшення частоти генерації ПД водієм ритму серця (і ЧСС) є зменшення швидкості ПДД.
Вплив блукаючого нерва на клітини водія ритму серця можуть бути настільки сильними, що генерація ПД припиняється і спостерігається зупинка серця. Рефлекторну зупинку серця можна спостерігати в клініці при оперативних втрученнях і маніпуляціях на рефлексогенних зонах (наприклад, очеревина, корені легень). Для попередження цих явищ, перед оперативними втручаннями хворим вводять атропін (блокатор м-холінорецепторів).
Механізм негативного дромотропного ефекту пов’язаний з розвитком гіперполяризації мембран А-КМЦ передсердно-шлуночкового вузла Ù підвищення порогу деполяризації (∆V) Ù зменшення швидкості проведення збудження. Цей вплив може бути таким сильним, що проведення збудження через передсердно-шлуночковий вузол повністю перестане відбуватися, тобто розвинеться так звана атріовентрикулярна блокада (функціональна, вона зникає після введення людям атропіну). Шлуночки при цьому починають збуджуватися та скорочуватися в передсердно-шлуночковому ритмі (тобто цей вузол стає пейсмекером).
Механізм негативного батмотропного ефекту пов’язаний з розвитком гіперполяризації мембран КМЦ Ù підвищення порогу деполяризації Ù зменшення збудливості. Ефект виражений тим більше, чим сильніше виражена гіперполяризація мембран. Скорочення ПД Т-КМЦ при посиленні вагусних впливів супроводжується скороченням фази абсолютної рефрактерності. Тому при ваготонії (підвищення тонусу ядра блукаючого нерва і посиленні його впливів на серце) можуть виникнути деякі аритмії.
Механізм негативного інотропного ефекту пов’язаний з скороченням реполяризації Т-КМЦ Ù скорочення ПД (за рахунок скорочення фази плато) Ù зменшення входу йонів кальцію в Т-КМЦ Ù зменшення ССС.
Парасимпатичні впливи на діяльність серця рефлекторно підвищуються під час відпочинку після діяльності. При цьому серце переходить на економний режим діяльності Ù відновлення енергетичних та пластичних ресурсів, які були затрачені серцем під час активної діяльності.
У людей в стані спокою має місце тонус парасимпатичних ядер блукаючого нерва і, відповідно, тонічні впливи на серце. Цей тонус формується в кінці першого, початку другого року життя, коли людина оволодіває вертикальною позою та ходьбою. Далі тонус в спокої тим сильніший, чим вищий рівень рухової активності людини. Найбільш він виражений у добре тренованих спортсменів – ЧСС у них в спокої може складати 40 – 45 за хвилину.
87.Гуморальная регуляция деятельности сердца. Зависимость деятельности сердца от ионного состава крови.
Центральна гуморальна регуляція діяльності серця здійснюється за допомогою гормонів. Найбільш важливими із них є катехоламіни (гормони мозкової речовини наднирників – адреналін та норадреналін). Вони впливають на серце так само, як і симпатичні нерви.
Тиреоїдні гормони (Т3, Т4) впливають на серце при тривалому підвищенні їх концентрації в крові, наприклад, при умовах тиреотоксикозу. При цьому підвищується ЧСС та ССС.
Інші гормони впливають на серце переважно змінюючи обмін речовин в міокарді (наприклад, інсулін підвищує таким чином ЧСС).
Залежність діяльності серця від зміни концентрації йонів в плазмі крові.
Найбільше клінічне значення має вплив йонів калію. При гіпокаліємії (зниження концентрації йонів калію в плазмі крові нижче 1ммоль/л) розвиваються різноманітні електрофізіологічні зміни в КМЦ. Гіпокаліємія практично завжди супроводжується втратою калію клітинами. Характер змін в КМЦ залежить від того, що переважає: втрата йонів калію клітинами чи міжклітинною рідиною. Але в будь-якому випадку виникають аритмії серця, тахікардія. Може наступити зупинка серця в систолі. Тому необхідно проводити корекцію гіпокаліємії, вводячи в організм йони калію. Але проводити це необхідно дуже обережно, щоб не викликати розвиток гіперкаліємії. При цьому знижується градієнт концентрації йонів калію поза і всередині клітини Ù розвиток деполяризації мембран КМЦ. При цьому створюються умови для пробудження латентних водіїв ритму серця, появи ектопічних вогнищ збудження в шлуночках серця. З’являються різноманітні серцеві аритмії. Стійка тривала деполяризація мембран А-КМЦ водія ритму серця може зумовити припинення генерації ПД і зупинку серця в діастолі.
Вплив йонів кальцію проявляється при внутрішньовенному введені пацієнтам його препаратів. При цьому у людей виникає суб’єктивне відчуття посиленого серцебиття. Механізм: в/в введення йонів кальцію Ù підвищення його концентрації в плазмі крові і в інтерстиційній рідині Ù підвищення градієнта концентрації цих йонів поза та всередині клітини Ù посилення входу йонів в А-КМЦ і в Т-КМЦ. Наслідками цього є:
1. Підвищення ССС (збільшення входу йонів кальцію в Т-КМЦ під час фази плато ПД Ù посилення його виходу із СПР під час “кальцієвого залпу” Ù підвищення ЧСС).
2. Підвищення ЧСС (збільшення входу йонів кальцію в А-КМЦ водія ритму серця під час фази ПДД Ù збільшення швидкості цієї фази ПД Ù підвищення частоти генерації ПД Ù збільшення ЧСС).
Підвищення ССС та ЧСС сприймається хворими як серцебиття. Але ці зміни короткочасні, тому що надлишок йонів кальцію швидко депонується кістковою тканиною.
Вплив йонів натрію має лише експериментальне значення. Зниження концентрації цього йона може зумовити зупинку серця внаслідок порушення формування МПС і розвитку ПД (внаслідок порушення градієнта концентрації йонів натрію поза та всередині клітини). Підвищення концентрації йонів натрію може призвести до деякого підвищення ССС внаслідок зміни натрій-кальцієвого йонообмінного механізму.
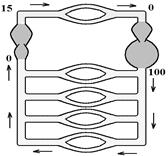
88.Роль сосудов в гемодинамике. Функциональные классификации сосудов.Основной закон гемодинамики.
У фізіології користуються функціональною схемою кровообігу, де єдиниий орган – серце представлений у вигляді двох насосів – лівого та правого серця (такий підхід можливий, оскільки праве та ліве серце у здорової людини ізольовані). При такому підході видно, що кровоносна система є замкненою системою, в яку послідовно входять два насоси і судини легень, і паралельно – судини решти областей. Насоси включаються там, де тиск знижений до нуля; послідовне включення судин легень пов’язане із особливостями кровообігу в них; паралельне включення решти судин забезпечує:
- зниження загального периферичного тиску;
- можливість перерозподілу крові між регіонами;
- однакові умови кровопостачання всіх тканин.
 Судини у системі крові виконують роль шляхів транспорту. Рух крові по судинам описує основний закон гемодинаміки:
Судини у системі крові виконують роль шляхів транспорту. Рух крові по судинам описує основний закон гемодинаміки: 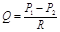 , де Р1 – тиск крові на початку судини, Р2 – в кінці судини, R - тиск, який здійснює судина току крові, Q – об’ємна швидкість кровотоку (об’єм, який проходить через поперечний переріз судини за одиницю часу).
, де Р1 – тиск крові на початку судини, Р2 – в кінці судини, R - тиск, який здійснює судина току крові, Q – об’ємна швидкість кровотоку (об’єм, який проходить через поперечний переріз судини за одиницю часу).
Отже, рівняння можна прочитати так: об’єм крові, що проходить через поперечний переріз судини за одиницю часу прямо пропорційний градієнту тиску і обернено пропорційний опору, котрий ця судина чинить току крові. Опір окремої судини току крові розраховується за формулою Пуазейля:  , де R – опір судини, l – його довжина, η – вязкість крові, r – радіус судини.
, де R – опір судини, l – його довжина, η – вязкість крові, r – радіус судини.
Основний закон гемодинаміки можна представити у наступному вигляді 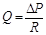 , далі – ΔР=Q • R – зменшення тиску при проходженні крові через судину залежить (прямо пропорційно) від об’ємної швидкості кровотоку.
, далі – ΔР=Q • R – зменшення тиску при проходженні крові через судину залежить (прямо пропорційно) від об’ємної швидкості кровотоку.
Опір судини можна розрахувати за формулою 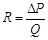 .
.
Основний закон гемодиниміки можна застосовувати і для опису руху крові по судинним ділянкам. Тоді Р1 – тиск крові на початку ділянки, Р2 – на кінці ділянки, R – опір ділянки. Опір судинних ділянок розраховується по-різному, в залежності від того, як розташовані (паралельно чи послідовно суднин в ній). Опір послідовно сполучених судин розраховується як сума опорів окремих судин: R=R1+R2+R3+…+Rn.
R1 R2 R3

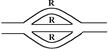 Опір паралельно з’єднаних судин (якщо їх опори рівні R) розраховуютьса за формулою:
Опір паралельно з’єднаних судин (якщо їх опори рівні R) розраховуютьса за формулою: 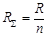 , де R – опір окремої судини; n - кількість таких судин в області.
, де R – опір окремої судини; n - кількість таких судин в області.
Якщо записати основний закон гідродинаміки для руху крові на відрізку “аорта-порожнисті вени” (велике коло кровообігу), то він матиме вигляд: 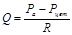 , де Ра – тиск в аорті (близько 100 мм рт. ст.); Рцвт – центральний венозний тиск, який вимірюється в місці впадіння порожнистих вен в праве передсердя (його показник коливається близько 0); R – загальний периферичний (системний) тиск – сумарний опір всіх судин великого кола кровообігу. Оскільки Рцвт = 0, то рівняння приймає такий вигляд:
, де Ра – тиск в аорті (близько 100 мм рт. ст.); Рцвт – центральний венозний тиск, який вимірюється в місці впадіння порожнистих вен в праве передсердя (його показник коливається близько 0); R – загальний периферичний (системний) тиск – сумарний опір всіх судин великого кола кровообігу. Оскільки Рцвт = 0, то рівняння приймає такий вигляд: 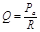 . Звідси: Ра = Q • R (САТ прямопропорційний ХОК і системному опору). Системний опір можна розрахувати за формулою:
. Звідси: Ра = Q • R (САТ прямопропорційний ХОК і системному опору). Системний опір можна розрахувати за формулою: 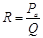 .
.
Закони гемодинаміки справедливі лише в певній мірі, оскільки вони вірні для:
- руху рідини по жорстких трубках, а кровоносні судини еластичні;
- непульсуючого руху, а кров пульсує;
 - ламінарної течії, а кров в певних місцях системи кровообігу рухається турбулентно;
- ламінарної течії, а кров в певних місцях системи кровообігу рухається турбулентно;

- ньютонівських рідин (їх в’язкість змінюється тільки під впливом зміни температури). Кров – неньютонівська рідина; її в’язкість змінюється.
89.Линейная и обьемная скорость кровотока в разных областях сосудистого русла. Факторы, которые влияют на их величину.
Об’ємна швидкість руху крові – той об’єм крові, котрий проходить через поперечний переріз судини за одиницю часу. Замкнута система кровообігу може нормально функціонувати лише при умові, що об’ємна швидкість кровотоку в будь-якій ділянці однакова. Тому Q однакове в будь-який момент часу в будь-якій ділянці системи (аорта, всі капіляри, всі артеріоли, всі венули, тощо). Факторами, що визначають величину Q, є Ра, ЗПО. Лінійна швидкість руху крові – швидкість руху частинок крові відносно стінок судини. Розраховується за формулою: , де Q – ХОК, S – сумарний поперечний переріз судин даної ділянки. Оскількм ХОК в різних ділянках однаковий, лінійна швидкість кровотоку визначається площею поперечного перерізу. Площа поперечного перерізу аорти – близько 4 см2, капілярів – 2500-5000, порожнистих вен – 6-8 см2 . Тому лінійна швидкість в аорті близько 20-25 см/с, в капілярах – 0,3-0,5 см/с, в порожнистих венах – 10-15 см/с. Час кругообігу крові – час, за котрий одна частинка проходить велике та мале кола кровообігу. У спокої цей час складає близько 23 с.
90.Кровяное давление, его изменения по ходу кровеносного русла. АД, его виды, методы регистрации. Факторы определяющие величину АД.
Головним фактором, який впливає на формування кров’яного тиску є ЗПО (загальний периферичний опір) – сумарний опір всіх судин великого кола кровообігу. Він забезпечує падіння тиску крові з 100 (в аорті) до 0 мм рт. ст. Оцінити внесок судин різних областей в його створення можна по падінню тиску (ΔР) крові на рівні цих судин так як ΔР = Q • R, а Q в даний момент часу однаковий в будь-якій ділянці судинної системи (аорта, всі артеріоли, всі капіляри, всі венули і т. д.) – це умова нормального функціонування замкнутої системи судин. Таким чином ΔР визначається опором R даного відрізка судин.
Тиск крові в різних ділянках судинної системи поступово знижується, починаючи від аорти до нижньої порожнистої вени (аорта – 100 мм. рт. ст. крупні та середні артерії – 80, артеріоли – 50, капіляри – 15, нижня порожниста вена – 0). Загальне зниження тиску на ділянці аорта – нижня порожниста вена складає 100 мм. рт. ст. тому відсотковий внесок різних судин у зниження тиску чисельно рівний падінню тиску на їх рівні. Оскільки зниження тиску на рівні артеріол найбільше, їх називають судинами опору.
Артеріоли мають більший діаметр, ніж капіляри, але їх сумарний опір більший, через дуже велику кількість паралельно з’єднаних капілярів, на які розпадаються артеріоли.
Артеріальний тиск – тиск крові в артеріальних судинах. Його види:
1) Систолічний – максимальний тиск під час систоли. Його нормальна величина у дорослої людини під час систоли в стані спокою становить 100 – 140 мм рт. ст.;
2) Діастолічний – мінімальний тиск під час діастоли. Його величина становить 60 – 90 мм рт. ст.;
3) Пульсовий – різниця між систолічним та діастолічним артеріальним тиском. В середньому він рівний близько 60 – 90 мм рт. ст.;
4) Середньо-динамічний – рівень тиску, який забезпечував би ту ж величину ХОК (Q), яка має місце в реальних умовах, якби не було б коливань артеріального тиску.
Фактори, що визначають величину артеріального тиску:
1. ХОК (нагнітальна функція) лівого серця – більше впливає на рівень систолічного тиску;
2. ЗПО – більше впливає на рівень діастолічного тиску
3. ОЦК – впливає в однаковою мірою на систолічний та діастолічний тиски;
4. Еластичність стінок крупних артеріальних судин (судин компресійної камери) – більше впливає на рівень систолічного тиску.
ХОК, ЗПО, ОЦК змінюються під впливом регуляторних механізмів зміна артеріального тиску (ХОК і ЗПО – швидко, а ОЦК – повільно, через зміну функції нирок і виведення або затримку води в організмі). Еластичність стінок крупних артеріальних судин з віком зменшується ріст систолічного тиску.
Методи вимірювання артеріального тиску:
1. В експерименті на тваринах – за допомогою введення канюлі в судини і з’єднання їх з датчиками (манометрами);
2. У людини – за допомогом методу Короткова.
91.Факторы определяющие сопротивление отдельного сосуда и сосудистых областей. Значение вязкости для гемодинамики. Общее периферическое давление.
Системний опір можна розрахувати за формулою: .
Закони гемодинаміки справедливі лише в певній мірі, оскільки вони вірні для:
- руху рідини по жорстких трубках, а кровоносні судини еластичні;
- непульсуючого руху, а кров пульсує;
- ламінарної течії, а кров в певних місцях системи кровообігу рухається турбулентно;
- ньютонівських рідин (їх в’язкість змінюється тільки під впливом зміни температури). Кров – неньютонівська рідина; її в’язкість змінюється.
В’язкість крові залежить від таких 2-ох факторів:
1. Від зміни лінійної швидкості руху крові. В’язкість крові складає 4,5 – 5,0 умовних одиниць ($), а плазми – 1,7 – 2,3 гривні. Тобто, в’язкість в значній мірі пов’язана з наявністю в ній форменних елементів (перш за все еритроцитів) і пояснюється міжеритроцитарними взаємодіями. При зменшенні лінійної швидкості руху крові ця взаємодія посилюється і тому підвищується в’язкість крові. Найменшою лінійна швидкість руху крові є в капілярах, однак ефективна в’язкість крові тут не більша, ніж в крупних судинах, тому що має місце вплив другого фактора.
2. Діаметр судин – при русі крові по судинах з діаметром менше 1мм, її в’язкість зменшується, особливо в капілярах – тут еритроцити “вишиковуються” в ланцюжок один за одним і їх розмежовує стовбчик плазми. Це зменшує взаємодію між еритроцитами та в’язкість крові (ефект Фареуса-Лінквіста).
92.Гемодинамический центр. Рефлекторная регуляция тонуса сосудов, прессорные и депрессорные рефлексы.
Гемодинамічний центр (ГДЦ) розташований в довгастому мозку (хоча в регуляції системного кровообігу беруть участь всі рівні ЦНС, від кори ГМ до спинного мозку).
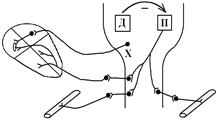
 В структурі ГДЦ виділяють: пресорний відділ (ПВ), депресорний відділ (ДВ), еферентне парасимпатичне ядро блукаючого нерва (Х). ПВ та ДВ є відділами сітчастого утвору, мають тонічну активність, яка створюється за рахунок надходження інформації від різних рецепторів. ПВ містить кардіостимулюючий центр та судинозвужуючий центр – нейрони сітчастого утвору, які активують (по сітчасто-спинномозковим шляхам) відповідні симпатичні центри спинного мозку Ù посилення насосної функції серця (Q) та тонусу судин (R) Ù збільшення САТ! (звідси назва відділу – пресорний, його активація супроводжується підвищенням САТ, тобто, розвитком пресорної реакції).
В структурі ГДЦ виділяють: пресорний відділ (ПВ), депресорний відділ (ДВ), еферентне парасимпатичне ядро блукаючого нерва (Х). ПВ та ДВ є відділами сітчастого утвору, мають тонічну активність, яка створюється за рахунок надходження інформації від різних рецепторів. ПВ містить кардіостимулюючий центр та судинозвужуючий центр – нейрони сітчастого утвору, які активують (по сітчасто-спинномозковим шляхам) відповідні симпатичні центри спинного мозку Ù посилення насосної функції серця (Q) та тонусу судин (R) Ù збільшення САТ! (звідси назва відділу – пресорний, його активація супроводжується підвищенням САТ, тобто, розвитком пресорної реакції).
ДВ гальмує ПВ Ù зменшення нагнітальної функції серця (Q) та тонусу судин (R) Ù зниження САТ, тобто, депресорну реакцію.
Третім структурним елементом ГДЦ є парасимпатичне ядро блукаючого нерва. Воно не входить до складу ДВ, але функціонує як єдине ціле з ним тому, що отримує аферентну імпульсацію від тих же рецепторів, що й ДВ Ù їх функціональна активність змінюється однаково.
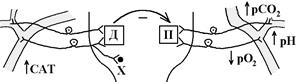 Аферентні зв’язки ГДЦ. ГДЦ отримує інформацію від рецепторів, що розташовані:
Аферентні зв’язки ГДЦ. ГДЦ отримує інформацію від рецепторів, що розташовані:
- у виконавчих структурах системи кровообігу (судини, серце); рефлекси, які починаються з подразнення цих рецепторів, називаються власними рефлексами кровообігу;
- в інших органах організму; рефлекси, які починаються з подразнення цих рецепторів, називаються спряженими.
Рецептори цих зон поділяють на дві групи:
1. Пресорецептори (барорецептори). Це механорецептори, які збуджуються (активізуються) у відповідь на підвищення АТ! Вони активні (генерують ПД) при нормальному рівні АТ. Підвищення АТ Ù збільшення їх активності Ù збільшення частоти генерування ПД. Зниження АТ Ù зменшення їх активності Ù зменшення частоти, з якою вони генерують ПД.
Від цих рецепторів інформація надходить в ДВ ГДЦ та до ядра блукаючого нерва. Тобто, якщо підвищується АТ Ù посилення активності пресорецепторів Ù посилення активності ДВ ГДЦ та підвищення тонуса ядра блукаючого нерва Ù зменшення ЧСС Ù зниження ХОК Ù зниження САТ.
В результаті підвищення тонусу ДВ Ù зниження тонусу ПВ Ù зменшення:
- симпатичних впливів на серце Ù зниження СО та ЧСС Ù зниження ХОК Ù зниження САТ;
- симпатичних впливів на судини:
- артеріальні Ù розширення Ù зниження R Ù зниження САТ;
- венозні Ù розширення Ù збільшення ємності вен Ù депонування в них великого об’єму крові Ù зменшення венозного повернення крові до серця Ù зменшення СО (за законом Франка-Старлінґа) Ù зменшення ХОК Ù зниження САТ.
Тобто, у відповідь на збільшення САТ та збудження пресорецепторів рефлекторно вмикаються механізми, які змінюють діяльність серця та тонус судин так, що САТ знижується. Так відбувається саморегуляція САТ!
При знижені САТ виникають зворотні зміни стану барорецепторів Ù підвищення САТ!
2. Хеморецептори. Вони збуджуються (активуються) при таких змінах складу артеріальної крові:
- підвищення вмісту СО2;
- підвищення вмісту йонів водню (зниження рН);
- зниження вмісту кисню.
Від хеморецепторів інформація надходить в ПВ ГДЦ. Тому при названих змінах складу артеріальної крові Ù активація ПВ ГДЦ Ù розвиток пресорної реакції.
2. Рецептори серця. Це переважно механорецептори. Їх дві групи:
- збуджуються під час систоли, тобто передають в ГДЦ інформацію про силу серцевих скорочень; передають цю інформацію в ПВ ГДЦ Ù розвиток помірної пресорної реакції;
- збуджуються під час дістоли, тобто передають в ГДЦ інформацію про ступінь розтягу порожнин серця кров’ю (волюморецептори); передають цю інформацію в ДВ ГДЦ Ù депресорна реакція. Збудження волюморецепторів передсердь пригнічує секрецію вазопресину гіпофізом Ù виведення води з організму через нирки Ù зменшення ОЦК Ù зниження САТ.
Аферентні зв’язки ГМЦ.
Найбільш важливими з них є:
1. Від пропріорецепторів (м’язеві волокна, сужожилкові рецептори Ґольджі, рецептори сухожилкових сумок). Ці рецептори збуджуються при роботі м’язів. Інформація передається в ПВ ГДЦ Ù його активація. Через гальмівні вставні нейрони інформація від цих рецепторів гальмує ядро блукаючаго нерва. Рефлекторні впливи від цих рецепторів є найбільш важливим механізмом, що зумовлює розвиток пресорної реакції під час фізичної роботи!
2. Від больових рецепторів Ù найчастіше до ПВ ГДЦ Ù розвиток пресорної реакції у відповідь на больові стимули.
Загалом, в ГДЦ надходить інформація від будь-яких рецепторів, тому самі різноманітні впливи на організм здатні впливати на САТ.
Еферентні зв’язки ГМЦ.
Еферентний вихів до серця та судин мають ПВ та ядро блукаючого нерва (ДВ прямого виходу немає, він впливає на системний кровообіг опосередковано через вплив на ПВ).
ПВ Ù симпатичні центри спинного мозку Ù серце (збільшення СО та ЧСС); судина (звуження артеріальних судин) Ù ріст R (звуження венозних судин) Ù зниження ємності вен та збільшення венозного повернення крові до серця. Ядро блукаючого нерва Ù зменшення ЧСС.
93.Особенности капиллярного кровотока. Механизмы обмена веществ и газов в капилярах.
Особливості кровотоку в капілярах:
1. Низька лінійна швидкість руху крові.
2. Еритроцити йдуть по однинці.
3. Особливості будови – шар ендотеліоцитів на базальній мембрані Ù найкращі умови для обміну. Основний механізм обміну речовин між кров’ю та тканинами – дифузія – рух речовин за градієнтом концентрації. Об’єм її дуже великий – біля 60 л/хв. Кількість речовин, які ідуть за механізмом дифузії з капіляра в капіляр однакові! Час, протягом якого кров перебуває в капілярі, достатня для того, щоб повністю вирівнялись концентрації різних речовин в крові і в інтерстеціальної рідини.
Певне значення мають рух рідин за механізмом піноцитозу – мікровезикулярного транспорту (із затратами енергії!). В капілярах відбувається обмін рідини між кров’ю та тканинами також за механізмом фільтрації-резорбції. При цьому рух рідини через стінку капіляра проходить за градієнтом концентрації, який утворюється внаслідок складання чотирьох сил:
- Ронк. крові (25-30 мм рт.ст.);
- Ронк. інтерстеційної рідини (3-5 мм рт.ст.);
- Рг.кр.- гідростатичний тиск крові на стінки капілярів (на початку капіляра складає 30 мм рт.ст., а в кінці – біля 15 мм рт.ст.);
 - Рг.тк.- гідростатичний тиск інтерстеційної рідини на стінки капілярів (складає 3-4 мм рт.ст.).
- Рг.тк.- гідростатичний тиск інтерстеційної рідини на стінки капілярів (складає 3-4 мм рт.ст.).
Сумарна дія цих сил в артеріальній частині капіляра спрямована із судини в тканину, складає біля 9 мм рт. ст. Ù вихід води та розчинених в ній речовин до тканини. Ця сила носить назву фільтраційної. Під її впливом із капілярів в тканини протягом доби виходить 20 л рідини. Сумарна дія цих сил у венозній частині капіляра спрямована із тканини в судину й складає біля 8 мм рт. ст. Має назву резорбційної сили. Під її впливом із тканин в капіляри за добу переходить 18 л рідини. Різниця між об’ємом фільтрації та резорбції (біля 2 л на добу) повертається в кровообіг через лімфатичну систему.
94.Базальный тонус сосудов. Миогенная и гуморальная регуляции сосудистого тонуса. Роль эндотелия сосудов в регуляции их тонуса.
Базальний тонус судин – той, який притаманний судинам за відсутності нервових та гуморальних впливів (вивчати можна на ізольованій судині).
В основі формування базального тонусу лежить здатність гладеньких м’язів до автоматії (здатні до генерації ПД без подразнення). Кількість гладеньких м’язів, що здатні до автоматії більша в дистальних судинах ніж в проксимальних; більша в артеріальних судинах ніж у венозних. Особливо великий базальний тонус у судинах органів та тканин, які можуть значно змінювати свою функціональну активність (м’язи, в тому числі й міокард, слинні залози і т. д.). Базальний тонус тут дуже великий в стані спокою та знижується при активності (кровотік збільшується!!!).
Ступінь базального тонусу не завжди одинаковий, він може змінюватися. Фактором, який зумовлює зміну базального тонусу є зміна тиску в судині. У відповідь на швидке підвищення тиску в судині ГМК частіше генерують ПД збільшення базального тонусу судин звуження судини. При швидкому зниженні тиску виникають протележні зміни. Такі зміни тонуса називаються міогенною регуляцією. Завдяки міогенній регуляції тонусу судин досягається відносна незалежність місцевого кровотоку від змін АТ. Якщо АТ збільшується вмикається міогенна регуляція звуження судини збільшення її опору кровотік в регіоні не змінюється, не дивлячись на ріст АТ.
; Р1 (тиск крові на вході в регіон) збільшується пропорційно зміні АТ, але при цьому росте R (опір судини), а Q (об’ємна швидкість кровотоку) не змінюється!
Міогенні механізми є місцевими й по-різному виражені у судинах різних органів. Найбільш класно вони розвинуті в судинах органів, де необхідно забезпечувати кровотік, незалежно від змін АТ – головний мозок, нирки, серце.
Друга група місцевих міогенних механізмів регуляції тонусу судин – гуморальні. Місцева гуморальна регуляція відбувається, перш за все, завдяки метаболітам (продукти обміну в тканинах). Метаболіти стають факторами гуморальної регуляції лише, при досягненні певної концентрації у тканинах (через її високу функціональну активність). Метаболіти зумовлюють розширення судин, таким чином забезпечують відповідність функціональної активності тканини та кровопостачання в ній! (підвищення роботи органа накопичення метаболітів розширення судин регіону зменшення їх опору збільшення об’ємної швидкості кровотоку через регіон).
До вазоактивних метаболітів відносять СО2, молочну кислоту та інші кислоти циклу Кребса, йони водню, продукти розпаду – аденозин. Окрім цих, класичних метаболітів, розширення судин в працюючих тканинах викликають метаболічні зміни (тобто, зміни, що пов’язані з посиленням метаболізму): зниження вмісту кисня, накопичення йонів калію, підвищення осмотичного тиску. Розширення судин під впливом метаболітів є універсалним механізмом регуляції, який викликає розширення судин в будь-якій тканині при підвищенні її функціональної активності. В деяких тканинах паралельно з цим механізмом реалізуються додаткові (але забезпечують той самий результат). До додаткових факторів, які розширюють судини при підвищенні рівня функціональної активності, відносять:
- у слинних залозах – активні кініни (брадикінін);
- у шлунку – гістамін;
- у багатьох тканинах – простогландин класу Е.
Ендотелій судин виробляє судиннорозширюючу речовину – простациклін.
Тобто, серед факторів місцевої гуморальної регуляції тонусу судин переважають судинорозширювачі (вазодилятатори).
Але деякі фактори мають судинозвужувальну (вазоконстрикторну) дію – серотонін, тромбоксан (виділяються тромбоцитами при пошкодженні судин) звуження судин зменшення крововтрати.
Роль ендотелію судин в регуляції судинного тонусу.
Багато механізмів регуляції змінюють тонус судин за участі ендотеліальних клітин: ці клітини мають рецептори до багатьох вазоактивних речовин, які розширюють судини. Ендотеліоцити виділяють розслаблюючий фактор, який за механізмом дифузії іде до ГМК розслаблення розширення судин. Так діють на судини йони водню, ацетилхолін. Дуже сильним розслаблюючим фактором є NO, а послаблюючим – пурген.
Ендотелій виділяє фактори, що звужують судини, наприклад, ендотелін.
95.тонус артериол и венул, его значение. Влияние сосудодвигательных нервов на тонус сосудов.
Тонус судин – певна ступінь напруження стінки судин, яка пов’язана із скороченням гладеньких м’язів, які входять до складу судинної стінки.
Тонус більш виражений в артеріальних судинах, ніж у венозних (артеріальні судини мають більш виражений шар гладеньких м’язів, в них краща симпатична інервація).
Тонус більш виражений в дистальних судинах (ті, що розташовані ближче до капілярів), ніж у венозних проксимальних (розташовані ближче до серця) – “дистальні” судини мають більший шар гладеньких м’язів, в них краща симпатична інервація.
За рахунок зміни тонусу різних судин (зміна ступені скорочення гладеньких м’язів) досягаються такі пристосувальні результати в системі кровообігу:
- артеріоли:
а) Зміна ЗПО зміна САТ; такі зміни виникають при системних реакціях артеріол (звуження чи розширення більшості артеріол великого кола кровообігу);
б) Забезпечення в регіоні об’ємної швидкості кровотоку, який відповідає його рівню метаболічних потреб; цей результат досягається при зміні тонусу артеріол в окремому регіоні;
в) перерозподіл кровотоку між регіонами кров спрямовується туди, де потреба в ній (в кисні та в поживних речовинах) в даний момент більша; цей результат досягається за рахунок системних та місцевих реакцій артеріол.
- вени:
а) Зміна ємності судинної системи та кількості депонованої крові;
б) Зміна венозного повернення крові до серця (за законом Франка-Старлінґа зміна СО та ЧСС).
Центральна регуляція тонуса судин представлена нервовими механізмами (умовні та безумовні рефлекси), справжніми гормонами. Ці механізми переважно викликають системні зміни тонусу судин (тобто зміна тонусу більшості судин системи, точніше – великого кола кровообігу). В більшості випадків вони викликаютьсистемне звуження судин підвищення артеріального тиску (САТ).
Центральна нервова (рефлекторна) регуляція тонусу судин.
Абсолютна більшість судин має симпатичну інервацію (виключення судини головного мозку). Парасимпатичну інервацію мають судини лише певних областей парасимпатичні рефлекси не приймають участі в регуляції системного кровотоку! При взаємодії медіатора парасимпатичних нервів ацетилхоліну із м-холіноблокаторами судин спостерігається їхнє розширення. Таким чином, парасимпатичні рефлекси забезпечують регіонарне розширення судин. До числа цих судин відносять судини слинних залоз, язика, органів малого тазу, зовнішніх статевих органів.
Симпатичні рефлекси викликають системні реакції судин. В клітинах гладеньких м’язів (ГМК) судин є α-адренорецептори та β-адренорецептори, з якими реагує медіатор симпатичних волокон норадреналін. При його взаємодії з α-адренорецептором спостерігається звуження судин, з β-адренорецептором – розширення. Відповідь судини на симпатичну стимуляцію залежить від того, які рецептори α- чи β- в ньому переважають. Якщо в судині більше α-адренорецепторів вона звужується, більше β-адренорецепторів розширюється.
У всіх венозних судинах та в переважної більшості артеріальних переважають α-адренорецептори!!! Тому при посиленні симпатичних впливів звужуються:
- більшість артеріальних судин, перш за все артеріоли (судини опору!) ріст системного опору ріст системного тиску!
- всі венозні судини (судини ємності) зменшення ємності венозних судин і збільшення венозного повернення крові до серця ріст САТ.
β-адренорецептори переважають в дрібних судинах серця, в судинах наднирників. При посиленні симпатичних впливів на ці судини – вони розширюються, але це регіонарна, а не системна реакція.
Таким чином, абсолютна більшість судин отримує симпатичну судинозвужувальну інервацію і не мають спеціальної судинорозширювальної інервації. Тому системне звуження та системне розширення судин досягається завдяки симпатичним рефлексам.
Нервові симпатичні центри, які дають симпатичну інервацію судин, розташовані в бокових рогах спинного мозку симпатичні ганглії судини. На ці центри спинного мозку впливає так званий судинноруховий центр довгастого мозку (частина його сітчастого утвору). Цей центр знаходиться в стані тонусу навіть в умовах повного спокою організму. Це забезпечує надходження до судин імпульсації по симпатичних нервах в стані спокою з частотою 1 – 3 Гц. Рефлекторна активація судиннозвужуючого центру посилення симпатичної стимуляції судин системне звуження судин підвищення САТ. При рефлекторному гальмуванні судиннозвужуючого центру розвиваються протилежні зміни зменшення активності симпатичних центрів спинного мозку зменшення симпатичної стимуляції судин системне розширення судин зниження САТ.
Судиннорухові нерви – нервові волокна, які інервують судини і змінюють їх тонус. Головну роль відіграють симпатичні судиннорухові нерви.
Центральна гуморальна регуляція тонусу судин здійснюється за допомогою гормонів, які зумовлюють системну регуляцію тонусу (змінюють тонус більшості судин). Серед цих гормонів переважають ті, які звужують судини. Багато гормонів не тільки змінюють тонус судин, а й ОЦК (через вплив на нирки посилення виведення чи затримки води зміна ОЦК). До таких гормонів (звужуючих судини) відносяться:
1. Катехоламіни (адреналін та норадреналін – гормони мозкової речовини наднирників). Вони впливають на судини так само, як і симпатичні нерви;
2. Система ренін-ангіотензин. Ренін виробляється юкстагломеруляр-ним апаратом (ЮГА) нирок; він викликає утворення ангіотензину ІІ з ангіотензину І, який:
- викликає дуже виражене системне звуження судин (перш за все артеріальних);
- стимулює виділення альдостерону кірковою речовиною наднирни-ків затримка нирками йонів натрію, а разом з ними і води підвищення ОЦК. Окрім того, збільшення вмісту йонів натрію в крові підвищує реактивність судин до всіх судиннозвужуючих речовин.
В результаті цих змін система ренін-ангіотензин викликає розвиток вираженої пресорної реакції (підвищення САТ).
3. Вазопресин – гормон задньої долі гіпофіза (гіпоталамічний за походженням). Він викликає звуження судин. Окрім того, він впливає на нирки затримка води в організмі підвищення ОЦК і САТ.
До гормонів, які розширюють судини, відносяться натрійуретичні фактори, які виділяються передсердями при розтягненні їх кров’ю, окрім розширення судин, ці гормони викликають натрійурез (посилене виділення нирками йонів натрію із організму) підвищене виділення води нирками разом з йонами натрію зменшення ОЦК і САТ.
96.Особенности кровообращения в сосудах сердца и ГМ, его регуляция.
Особливості кровообігу ГМ
І. Анатомічні.
Головний мозок (ГМ) отримує кров з двох артерій – внутрішньої сонної та хребтової, які утворюють Валізієве коло. Відтікає кров по мозковим венам переважно в пазухи твердої оболони ГМ.
Унікальною особливістю кровообігу ГМ є те, що воно відбувається в замкнутому просторі непіддатливого черепа та перебуває в динамічному взаємозв’язку з кровообігом спинного мозку та переміщенням спинномозкової рідини.
ІІ. Фізіологічні.
1. Величина мозкового кровообігу відносно постійна, складає 750 мл/хв (15 % від ХОК, маса мозку – 2 % від маси тіла). Кровотік в мозку нерівномірний – краще кровопостачаються ділянки сірої речовини, бо тут найвищий рівень обміну речовин.
2. Регуляція мозкового кровотоку – головна особливість полягає у значній перевазі місцевих механізмів регуляції над центральними.
Місцеві механізми регуляції:
- міогенні – дуже виражені та ефективні, вони забезпечують стабілізацію мозкового кровотоку при змінах САТ від 60 до 140 мм рт. ст.
- гуморальні – забезпечують перерозподіл мозкового кровотоку між його областями і таким чином – відповідність кровотоку до метаболічних потреб тканини мозку. Серед метаболітів в регуляції кровотоку ГМ найбільш важливі СО2, Н+, К+, аденозин.
Центральні механізми регуляції мають другорядне значення в порівнянні з місцевими!
Нервові мехінізми. Крупні артерії ГМ, артерії оболон мозку мають не галіму симпатичну інервацію, більш дрібніші артерії тканини ГМ її не мають. При максимальній стимуляції симпатичних нервів мозковий кровотік зменшується лише на 5-10 % (за рахунок звуження крупних артерій). Рахують, що таке звуження артерій є одним із механізмів, які “захищають” артерії мозку (і кровотік в ньому) від підвищення САТ, яке має місце в умовах симпато-адреналової активності.
Гуморальні механізми. Роль справжніх гормонів в регуляції кровотоку ГМ не доведена.
Особливості кровообігу у судинах серця i його регуляція.
І. Анатомічні.
На відміну від інших органів, серце має свою власну кровоносну систему, майже не пов’язану із загальним кровотоком. Серце кровопостачається двома вінцевими артеріями – лівою та правою, які починаються від цибулини аорти відразу після виходу її з лівого шлуночка, нижче від вільного краю правої та лівої півмісяцевих аортальних заслінок. Основним венозним колектором є вінцева пазуха (сюди впадають майже всі великі вени серця). Крім вен, пов’язаних із вінцевою пазухою, у стінці серця є вени, що впадають у праве передсердя; найменші вени відкриваються в усі камери серця.
ІІ. Фізіологічні.
1. Високий рівень кровотоку в стані спокою – 250 мл/хв (5% від ХОК, маса серця – 0,5% від маси тіла).
2. Дуже великий відсоток утилізації кисню міокардом вже в стані спокою – 75% (тобто міокард використовує з артеріальної крові 75% кисню, що міститься в ній). Для організму в цілому цей показник в стані спокою складає 30%, а до 75% може збільшуватися лише при дуже інтенсивному фізичному навантаженні.
3. При збільшенні рівня функціональної активності (та енергетичного метаболізму) можливе адекватне задоволення енергетичних потреб міокарда лише за рахунок розширення вінцевих судин (в інших тканинах – і за рахунок збільшення утилізації кисню).
4. Високий тонус вінцевих судин в стані спокою (незважаючи на високий рівень метаболізму) – ця умова забезпечує здатність вінцевих судин до розширення та збільшення кровотоку під час посиленої діяльності!
5. Залежність кровотоку від фаз СЦ: він знижується під час систоли (артерії стискуються міокардом) та збільшується під час діастоли.
Головна особливість в регуляції серцевого кровотоку полягає у перевазі місцевих механізмів над центральними.
Місцеві механізми регуляції:
- міогенні – добре виражені та ефективні, вони забезпечують стабілізацію серцевого кровотоку при змінах САТ від 70 до 140 мм рт. ст.
- гуморальні – дуже важливі в пристосуванні коронарного кровотоку до рівня функціонування міокарда. Накопичення метаболітів зниження високого базального тонусу судин розширення судин збільшення вінцевого кровотоку. Найважливішими серед метаболітів в регуляції вінцевого кровотоку є: зниження напруження О2, Н+, К+, підвищення осмотичного тиску, простагландини групи Е, аденозин.
Центральні механізми регуляції: мають другорядне значення в порівнянні з місцевими!
Нервові мехінізми. Вінцеві судини мають хорошу симпатичну та парасимпатичну інервацію. Тонічні впливи на вінцеві судини цих нервів відсутні!
В дрібних вінцевих артеріях переважає β-адренорецептори, в крупних – α-адренорецептори. У відповідь на симпатичну стимуляцію вінцеві артерії відповідають короткочасним звуженням (пряма реакція на стимуляцію), далі посилена функція серця накопичення метаболітів розширення судин.
Реакція вінцевих судин на парасимпатичну стимуляцію неоднозначна, а роль парасимпатичних рефлексів в регуляції вінцевого кровотоку не доведена.
Гуморальні механізми. Такі справжні гормони, як вазопресин та ангіотензин-ІІ мають звужувальний вплив на вінцеві судини.
97.Регуляция системного кровообращения и кровотока в мышцах при физической нагрузке.
При м’язовій роботі відбувається регуляція системного кровообігу за збуренням: в ГДЦ від пропріорецепторів надходить інформація про м’язеву роботу (“збурення”). Ця інформація повідомляє про те, що варто було б підвищити САТ, оскільки лише при такій його зміні можна забезпечити нормальний (підвищений через роботу) кровотік в м’язах. Підвищення САТ є результатом рефлексу з пропріорецепторів працюючих м’язів активація ПВ ГДЦ та гальмування ядра блукаючого нерва збільшення ЧСС та СО ріст ХОК ріст САТ; звуження артеріальних та венозних судин також зумовлюють ріст САТ.
Рефлекс з пропріорецепторів працюючих м’язів є основним, але не єдиним механізмом розвитку пресорної реакції при м’язовій роботі. Крім того, розвиток пресорної реакції забезпечують:
- умовні рефлекси, які активізуються ще до початку роботи активізація ПВ та гальмування ядра блукаючого нерва пресорна реакція;
- рефлекси від хеморецепторів судинних рефлексогенних зон, які виникають при зміні складу артеріальної крові в результаті роботи. Такі зміни виникають при дуже тривалій роботі, коли система зовнішнього дихання не може забезпечити нормальний склад артеріальної крові.
При тривалій м’язевій роботі в розвитку пресорної реакції беруть участь гуморальні механізми регуляції – гормони (катехоламіни, ренін-ангіотензинова система, вазопресин).
Регуляція кровотоку в м’язах при фізичній роботі спрямована на забезпечення його розширення зменшення опору цих судин, збільшення об’ємної швидкості кровотоку через працюючі м’язи, особливо в умовах підвищення САТ!
Основним механізмом, який зумовлює розширення судин працюючих м’язів є накопичення в них метаболітів через підвищений метаболізм під час роботи.
В артеріальних судинах скелетних м’язів приблизно однакова кількість α- та β-адренорецепторів. Але при м’язевій роботі збільшується спорідненість (чутливість) β-адренорецепторів до катехоламінів. Тому вони реагують на симпатичну стимуляцію (і на підвищення в крові катехоламінів) так само, як судини з переважанням β-адренорецепторів. Це є додатковим механізмом розширення судин м’язів.
; тут Q – об’ємна швидкість кровотоку через судини працюючих м’язів; Р1 – тиск крові на вході в судини м’язів, воно змінюється пропорційно зміні САТ і в умовах фізичної роботи зростає; Р2 – тиск крові на виході із судин м’язів, тобто венозний тиск, який при роботі не змінюється. Відповідно, різниця тисків (Р1-Р2) зростає. R в рівнянні – опір судин м’язів, воно значно знижується завдяки розширенню судин. Тому, Q в м’язах значно зростає.
98.Механизмы лимфообразования и движения лимфы по сосудам. Регуляция лимфообразования и лимфообращения.
Лімфа разом із кров’ю та міжклітинною рідиною складає внутрішнє середовище організму.
 Утворення лімфи відбувається за участі судин гемомікро-циркулярного русла. В основі цього процесу лежить різниця між процесами фільтрації та резорбції рідини в кровоносних капілярах: за добу об’єм фільтрації складає біля 20 л, об’єм резорбції біля 18 л. Різниця – біля двох літрів на добу – повертається в систему кровообігу за допомогою лімфатичної системи.
Утворення лімфи відбувається за участі судин гемомікро-циркулярного русла. В основі цього процесу лежить різниця між процесами фільтрації та резорбції рідини в кровоносних капілярах: за добу об’єм фільтрації складає біля 20 л, об’єм резорбції біля 18 л. Різниця – біля двох літрів на добу – повертається в систему кровообігу за допомогою лімфатичної системи.
Утворення лімфи. Головну роль в утворенні лімфи відіграють лімфатичні капіляри: на відміну від кровоносних вони сліпі, більш широкі, у них ширші міжклітинні щілини, відсутня базальна мембрана Ù проникність стінок лімфатичних капілярів дуже висока.
Існує два механізми утворення лімфи:
- рух рідини в капіляр з міжклітинного простору за градієнтом гідро-статичного тиску; ця сила дуже маленька (частки мм рт. ст.), але збільшується при збільшенні фільтрації рідини з капілярів (кровоносних); цей механізм лімфоутворення посилюється при підвищенні функціонування тканин;
- рух рідини в лімфатичний капіляр за градієнтом онкотичного тиску, який створюється, завдяки активному транспорту білків з інтерстиціальної рідини в капіляр (за механізмом піноцитозу).
Лімфообіг. Лімфатичні капіляри переходять в лімфатичні судини, які мають клапани. Особливістю руху лімфи лімфатичними судинами є те, що цей рух відбуваєть проти градієнту тиску (тобто, тиск лімфи в крупних судинах більший, ніж в капілярах дрібнішого калібру). Локальні (місцеві) градієнти тиску необхідні для руху лімфи, створюються лімфангіоном, структурно-функціональною одиницею лімфатичних судин, який є ділянкою судини між двома клапанами. Вона виконує функцію насосу. В центральній частині лімфангіону є велика кількість клітин гладеньких м’язів, частина з яких має автоматичну активність. За рахунок скорочення гладеньких м’язів тиск в лімфангіоні підвищується Ù закриття дистального клапана та відкриття проксимального Ù рух порції лімфи в проксимальному напрямі (в напрямі крупних судин). Частина гладеньких м’язів скорочується тонічно, забезпечуючи тонус лімфатичних судин (тонус визначає ємність лімфатичних судин).
Регуляція лімфотоку. Симпатичні рефлекси підсилюють скорочення лімфангіонів та рух лімфи, парасимпатичні впливають по-різному. Підсилюють лімфообіг катехоламіни, вазопресин, серотонін; пригнічують окситоцин, гістамін.
Роль лімфатичних вузлів. Проходячи через вузли, лімфа змінює свій склад: в ній збільшується кількість лімфоцитів та зменшується кількість іншорідних частинок, токсинів, бактерій – бар’єрно-фільтраційна функція вузлів.
Дата добавления: 2015-06-22; просмотров: 1390;
