Нарушения баланса электролитов
Нарушения баланса катионов и анионов, выполняющих важнейшие функции, вызывают значительные сдвиги во внутренней среде организма. Изменения концент-
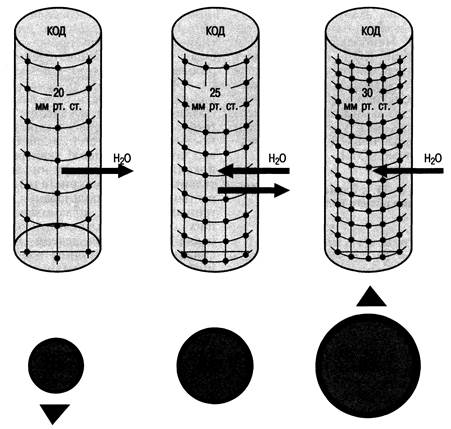
Рис. 31.2.Зависимость объема циркулирующей крови (ОЦК) от коллоидно-осмотического давления (КОД).
рации электролитов в жидких средах обусловливают изменения ос-молярности, способствуют патологическому перемещению жидкости из одного водного раздела в другой, нарушают функции органов и систем, приводят к сдвигам КОС и биоэлектрического мембранного потенциала.
Нарушения баланса натрия.Содержание натрия в плазме или сыворотке крови у взрослых 136— 145 ммоль/л, у стариков старше 90 лет 132—146 ммоль/л, в клетках 10 ммоль/л. Суточная потребность в натрии составляет 50—70 ммоль/м2, или 50—70 мл 5,8 % раствора NaCl на 1 м2. Определение поверхности тела представлено на рис. 31.3.
Содержание натрия в организме 100 г/70 кг.
Гипонатриемия— содержание натрия в сыворотке крови менее 135 ммоль/л. Дефицит натрия не следует смешивать с понятием «ги-понатриемия». Гипонатриемия может отмечаться при сниженном, нормальном или повышенном содержании натрия в организме. Клинические признаки гипонатриемии возникают при снижении содержания Na+ в сыворотке крови ниже 125 ммоль/л. При уровне Na+ в сыворотке крови ниже 120 ммоль/л отмечается общая слабость, при содержании Na+ ниже 110 ммоль/л — бульбарный или псевдобульбарный паралич. Дальнейшее падение кон-
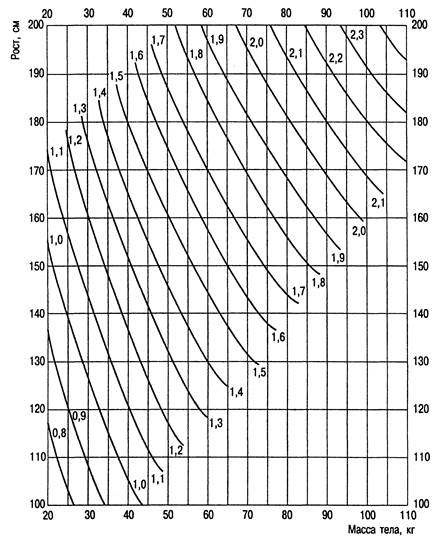
Рис. 31.3.Номограмма для определения площади поверхности тела у взрослых по росту и массе методом Дюбуа.
центрации натрия в сыворотке до 105 ммоль/л сопровождается тяжелыми неврологическими симптомами вплоть до комы [Энциклопедия клинических лабораторных тестов, 1997].
Причинами дефицита натрия служат потери его при патологии ЖКТ (рвота, диарея, длительное зондирование, кишечные свищи), с мочой (поражение канальцев почек, фор-
сированный диурез), через кожу (обильное потоотделение), недостаточное поступление натрия в организм, нарушения центральных механизмов регуляции — нарушения образования АДГ, надпочечниковая недостаточность. Концентрация натрия в плазме снижается на 1,5— 3 ммоль/л при каждом повышении концентрации глюкозы в плазме крови на 100 мг/дл.
Потери натрия происходят, как правило, вместе с другими ионами: хлоридами, гидрокарбонатом, сульфатом калия. Снижение концентрации натрия плазмы при его нормальном содержании в организме может быть вызвано гипергидратацией и гемодилюцией. Этот так называемый дефицит натриевой концентрации не является истинным дефицитом натрия. При дефиците натрия уменьшается обьем ВнеКЖ. Вследствие гипонатриемии снижается осмолярность плазмы и происходит гипергидратация клеток. Симптомы недостаточности натрия не следует смешивать с дегидратацией. Различие можно установить, ориентируясь на клинические признаки.
При умеренном дефиците натрия (0,5 г NaCl на 1 кг) наблюдаются усталость, апатия, головокружение, возможность обморока в вертикальном положении, при более выраженном дефиците (1 г/кг) — тошнота, рвота, гипорефлексия, гипотен-зия, ступор, кома и судороги.
Лечение. Во многом лечение дефицита натрия сходно с таковым при гипоосмолярной гипонатриемии (см. выше). Для коррекции дефицита натрия используют формулу:
Дефицит натрия, ммоль =
— (Nад — Наф) · (масса тела, кг)/5,
где №д — должная концентрация натрия, Ναφ — фактическая концентрация натрия в плазме; (масса тела, кг)/5 — объем ВнеКЖ.
Гипернатриемия— содержание натрия в плазме более 145 ммоль/л. Причиной этого могут быть олигу-рия, значительные потери гипотонической жидкости, избыточное поступление натрия, первичный аль-достеронизм, синдром Кушинга, прием кортикостероидов и АКТГ, ограничение введения жидкости. При уровне натрия в сыворотке крови выше 155 ммоль/л возникают
сердечно-сосудистые и почечные синдромы, а при уровне выше 160 ммоль/л — потенциальная опасность для жизни [Энциклопедия клинических лабораторных тестов, 1997].
В клинической картине преобладают явления, обусловленные ги-перосмолярностыо плазмы: жажда, гипертермия, отечность, повышение АД; в тяжелых случаях — мозговые симптомы, сердечная недостаточность и клеточная дегидратация.
Лечение. См. Гиперосмолярная гипернатриемия.
Нарушения баланса калия.Концентрация калия в сыворотке крови 3,5—5,1 ммоль/л, в клеточной жидкости 120—160 ммоль/л, 98 % калия находится в клетках, и лишь 2 % — внеклеточно. Общее содержание калия в теле взрослого человека массой 70 кг равно 150 г. Уровни калия во ВнеКЖ и ВнуКЖ должны постоянно поддерживаться, чтобы не вызывать нарушений сердечной и нейромышечной функции. Суточная потребность в калии — 50— 70 ммоль/м2, 40 ммоль/1000 ккал.
В норме широкие вариации ежедневного потребления калия полностью компенсируются выделением калия почками. Высокая клеточная концентрация калия сопровождается более быстрым выведением его, и наоборот. На распределение калия между ВнуКЖ и ВнеКЖ влияют многие факторы. Альдостерон и инсулин способствуют повышению клеточного калия. Ацидоз вызывает сдвиг внутриклеточного калия во ВнеКЖ, а алкалоз — обратный сдвиг. Стресс, катаболизм белка сопровождаются освобождением внутриклеточного калия и переходом его во ВнеКЖ. Концентрация калия в моче зависит от количества калия, распределяющегося для резорбции в дистальных канальцах, от количества калия, выделяющегося в тубуляр-ный люмен, от степени окисления мочи и уровня АКТГ. Во время лечения диуретиками (фуросемид,
этакриновая кислота, тиазид или маннитол) большое количество натрия распределяется в дистальные канальцы, и под влиянием альдосте-рона этот натрий реабсорбируется, в то время как калий теряется с мочой. Во время инфузий растворов, содержащих свободный калий, назначение растворов натрия хлорида также стимулирует калийурез.
Уровень калия в сыворотке крови в отсутствие кислотно-основного дисбаланса и других факторов, вызывающих изменения баланса калия, может быть использован как критерий общего содержания калия в организме. Ориентировочно можно допустить, что снижение калия в сыворотке на 1 ммоль/л соответствует потере 200—300 ммолей калия из клеточного пространства. Этот расчет не следует применять для определения избытка калия при ги-перкалиемии [Rooth G., 1978].
Гипокалиемия— уменьшение концентрации калия в сыворотке крови ниже 3,5 ммоль/л. Существует суточный ритм колебания уровня калия: минимальный — около 22 ч, максимальный — в 8 ч утра [Энциклопедия клинических лабораторных тестов, 1997]. Истинный дефицит калия (калиевое истощение) может не соответствовать данным исследования калия сыворотки. Тем не менее результаты динамического определения уровня калия сыворотки и клинические данные позволяют установить нарушения баланса этого иона. Механизм калиевого истощения включает в себя недостаточное поступление этого иона, почечное выделение калия и его наружные потери. В условиях нормального метаболизма снижение уровня калия может возникать только при его недостаточном поступлении.
Причинами калиевого истощения могут быть потери из ЖКТ (рвота, постоянная аспирация, кишечные свищи, понос, язвенный колит, перитонит), с мочой (заболевания
почек, протекающие с полиурией, осмотический диурез, назначение диуретиков), первичный или вторичный альдостеронизм, синдром Барттера, синдром Лиддла, нарушения гуморальной регуляции (гипер-кортицизм, синдром Кушинга, лечение гормонами), перемещение калия во внутриклеточное пространство после лечения глюкозой и инсулином (подтверждается снижением уровня калия сыворотки), метаболический алкалоз, дефицит магния, недостаточное поступление калия. Гипокалиемию могут вызывать некоторые антибиотики (карбени-циллин в больших дозах, амфотери-цин В, возможно — гентамицин). Нормальный уровень калия в сыворотке у больного с ацидозом, как правило, свидетельствует о дефиците калия [Knochel J.Р., 1987; Solomon R., 1987].
При умеренной гипокалиемии и дефиците калия внешние клинические симптомы могут отсутствовать. При прогрессировании дефицита калия клинические проявления связаны с изменениями в -трансмем-бранном потенциале и возбудимости нейромышечных тканей. Вначале больной жалуется на мышечную слабость, особенно в мышцах ног. При более выраженной гипокалиемии и дефиците калия развивается генерализованная слабость скелетных мышц. Мышечная слабость может продолжаться вплоть до общей арефлексии, паралича и смерти от недостаточности дыхательных мышц. Особенно опасна острая ги-покалиемия, при которой указанные симптомы могут быстро прогрессировать. При остром дефиците калия могут возникать паралитическая непроходимость кишечника, рабдомиолиз и миоглобинурия.
Гипокалиемия и дефицит калия обычно сопровождаются расстройствами деятельности сердца, связанными с изменениями проводимости: брадикардией, суправентрику-лярными и вентрикулярными нару-
шениями. На электрокардиограмме определяются типичные изменения: упрощение и инверсия зубца T, увеличение выступа зубца U и прогиб сегмента ST. Дефицит калия усиливает кардиотоксическое действие препаратов наперстянки. Клинические симптомы могут быть обусловлены как снижением уровня калия в плазме, так и общим уменьшением содержания его в организме. Быстрое снижение уровня калия в плазме крови до 2,2 ммоль/л способно вызвать остановку сердца [Rooth G., 1978; Flaked G. et. al., 1986].
Важным почечным механизмом калиевого истощения является снижение концентрирующей способности почек, приводящей к поли-урии, никтурии и полидипсии.
Более выраженные симптомы дефицита калия наблюдаются при сопутствующем метаболическом ацидозе. При метаболическом алкалозе общее состояние больного и мышечный тонус нарушаются меньше.
Лечение. Следует помнить, что гипокалиемический синдром легче предупредить, чем лечить. Постоянное наблюдение за уровнем калия в плазме крови и другими электролитами, выявление калиевых потерь позволяют вовремя начать профилактическое лечение. При отсутствии энтерального пути усвоения необходимо обеспечить суточную потребность калия, равную 50—70 ммоль/м2.
При выявленном дефиците калия и гипокалиемии первичная задача заключается в осторожной коррекции дефицита калия и предупреждении его дальнейшего дисбаланса. Проводят внутривенные инфузии поляризующих калиевых коктейлей, имеющих в своем составе калий, глюкозу и инсулин. Обычно требуется от 100 до 150 ммоль калия в сутки. Скорость введения растворов не должна превышать 20 ммоль калия в час. Необходимо проводить кардиомониторинг, постоянные измерения уровня калия в плазме.
Если не нарушена функция ЖКТ, то хлорид калия назначают в виде добавок в дневной рацион питания (эликсир или таблетки). Максимальное количество калия, вводимого внутривенно, не должно превышать 200 ммоль в сутки, при этом следует соблюдать большую осторожность, наблюдать за ЭКГ, чтобы избежать токсического эффекта калия. Нередко требуется коррекция не только калия, но и других ионов. Одновременное развитие гипокалиемии и гипокальциемии маскируется нервно-мышечными нарушениями, характерными для каждого из этих ионов, поэтому одновременно проводят коррекцию и калия, и кальция.
Гиперкалиемия— увеличение концентрации калия в сыворотке крови свыше 5,1 ммоль/л. Причинами гиперкалиемии могут быть почечная недостаточность, олигурия и анурия любого происхождения, недостаточность надпочечников, массивные травматические повреждения тканей, быстрое переливание консервированной крови, усиленный распад белков (катаболизм) и мобилизация гликогена из клеток (гликогенолиз), интоксикация препаратами наперстянки, ацидоз, ги-перосмолярность жидких сред, дефицит инсулина, избыточное введение калия [Williams M.E., Rosa R.M., 1988].
Как и при гипокалиемии, клинические симптомы гиперкалиемии (слабость, повышение тонуса мышц вплоть до паралича) развиваются в результате нарушений функции поперечнополосатой мускулатуры. К наиболее существенным признакам гиперкалиемии относятся сердечные аритмии. Самые ранние изменения на ЭКГ — появление высокоамплитудного зубца T, затем — расширение комплекса QRS и удлинение интервала P-R. При более тяжелой гиперкалиемии развивается блокада сердца, исчезает зубец P и сливаются QRS и зубец T. Вслед за
этим наступают ФЖ и асистолия. Остановка сердца возможна, если концентрация калия в плазме крови равна или превышает 7 ммоль/л. Наиболее опасны быстрые изменения концентрации калия в сыворотке. Метаболический ацидоз способствует развитию гиперкалиемии. Опасность последней возрастает при гипонатриемии и гипокальциемии.
Лечение. Выраженная интоксикация сердечной мышцы наиболее эффективно снимается назначением кальция. Для этого 10—20 мл 10 % раствора глюконата кальция вводят внутривенно в течение 1 — 5 мин под контролем ЭКГ. Лактат натрия или бикарбонат повышают рН ВнеКЖ и способствуют переходу калия в клетки. Таким же действием обладают декстроза и глюкоза. Если олигурия не связана с органической почечной недостаточностью, то на фоне инфузионной терапии (глюкоза, гидрокарбонат и хлорид натрия) назначают диуретики. В случаях выраженной почечной недостаточности и кардиотоксичности показан пе-ритонеальный диализ или гемодиа-лиз.
Нарушения баланса магния.В среднем концентрация магния в сыворотке крови равна 0,7—1 ммоль/л. Нормальное содержание магния в сыворотке крови у здоровых людей в возрасте от 20 до 60 лет 0,66— 1,07 ммоль/л, от 60 до 90 лет — 0,66—0,99 ммоль/л, старше 90 лет — 0,70—0,95 ммоль/л [Энциклопедия клинических лабораторных тестов, 1997]. Общее содержание магния в теле взрослого человека массой 70 кг составляет 20—28 г. Половина магния находится в костной и хрящевой ткани, остальная часть — преимущественно в клетках, небольшая часть — во ВнеКЖ. Ежедневная потребность взрослого человека в магнии составляет 10— ЗОмэкв/м2, или 5—15 ммоль/м2. На каждые 1000 ккал необходимо 2,5— 4 ммоля магния. Недостаточность магния в организме не всегда под-
тверждается уменьшением его уровня в плазме.
Дата добавления: 2015-03-09; просмотров: 1087;
