Показания к ИВЛ
ИВЛ в различных модификациях показана во всех случаях, когда имеются острые нарушения дыхания, приводящие к гипоксемии и/или гиперкапнии и дыхательному ацидозу. Классическими критериями перевода больных на ИВЛ явля-
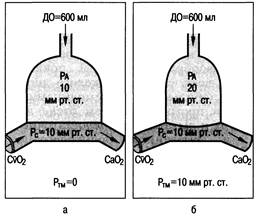
Рис. 6.3.Передача альвеолярного давления на легочные капилляры у здоровых лиц (а) и при РДСВ (б).
ДО — дыхательный объем; PA — альвеолярное давление; Pc — давление в капиллярах; PTM — трансмуральное давление на поверхность капиллярной мембраны.
ются РаО2<50 мм рт.ст. при оксиге-нотерапии, РаСО2>60 мм рт.ст. и рН крови <7,30. Газовый анализ артериальной крови — наиболее точный метод оценки функции легких, но его применение, к сожалению, не всегда возможно, особенно в экстренных ситуациях. В этих случаях показаниями к ИВЛ служат клинические признаки острых нарушений дыхания: выраженная одышка, цианоз, резкое тахипноэ или брадипноэ, участие вспомогательной дыхательной мускулатуры грудной клетки и передней брюшной стенки в акте дыхания, патологические ритмы дыхания. Перевод больного на ИВЛ показан при дыхательной недостаточности, сопровождающейся возбуждением и тем более комой, землистым цветом кожных покровов, повышенной потливостью или изменением величины зрачков. Важное значение при лечении ОДН имеет определение резервов дыхания. При критическом их снижении (ДО<5 мл/кг, ЖЕЛ<15 мл/кг, ФЖЕЛ<10 мл/кг, МП/ДО>60 %) также необходима ИВЛ.
Чрезвычайно экстренными показаниями к ИВЛ считают апноэ, агональное дыхание, тяжелую степень гиповентиляции и остановку кровообращения. ИВЛ показана во всех случаях тяжелого шока, нестабильности гемодинамики, при прогрессирующем отеке легких и дыхательной недостаточности, вызванной бронхолегочной инфекцией.
При черепно-мозговой травме с признаками нарушения дыхания и/или сознания показания к ИВЛ расширены из-за необходимости лечения отека мозга с помощью гипервентиляции и достаточного обеспечения кислородом.
ИВЛ показана при тяжелой травме грудной клетки и легких, приводящей к нарушению дыхания и гипоксии.
В случае передозировки лекарственных препаратов и отравления седативными средствами не следует медлить с ИВЛ, так как даже незначительная гипоксия и гиповентиляция ухудшают прогноз.
При неэффективности консервативной терапии ОДH, вызванной астматическим статусом или обострением ХОЗЛ, требуется незамедлительный перевод больных на ИВЛ.
При респираторном дистресс-синдроме главным ориентиром назначения ИВЛ является падение PaO2, не устраняемое оксигенотера-пией.
ИВЛ нужно проводить при гиповентиляционном синдроме (центрального происхождения или нарушениях нейромышечной передачи), а также при необходимости мышечной релаксации (эпилептический статус, столбняк, судороги и др.).
Пролонгированная интубация трахеи.Длительная ИВЛ через ин-тубационную трубку возможна в течение 5—7 сут и более. Применяют как оротрахеальную, так и назотрахеальную интубацию. При длительной ИВЛ предпочтительнее последняя, так как она легче переносится больным и не ограничивает прием воды и пищи. Интубацию через рот, как правило, проводят по экстренным показаниям (кома, остановка сердца и др.)· При интубации через рот более высок риск повреждения зубов и гортани, аспирации. Возможны осложнения назотрахеальной интубации: носовое кровотечение, введение трубки в пищевод, синусит вследствие сдавления костей носовых пазух. Поддерживать проходимость носовой трубки более сложно, так как она длиннее и уже, чем ротовая. Смена интубационной трубки должна проводиться не реже чем через 72 ч.
Все интубационные трубки снабжены манжетками, раздувание которых создает герметичность системы аппарат—легкие. Однако следует помнить, что при недостаточно раздутых манжетках происходит утечка газовой смеси и уменьшается объем вентиляции, установленный врачом на респираторе.
Более опасным осложнением может быть аспирация секрета из ротоглотки в нижние дыхательные пути. При использовании мягких, легко сжимаемых манжеток, предназначенных для сведения к минимуму риска некроза трахеи, не исключается риск аспирации!
Раздувание манжеток должно быть очень осторожным до полного отсутствия утечки воздуха. При большом давлении в манжетке возможен некроз слизистой оболочки трахеи. Следует отдавать предпочтение использованию интубационных трубок с манжеткой эллиптической формы с большей площадью соприкосновения с трахеей.
Сроки замены интубационной трубки на трахеостомическую должны устанавливаться строго индивидуально. Наш опыт подтверждает возможность длительной интубации (до 2—3 нед). Однако по прошествии первых 5—7 дней необходимо
определить все показания и противопоказания к наложению трахеостомы. Если ИВЛ должна по расчетам закончиться в ближайшее время, можно оставить трубку еще на несколько дней. Если же эксту-бация в ближайшее время в связи с тяжелым состоянием больного невозможна, следует наложить трахеостому.
Трахеостомия.В случаях длительной ИВЛ, если санация ТБД затруднена и активность больного снижена, неизбежно возникает вопрос о проведении ИВЛ через трахеостому. К трахеостомии следует относиться как к серьезному оперативному вмешательству. Предварительная интубация трахеи — одно из важных условий безопасности операции. Трахеостомию производят, как правило, под общей анестезией. Перед операцией необходимо подготовить ларингоскоп и набор интубационных трубок, мешок «Амбу», отсос. После введения канюли в трахею отсасывают содержимое, раздувают уплотняющую манжетку до прекращения утечки газов при вдохе и проводят аускультацию легких. Не рекомендуется раздувать манжетку, если сохранено спонтанное дыхание и нет угрозы аспирации. Канюлю заменяют, как правило, каждые 2—4 дня. Первую смену канюли целесообразно отложить до сформирования канала к 5—7-му дню. Процедуру осуществляют осторожно, имея наготове набор для интубации. Смена канюли безопасна, если во время трахеостомии на стенку трахеи наложены провизорные швы. Подтягивание за эти швы намного облегчает проведение процедуры. Трахеостомическую рану обрабатывают раствором антисептика и накладывают на нее стерильную повязку. Секрет из трахеи отсасывают каждый час, при необходимости чаще. Давление разрежения в отсасывающей системе должно быть не более 150 мм рт.ст. Для отсасывания секрета используют пластиковый
катетер длиной 40 см с одним отверстием на конце. Катетер соединяют с У-образным коннектором, подключают отсос, затем вводят катетер через интубационную или трахеостомическую трубку в правый бронх, закрывают свободное отверстие У-образного коннектора и вращательным движением вынимают катетер. Длительность отсасывания не должна превышать 5—10 с. Затем процедуру повторяют для левого бронха.
Прекращение вентиляции на время отсасывания секрета может усугубить гипоксемию и гиперкапнию. Для устранения этих нежелательных явлений предложен метод отсасывания секрета из трахеи без прекращения ИВЛ или при замене ее ВЧ ИВЛ.
Неинвазивные методы ИВЛ.Интубация трахеи и ИВЛ в течение последних четырех десятилетий являются стандартными процедурами при лечении ОДН. Однако интубация трахеи связана с такими осложнениями, как нозокомиальная пневмония, синуситы, травмы гортани и трахеи, стенозы и кровотечения из верхних дыхательных путей. ИВЛ с интубацией трахеи называют инвазивными методами лечения
одн.
В конце 80-х годов XX в. для длительной вентиляции больных со стабильно тяжелой дыхательной недостаточностью при нейромы-шечных заболеваниях, кифоско-лиозе, идиопатической центральной гиповентиляции был предложен новый метод респираторной поддержки — неинвазивной, или вспомогательной, ИВЛ с помощью носовых и лицевых масок (ВИВЛ). При ВИВЛ не требуется наложения искусственных дыхательных путей (интубации трахеи, трахеостомы), что существенно снижает риск инфекционных и «механических» осложнений.
Еще в 60-х годах появились первые сообщения, посвященные применению ВИВЛ у больных с ОДН. Исследователи отмечали высокую эффективность этого метода [Малышев В. Д. и др., 1965].
Применение ВИВЛ у больных с ХОЗЛ способствовало уменьшению летальности, снижению длительности пребывания больных в стационаре, уменьшению потребностей в интубации трахеи. Однако показания к длительной ВИВЛ нельзя считать окончательно установленными. Критерии отбора больных для ВИВЛ при ОДН не унифицированы [Авдеев С.Н. и др., 1998].
Дата добавления: 2015-03-09; просмотров: 2474;
