Плечевой сустав, art. humeri.
1.Аномалии и пороки развития костей черепа.Существуют аномалии черепа, не вызывающие патологических изменений головного мозга, и аномалии, сочетающиеся с пороками развития головного мозга и его дериватов или создающие условия для развития патологии ЦНС.
К первой группе относятся: наличие непостоянных (вставочных, вормиевых) костей швов, костей родничков, островковых кости, непостоянных швов (метопического, внутритеменного, швов, разделяющих затылочную чешую), больших теменных отверстий, истончение теменной кости или теменное вдавление в виде локального отсутствия наружной костной пластинки, дырчатый череп и др. Как правило, эти аномалии клинически не проявляются, обнаруживаются случайно при рентгенологическом исследовании и не требуют лечения.
Аномалии и пороки развития, выделяемые во вторую группу, могут быть связаны с нарушением развития головного мозга. В случае незакрытия переднего отдела нервной трубки в эмбриональном периоде головной мозг и череп остаются открытыми с дорсальной стороны — краниосхиз. Это состояние сопровождается недоразвитием головного мозга вплоть до полного его отсутствия (анэнцефалия), а также приводит к образованию грыж головного мозга.
Относительно часто встречающийся порок развития черепа — краниостеноз, являющийся следствием преждевременного синостозирования отдельных или всех швов черепа, если синостоз произошел в период внутриутробного развития. При краниостенозе наблюдаются различные изменения конфигурации черепа (башенный, ладьевидный, клиновидный, скошенный и др.). К разновидностям краниостеноза относят черепно-лицевой дизостоз, или синдром Крузона, при котором краниостеноз сочетается с недоразвитием костей лица, коротким носом, имеющим форму крючка («клюв попугая»), укорочением верхней челюсти,экзофтальмом, косоглазием, гипертелоризмом. Наследуется по аутосомно-доминантному типу. Болезнь, или синдром, Апера характеризуется преждевременным синостозом венечного (реже ламбдовидного) шва, дисморфией лицевого черепа (гипертелоризм, экзофтальм, плоские глазницы, арковидное небо с расщелинами), сочетающихся с синдактилией, карликовым ростом, отставанием в умственном развитии.
Изменение размеров черепа наблюдается при микроцефалии, характеризующейся уменьшением размеров мозгового черепа и головного мозга при нормально развитом лицевом скелете. Различают истинную микроцефалию, имеющую наследственный характер и лучевую микроцефалию, являющуюся следствием воздействия ионизирующего излучения в период внутриутробного развития. Резкое увеличение размеров мозгового черепа при нормальном лицевом обычно указывает на гидроцефалию. Увеличение размеров черепа возможно за счет избыточного развития вещества головного мозга без признаков гидроцефалии (мегалоцефалия, макроцефалия). Врожденная гемиатрофия головного мозга сочетается с местным утолщением склерозированных костей свода черепа, увеличением околоносовых пазух и деформацией соответствующих отделов желудочковой системы мозга.
Аномалии лицевого черепа чаще связаны с нарушением развития зубов, неба и челюстей, а также выражаются в его асимметрии, проявляющейся неодинаковым размером глазниц, лобных и верхнечелюстных пазух, косым расположением носа, искривлением его перегородки. В некоторых случаях выявляется межчелюстная, или резцовая, кость.
2. Аномалии глазницы.Аномалии глазницы встречаются крайне редко и исключительно при комбинированных пороках развития типа краниостозов (преждевременные синостозы швов черепа), «башенного» черепа, черепно-лицевого дизостоза (синдром Крузона), когда изменяются конфигурация и размеры глазницы. Значительные изменения костных стенок глазницы наблюдаются при мандибулофасциальном дизостозе, гидроцефалии и микроцефалии, мозговых орбитальных грыжах, болезни Марфана и др.
3. Пороки развития мозгового черепа.В области головы отмечаются пороки развития черепа, приводящие к образованию мозговых грыж, которые представляют собой выпячивания, покрытые кожей, располагающиеся спереди или сзади по средней линии и через дефекты развития черепных костей сообщающиеся с полостью черепа. Наиболее часто встречаются: а) передняя мозговая грыжа при расположении «грыжевых ворот» спереди в области перенсья (рис. 3.33); б) задняя мозговая грыжа при дефекте в костях затылочной области(рис. 3.34). Задние грыжи делятся на верхние – при дефекте в кости выше затылочного бугра и нижние – при дефекте ниже бугра. У таких детей нередко наблюдаются и другие пороки развития. В зависимости от содержимого в грыжевом выпячивании выделяют: а) энсефалоцеле, encephalocele, когда содержимым являются только плотные ткани; б) минигоцеле, meningocele, когда выпячивания представляет собой мозговые оболочки, наполненные жидкостью; в) энцефалоцистоцеле, encephalocystocele – наличие в грыже мозговой ткани и спинномозговой жидкости. Клиническое распознавание отдельных видов мозговых грыж представляет значительные трудности.
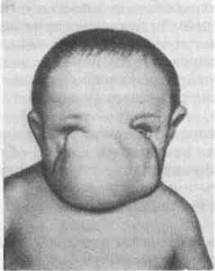
Рис. 3.33.Передняя мозговая грыжа.
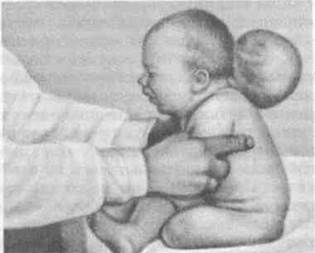
Рис. 3.34Задняя мозговая грыжа.
Отверстие в костях черепа обычно бывает круглое, с гладкими краями. Оно всегда значительно меньше основания выпячивания. Выпячивания иногда достигают размеров 12x10x12 см и более; как правило, бывают круглые, с плоским основанием, эластической консистенции, иногда с флюктуацией или ощущением наличия в ней плотных частей. При осторожном давлении часто уменьшается в размере; нередко отмечается пульсация выпячивания.
4. Варианты и аномалии развития отдельных костей черепа. Варианты и аномалии развития костей черепа встречаются довольно часто. Некоторые сведения вариантов и аномалий развития костей мозгового и лицевого черепа приводим ниже.
Лобная кость. Примерно в 10% случаев лобная кость состоит из двух частей, между ними сохраняется лобный шов. Изменчива величина лобной пазухи.
Клиновидная кость.Несращение передней и задней половин тела клиновидной кости приводит к образованию в центре турецкого седла черепно-глоточного кармана.
Затылочная кость. Полное или частичное слияние затылочных мыщелков с первым шейным позвонком. Возле затылочной кости нередко имеются добавочные кости (кости швов, ossa suturalia). Иногда наружный затылочный выступ достигает значительных размеров.
Решетчатая кость. Форма и размеры ячеек кости очень вариабельны. Нередко встречается наивысшая носовая раковина.
Теменная кость. Точки окостенения не сливаются, каждая теменная кость может состоять из верхней и нижней половины.
Височная кость. Яремная вырезка височной кости может быть разделена межяремным отростком на две части. Шиловидный отросток может отсутствовать.
Верхняя челюсть. Наблюдается различное число и форма зубных альвеол, и нередко непарная резцовая кость. Самым тяжелым пороком развития верхней челюсти является расщелине твердого неба – «волчья пасть», точнее несращение небных отростков верхнечелюстных костей и горизонтальных пластинок небных костей.
Скуловая кость. Горизонтальный шов может делить кость напополам.
Носовая кость. Иногда кость отсутствует, замещаясь лобным отростком верхней челюсти.
Слезная кость. Величина и форма этой кости непостоянны.
Нижняя носовая раковина. Кость обладает значительной вариабельностью по форме и величине, особенно ее отростки.
Сошник. Может быть искривлен вправо и влево.
Нижняя челюсть. Правая и левая половины тела нередко асимметричны. Встречается удвоение подбородочного отверстия и отверстия нижней челюсти, также канала нижней челюсти.
Подъязычная кость. Величина тела подъязычной кости, больших и малых рогов непостоянны.
Плечевой сустав, art. humeri.
2. Кости, образующие сустав: головка плечевой кости, caput humeri, и суставная впадина лопатки, cavitas glenoidalis scapulae; суставная поверхность головки плечевой кости по площади составляет треть поверхности шара. Суставная впадина имеет овальную форму и по площади составляет лишь четверть поверхности головки. Суставные поверхности покрыты гиалиновым хрящом и дополняются суставной губой, labrum glenoidale.
3. Капсула сустава тонкая, свободная, при опущенной конечности собирается в складки. Она прикрепляется на лопатке по краю суставной губы, а на плечевой кости - вдоль анатомической шейки, collum anatomicum, при этом оба бугорка остаются вне полости сустава.
4. По виду – простой сустав, art. simplex.
5. По форме – типичный шаровидный.
6. По количеству осей вращения - многоосный.
7. Движения:
– вокруг фронтальной оси – сгибание и разгибание;
– вокруг сагиттальной оси – отведение до горизонтального уровня и приведение;
– вокруг вертикальной оси – вращение плеча внутрь и наружу;
– при переходе с одной оси на другую – круговое движение.
8. Фиксирующий аппарат: клювовидно-плечевая связка, lig. coracohumerale; суставно-плечевые связки, ligg. glenohumeralia.
Кроме связок, капсула сустава укрепляется волокнами сухожилий соседних мышц: mm. supraspinatus, infraspinatus, teres minor, subscapularis.
9. Вспомогательные элементы сустава: сустав дополняется суставной губой, увеличивающей конгруэнтность.
Морфо-функциональные особенности:
– инконгруэнтный сустав;
– вспомогательный элемент – суставная губа, labrum glenoidale;
– наличие внесуставной связки, lig. coracohumerale;
– через полость сустава проходит сухожилие длинной головки плечевой мышцы, m. biceps brachii;
– синовиальная мембрана образует синовиальную сумку подлопаточной мышцы, bursa subtendinea m. subscapularis. В подмышечной полости капсула сустава образует подмышечную синовиальную сумку, bursa synovialis axillaris.
| Art. humeri. | Сгибание. | mm. biceps brachii, coracobrachialis deltoideus (передние пучки), pectoralis major. |
| Разгибание. | mm. triceps brachii (caput longum), deltoideus (задние пучки), latissimus dorsi, teres major, infraspinatus, teres minor. | |
| Приведение плеча. | mm. pectoralis major, latissimus dorsi, teres major, infraspinatus, subscapularis. | |
| Отведение плеча. | mm. deltoideus, supraspinatus. | |
| Вращение внутрь. | mm. subscapularis, pectoralis major, deltoideus (передние пучки), latissimus dorsi, teres major. | |
| Вращение наружу. | mm. deltoideus (задние пучки), infraspinatus, teres minor. |
5. Локтевой сустав, articulatio cubiti (рис. 4.26 – 4.28).
1. Локтевой сустав, art. сubiti.
2. Кости, образующие сустав: плечевая кость, humerus; локтевая кость, ulna; лучевая кость, radius. Состоит из трех суставов – плечелоктевого, art. humeroulnaris; плечелучевого, art. humeroradialis; проксимального лучелоктевого, art. radioulnaris proximalis. Суставные поверхности: плечелоктевой сустав - блок плечевой кости, trochlea humeri; блоковая вырезка локтевой кости, incisura trochlearis ulnae; плечелучевой сустав – головка мыщелка плечевой кости, capitulum humeri; ямка головки лучевой кости, fossa capitis radii; проксимальный лучелоктевой сустав – суставная окружность лучевой кости, circumferentiа articularis radii, и лучевая вырезка локтевой кости, incisura radialis ulnae.
3. Капсула сустава прикрепляется по краю суставных поверхностей: на плечевой кости капсула захватывает fossa olecrani, fossa coronoidea et fossa radialis, оставляя надмыщелки вне полости сустава; на локтевой кости – по краю суставных поверхностей; на лучевой кости – по ее шейке.
4. По виду – сложный сустав, art. сomposita.
5. По форме – винтообразный, art. сochlearis. При этом форма суставных поверхностей каждого из сочленений, входящих в состав локтевого сустава, следующая: у плечелоктевого сустава – блоковидная, у плечелучевого – шаровидная, у проксимального лучелоктевого – цилиндрическая.
6. По функции – одноосный.
7. Движения: вокруг фронтальной оси – сгибание и разгибание, flexio et extensio.
8. Фиксирующий аппарат:
– коллатеральная локтевая связка, lig. collaterale ulnare;
– коллатеральная лучевая связка, lig collaterale radiale;
– кольцевая связка лучевой кости, lig. annulare radii.
9. Вспомогательные элементы сустава, кроме связок, отсутствуют.
| Art. cubiti. | Сгибание предплечья. | mm. biceps brachii, brachialis, brachioradialis, pronator teres. |
6. Лучезапястный сустав, art. radiocarpea (рис. 4.30).
1. Лучезапястный сустав, art. radiocarpea.
2. Кости, образующие сустав: лучевая кость, radius, и проксимальный ряд костей запястья (ладьевидная, os scaphoideum, полулунная, os lunatum, трехгранная, os triquetrum); суставные поверхности: запястная суставная поверхность лучевой кости и треугольный диск, facies carpalis radii et discus triangularis; лучевая суставная поверхность ладьевидной, полулунной, трехгранной костей, facies articularis radialis ossa scaphoideum, lunatum, triquetrum.
3. Капсула сустава: прикрепляется по краю суставных поверхностей, эластичная, со всех сторон укреплена мощными связками.
4. По виду: сложный сустав, art. composita;
5. По форме – эллипсоидный, art. ellipsoidea.
6. По количеству осей вращения - двуосный.
7. Движения: вокруг фронтальной оси – сгибание и разгибание, flexio et extensio; вокруг сагиттальной оси – отведение и приведение, adductio et abductio; переход с фронтальной оси на сагиттальную – круговое (коническое) движение, circumductio.
8. Фиксирующий аппарат: лучевая коллатеральная связка запястья, lig collaterale carpi radiale; локтевая коллатеральная связка запястья, lig. collaterale carpi ulnare; ладонная лучезапястная связка, lig. radiocarpeum palmare; тыльная лучезапястная связка, lig. radiocarpeum dorsale.
9. Вспомогательный аппарат сустава, кроме связок, отсутствует.
Особенность:локтевая кость не принимает участия в образовании данного сустава, так как отделена от него треугольным диском, discus triangularis.
| Art. radiocarpea, art. mediocarpea. | Сгибание кисти. | mm. flexor carpi ulnaris, flexor carpi radialis, flexor digitorum superficialis, flexor digitorum profundus, flexor pollicis longus, palmaris longus. |
| Разгибание кисти. | mm. extensores carpi radiales longus et brevis, extensor carpi ulnaris, extensor digitorum, extensore pollicis longus et brevis, extensor indicis, extensor digiti minimi. | |
| Приведение. | mm. flexor carpi ulnaris, extensor carpi ulnaris (при одновременном сокращении). |
7. Тазобедренный сустав, art. coxae (рис. 4.38, 4.39).
1. Тазобедренный сустав, art. coxae.
2. Кости, образующие сустав: тазовая кость, os coxae и бедренная кость, os femur; суставные поверхности: полулунная суставная поверхность вертлужной впадины, facies lunata acetabuli, и головка бедренной кости, caput ossis femori.
3. Капсула сустава прикрепляется:
– на тазовой кости – по краю суставной губы, labrum acetabulare;
– на бедренной кости: спереди – по linea intertrochanterica; сзади – медиальнее от crista intertrochanterica;
– латеральная часть шейки остается вне сустава.
4. По виду – простой, art.simplex.
5. По форме – шарообразный (чашеобразный (ореховидный)), art. cotylica (enartrosis).
6. По количеству осей вращения – многоосный.
7. Движения:
– вокруг фронтальной оси – сгибание и разгибание, flexio et extensio,
– вокруг сагиттальной оси – отведение и приведение, abductio et adductio,
– вокруг вертикальной оси – вращение, rotatio,
– переход с фронтальной оси на сагиттальную – круговое (коническое) движение, circumductio.
8. Фиксирующий аппарат:
– подвздошно-бедренная связка, lig.iliofemorale (связка Бертини);
– лобково-бедренная связка, lig.pubofemorale;
– седалищно-бедренная связка, lig. ischiofemorale;
– круговая зона, zona orbicularis.
9. Вспомогательный аппарат: суставная губа, labrum acetabulare; поперечная связка вертлужной впадины, lig.transversum acetabuli; связка головки бедра, lig. capitis femoris
Морфо-функциональные особенности. Особенностью тазобедренного сустава является наличие такого вспомогательного элемента как связка головки бедренной кости. lig. capitis femoris. Она начинается в области lig. transversum acetabuli между обоими концами fascies lunata acetabuli и, постепенно суживаясь, прикрепляется к fovea capitis femoris. Длина ее в среднем составляет 2 – 2,5 см, толщина варьирует. Связка головки бедренной кости окутана синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины. Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения кровеносных сосудов в головку бедренной кости. Поэтому при сохранении этой оболочки во время переломов шейки бедренной кости головка не омертвевает. Кроме того, эта связка играет важную роль в период формирования тазобедренного сустава, удерживая головку бедренной кости у вертлужной впадины.
| Art. coxae. | Сгибание. | mm. iliopsoas, rectus femoris, sartorius, pectineus, tensor fasciae latae (передние пучки). |
| Разгибание. | mm. gluteus maximus, biceps femoris, semimembranosus, semitendinosus. | |
| Приведение. | mm. adductor magnus, longus et brevis, pectineus, gracilis. | |
| Отведение. | mm. gluteus medius et minimus, tensor fasciae latae. | |
| Вращение внутрь. | mm. gluteus medius et minimus (передние пучки). | |
| Вращение наружу. | mm. iliopsoas, sartorius, gluteus maximus, medius et minimus, quadratus femoris, obturatorius externus et internus, piriformis, gemelli. |
8. Коленный сустав,art. Genus
2. Кости, образующие сустав: бедренная кость, os femur, большеберцовая кость, os tibia, и надколенник, patella; суставные поверхности:
– суставная поверхность мыщелков бедренной кости, facies articularis condyli femoris и надколенниковая поверхность, facies patellaris;
– верхняя суставная поверхность большеберцовой кости, facies articularis superior tibiae;
– суставная поверхность надколенника, facies articularis patellae.
3. Капсула сустава тонкая, эластическая. Места прикрепления следующие:
– на бедренной кости – спереди на 1 см выше надколенниковой поверхности; сбоку – по надмыщелкам, оставляя их вне сустава;
– на большеберцовой кости и надколеннике - по краю суставных поверхностей.
4. По виду – сложный, art. composita; комплексный, art. complexa.
5. По форме – мыщелковый, art. bicondylaris, илиблоковидно-вращательный, art. trochogingymus.
6. По количеству осе вращения – двуосный.
7. Движения:
– вокруг фронтальной оси: сгибание и разгибание, flexio et extensio;
– вокруг вертикальной оси – вращение, rotatio (в согнутом положении).
8. Фиксирующий аппарат:
– малоберцовая коллатеральная связка, lig. collaterale fibulare;
– большеберцовая коллатеральная связка, lig. collaterale tibiale;
– связка надколенника, lig. patellae;
– косая подколенная связка, lig. popliteum obliquum;
– дугообразная подколенная связка, lig. popliteum arcuatum.
9. Вспомогательный аппарат:
Внутрисуставные хрящи:
– латеральный мениск, meniscus lateralis;
– медиальный мениск, meniscus medialis.
Внутрисуставные связки:
– передняя крестообразная связка, lig. cruciatum anterius;
– задняя крестообразная связка, lig. cruciatum posterius;
– поперечная связка колена, lig. transversum genus.
Жировые и синовиальные складки:
– крыловидные складки;
– поднадколенниковая синовиальная складка, plica synovialis infrapatellaris;
– синовиальные ворсинки, vili synoviales.
Синовиальные сумки:
– наднадколенниковая суставная сумка, bursa suprapatellaris;
– глубокая поднадколенниковая сумка, bursa infrapatellaris profunda;
– преднадколенниковая сумка, bursa subcutanea prepatellaris;
– сумка полуперепончатой мышцы, bursa m. semimembranosi;
– сумка подколенной мышцы, bursa m. poplitei.
Морфо-функциональные особенности:
– неконгруэнтность суставных поверхностей;
– наличие большого количества вспомогательных элементов:
• латеральный и медиальный мениски – дополняют суставные поверхности большеберцовой кости и бедра, увеличивая конгруэнтность этих поверхностей;
• синовиальные складки и ворсинки (крыловидные складки, поднадколенниковая синовиальная складка, синовиальные ворсинки) – эти складки образуются синовиальной мембраной капсулы, содержат жировую клетчатку, вдаются в полость сустава и заполняют часть суставной полости, которая остается свободной вследствие инконгруэнтности суставных поверхностей;
• внутрисуставные связки (передняя и задняя крестообразные связки) – прочно соединяют бедренную и большеберцовую кости, перекрещиваясь друг с другом в виде буквы Х
| Art. genus. | Сгибание. | mm. biceps femoris, semimembranosus, semitendinosus, sartorius, gracilis, popliteus, gastrocnemius, plantaris. |
| Разгибание. | m. quadriceps femoris. | |
| Вращение внутрь | mm. semimembranosus, semitendinosus, sartorius, gracilis, popliteus, gastrocnemius (медиальная головка). | |
| Вращение наружу. | mm. biceps femoris, gastrocnemius (латеральная головка). |
Дата добавления: 2015-02-13; просмотров: 1343;
